-
- 板谷内科クリニックブログ
- 糖尿病初期症状による爪の変化|色や形の特徴や予防策を解説
糖尿病初期症状による爪の変化|色や形の特徴や予防策を解説
2025.02.25
この記事では「糖尿病が引き起こす爪の変化」について解説していきます。後半部分では「爪のケアと予防法」について解説しておりますので、ぜひ最後までご覧ください。
【目次】
糖尿病によって爪に起こる変化とは
爪に現れる糖尿病初期症状の主な症状
なぜ糖尿病で爪に異常が起こるのか?
早期発見のためのチェックポイント
爪のケアと予防法
糖尿病治療のための大切なポイント
まとめ
糖尿病によって爪に起こる変化とは
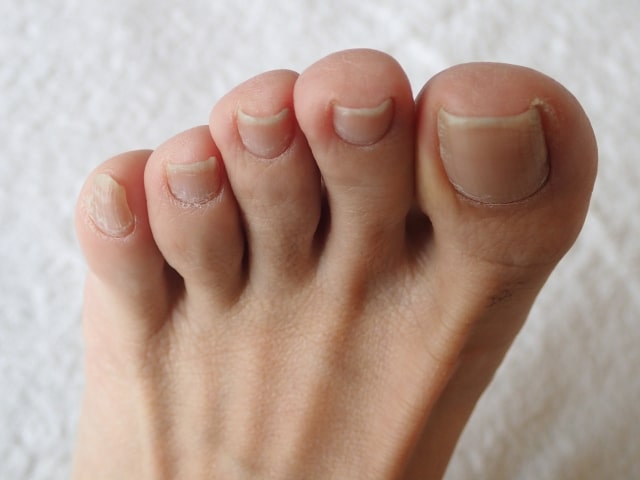
糖尿病は全身の血管や神経に影響を及ぼす疾患であり、爪にも様々な変化をもたらします。これらの爪の変化は、糖尿病の重要な早期発見のサインとなることがあります。まずは、糖尿病による「爪の変化」について解説していきます。
糖尿病が引き起こす爪の変化の概要説明
糖尿病患者の爪には、いくつかの特徴的な変化が観察されます。最も一般的なのは爪の肥厚で、爪が通常よりも厚く、硬くなる現象です。また、爪の色調変化も見られ、黄色や茶色がかった色調を呈することがあります。さらに、爪の成長速度も変化し、通常よりも遅くなることが多いです。なお、爪の表面が凸凹になったり、縦線が目立つようになったりすることもあります。これらの変化は、必ずしもすべての患者に現れるわけではありませんが、糖尿病による血液循環の悪化や神経障害の影響を反映している可能性があります。
なぜ爪の変化が重要なサインとなるのか
爪の変化は糖尿病の早期発見や病状の進行を示す重要な指標となります。特に、爪の変化は目で見て確認できる症状であり、患者自身が気づきやすいという特徴があります。また、爪の状態は足の健康状態を反映することが多く、糖尿病性足病変の予防という観点からも重要です。なお、爪の変化に気づくことで、早期に適切な治療介入を行うことができ、重症化を防ぐことができます。さらに、定期的な爪の観察は、糖尿病の血糖コントロールの状態を推測する手がかりにもなります。
爪の変化が現れるメカニズム(血流・神経への影響)
糖尿病による爪の変化は、主に血流障害と神経障害という二つの要因によって引き起こされます。高血糖状態が続くと、末梢血管が徐々に障害され、爪床への血流が低下します。これにより、爪の成長に必要な栄養供給が不足し、成長速度の低下や爪質の変化が生じます。同時に、末梢神経障害により、足趾の感覚が鈍くなることで、無意識のうちに爪を傷つけたり、不適切な爪切りを行ったりすることも、爪の変形の原因となります。
糖尿病による爪の変化は、単なる美容上の問題ではなく、重要な健康上のサインです。日々の観察を通じて異常を早期に発見し、必要に応じて医療機関を受診することが推奨されます。
爪に現れる糖尿病初期症状の主な症状
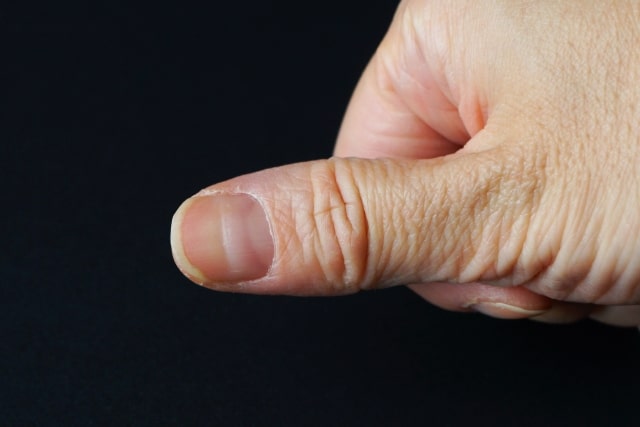
糖尿病の初期段階では、全身にさまざまな変化が現れますが、特に爪の色調変化は重要な早期サインとなります。これらの変化を適切に観察し理解することは、糖尿病の早期発見につながる可能性があります。ここでは、「爪に現れる色や形状の変化」について詳しく解説していきます。
爪の色の変化
<白濁化の症状と特徴>
糖尿病による爪の白濁化は、比較的早期から観察される症状の一つです。爪全体が均一に白く濁ったように見えたり、部分的に白い斑点として現れたりすることがあります。この白濁化は、爪床への栄養供給の低下や、爪母細胞の機能異常によって引き起こされます。特に爪の先端から白濁が始まり、徐々に根元に向かって広がっていくパターンがよく見られます。この変化は、血糖値の上昇による微小血管障害を反映している可能性があります。
<黒い斑点の出現とその意味>
爪に現れる黒い斑点は、特に注意が必要な症状です。これは、爪床下の微小出血や血管の損傷を示している可能性があります。糖尿病では、血管が脆弱化しやすく、わずかな圧力や刺激でも出血を起こしやすい状態となります。黒い斑点は、点状や線状など様々な形で現れることがあり、その大きさや形状は様々です。これらの斑点が突然出現したり、徐々に大きくなったりする場合は、医療機関での評価が必要です。
<その他の色の変化(黄色・紫色など)>
糖尿病による爪の色の変化は、黄色や紫色など、さまざまな色調として現れることがあります。黄色化は、爪の肥厚や真菌感染症を伴うことが多く、糖尿病による免疫機能の低下を示唆する可能性があります。また、紫色の変化は、末梢循環障害が進行している可能性を示唆します。これらの色調変化は、単独で現れることもあれば、複数の色調変化が同時に観察されることもあります。
爪の形状の変化
<爪の肥厚(厚くなる)現象>
糖尿病による爪の肥厚は、最も一般的に見られる形状変化の一つです。この現象では、爪が通常の厚さの2倍から3倍程度まで肥厚することがあります。肥厚は主に血流障害と代謝異常によって引き起こされ、爪床への栄養供給の変化が爪の成長パターンに影響を与えます。また、肥厚した爪は硬く、柔軟性が低下するため、通常の爪切りが困難になることがあります。さらに、肥厚は均一ではなく、爪の一部分だけが特に厚くなることもあります。これらの変化は、特に足の爪で顕著に現れ、歩行時の不快感や痛みの原因となることがあります。
<巻き爪の発生メカニズム>
糖尿病患者は、巻き爪が発生するリスクが高まります。巻き爪は、爪の両端が下向きに湾曲し、時には爪床に食い込むような状態となります。この状態は、末梢循環障害による爪の成長異常と、神経障害による不適切な圧力分布が組み合わさって発生します。特に、糖尿病性神経障害により足の感覚が鈍くなると、無意識のうちに不適切な力がかかり、巻き爪の形成が促進されます。また、靴選びの問題や不適切な爪切りも、巻き爪の発生要因となります。
<爪の変形パターン>
糖尿病による爪の変形は、様々なパターンで現れます。最も一般的なのは縦方向の隆起や溝で、爪の表面に縦線が目立つようになります。また、爪の表面が波打つように不規則になったり、爪の一部が剥離したりすることもあります。さらに、爪の成長方向が変化し、斜めや横向きに成長することもあります。これらの変形は、爪母細胞の機能異常や血流障害、さらには繰り返される微細な外傷などが複合的に関与して発生します。なお、変形した爪は、靴との摩擦や圧迫により、さらなる問題を引き起こす可能性があります。
その他の爪の変化
<爪の成長速度の変化>
糖尿病患者は、爪の成長速度が変化することがよく観察されます。通常、健康な爪は約1日に0.1ミリメートルのペースで成長しますが、糖尿病では、この成長速度が著しく低下することがあります。これは主に、末梢循環障害による爪床への血流低下が原因です。血流が低下すると、爪の成長に必要な栄養や酸素の供給が不足し、爪の成長が遅くなります。また、爪の成長が不均一になることもあり、爪の一部分だけが遅く成長したり、成長方向が不規則になったりすることがあります。
<脆くなる症状>
糖尿病による代謝異常は、爪の質にも影響を与え、爪が脆くなる症状を引き起こすことがあります。脆くなった爪は、わずかな衝撃や圧力でも割れたり、裂けたりしやすくなります。これは、爪を構成するケラチンタンパク質の形成異常や、爪床での栄養不足が原因とされています。特に、爪の先端部分が層状に剥離したり、縦方向に割れたりする現象がよく見られます。また、爪が柔軟性を失い、曲げたり圧力をかけたりした際に、簡単に破損してしまうことがあります。
<爪床からの剥離>
爪床からの剥離は、糖尿病患者において特に注意が必要な症状です。この状態では、爪が爪床から浮き上がり、隙間ができてしまいます。剥離は通常、爪の先端から始まり、徐々に根元に向かって進行していきます。この症状は、血流障害による爪床の栄養不足や、感染症などの合併症によって引き起こされることがあります。なお、爪床からの剥離は、細菌や真菌が繁殖しやすい環境を作り出すため、二次感染のリスクが高まります。特に、免疫機能が低下している糖尿病患者では、この問題が重要となります。
糖尿病による爪の変化は、成長速度の低下、脆弱化、爪床からの剥離など、多岐にわたります。これらの変化は、単なる美容上の問題ではなく、重要な健康指標となります。特に、これらの症状が急激に進行したり、感染症の兆候が見られたりする場合は、早急な医療機関の受診が必要です。
なぜ糖尿病で爪に異常が起こるのか?

糖尿病による爪の異常は、単なる偶然ではありません。高血糖状態が続くことで、全身の血管や神経に様々な影響が及び、それが爪の健康状態に大きく影響を与えます。ここでは、糖尿病が「爪に異常をもたらすメカニズム」について詳しく解説していきます。
血糖値と爪の健康状態の関係
持続的な高血糖状態は、爪の形成に直接的な影響を与えます。例えば、血液中のブドウ糖が過剰な状態が続くと、タンパク質の糖化が進み、爪を構成するケラチンタンパク質の質に変化が生じます。また、高血糖状態は細胞のエネルギー代謝にも影響を与え、爪母細胞の機能低下を引き起こします。これにより、爪の成長速度が低下したり、爪質が変化したりします。さらに、糖化によって爪の構造タンパク質が変性することで、爪が脆くなったり、変形しやすくなったりする原因となります。
神経障害による影響
糖尿病性神経障害は、爪のトラブルを引き起こす重要な要因となります。具体的には、末梢神経が障害されると、足や爪周辺の感覚が鈍くなり、痛みや圧迫感を適切に感じ取ることができなくなります。その結果、無意識のうちに爪に過度な圧力をかけたり、不適切な靴選びをしたりすることで、爪の変形や損傷が起こりやすくなります。また、神経障害により足の筋肉のバランスが崩れ、歩行時の圧力分布が変化することで、爪への負担が増加することもあります。
血流障害による症状
糖尿病による血管障害は、爪の健康に深刻な影響を及ぼします。高血糖状態が続くと、末梢血管が徐々に損傷し、爪床への血流が低下します。その結果、爪の成長に必要な酸素や栄養素の供給が不足し、爪の成長異常や変形が生じやすくなります。特に、爪床の微小血管が障害されると、爪の色調異常や爪床からの剥離などの症状が現れやすくなります。さらに、血流障害は創傷治癒を遅延させ、爪周囲の小さな傷が重症化するリスクを高めるため、細心の注意が必要です。
感染症リスクの上昇
糖尿病患者は、免疫機能の低下により、爪の感染症リスクが著しく上昇します。高血糖状態が続くと、白血球の機能が低下し、病原体への抵抗力が弱まります。さらに、血流障害と神経障害が重なることで、小さな傷や感染の早期発見が遅れやすくなります。特に、爪周囲の細菌感染や爪真菌症のリスクが高まり、これらの感染症は通常よりも重症化しやすい傾向にあります。また、爪床からの剥離や爪の変形は、病原体が繁殖しやすい環境を作り出す要因となるため、適切なケアが不可欠です。
糖尿病による爪の異常は、高血糖がもたらす複数の病態が複雑に絡み合って発生します。血糖値の上昇、神経障害、血流障害、免疫機能の低下など、それぞれの要因が爪の健康に影響を与え、様々な症状を引き起こします。これらの問題を予防するためには、適切な血糖コントロールの維持が最も重要です。また、定期的な足のケアと観察、早期の医療介入も重要な予防策となります。
早期発見のためのチェックポイント

糖尿病による爪の変化を早期に発見することは、合併症の予防において非常に重要です。ここでは、ご自身で行える観察方法と、特に注意が必要な症状について詳しく解説していきます。
定期的な爪の観察方法
爪の観察は、十分な明るさのある場所で、できれば拡大鏡を使用して行うことをお勧めします。観察する際は、爪全体の色調、形状、厚さなどを注意深く確認します。特に、足の爪は自分で見にくい場合があるため、鏡を使用したり、家族に協力してもらったりすることも有効です。また、爪の観察は清潔な状態で行うことが重要です。さらに、爪の周囲の皮膚の状態も含めて観察し、変化が見られた場合はメモや写真で記録を残すことをお勧めします。
要注意の症状一覧
日常的な観察で特に注意が必要な症状は以下の通りです。
<色の変化に関する症状>
・爪全体が白く濁る
・黒い斑点や線が出現
・黄色や茶色に変色
・爪床の色が通常より白っぽい
<形状の変化に関する症状>
・爪が著しく厚くなる
・爪が湾曲する(巻き爪)
・表面に縦筋や横筋が目立つ
・爪が割れやすくなる
<その他の重要な症状>
・爪床からの剥離
・爪周囲の発赤や腫れ
・爪の成長速度の著しい変化
・爪の周りの皮膚の異常
自己チェックの頻度と項目
自己チェックは以下の頻度と項目で実施することをお勧めします。
<チェックの基本頻度>
・毎日:入浴時の簡単な観察
・週1回:詳細なチェック
・月1回:写真撮影による記録
<チェック項目と手順>
・爪の色調の確認
・爪の厚さの変化
・爪の形状の観察
・爪床との密着度
・爪周囲の皮膚の状態
・痛みや違和感の有無
爪の定期的な観察は、糖尿病の合併症予防において重要な役割を果たします。異常を早期に発見することで、重症化を防ぎ、適切な治療を開始することができます。特に、急激な変化や複数の症状が同時に現れた場合は、すぐに医療機関を受診することが推奨されます。また、自己チェックの習慣化とともに、適切な爪のケアや血糖値の管理を継続することが、爪の健康維持には不可欠です。異常に気づいた際は、医師に相談し、専門的なアドバイスを受けることをお勧めします。
爪のケアと予防法

糖尿病患者にとって、適切な爪のケアは合併症予防の重要な要素です。正しいケア方法を知り、実践することで、多くのトラブルを未然に防ぐことができます。ここでは、日常的に実践できる「爪のケア」と「予防法」について解説します。
適切な爪の切り方
爪切りは入浴後など、爪が柔らかくなっている時に行うのが最適です。爪切りの形状は、まっすぐに切ることが重要で、カーブを付けて切ることは避けてください。また、爪の両端を深く切り込むことも禁物です。これは巻き爪や陥入爪の原因となります。さらに、爪切りの刃は清潔なものを使用し、適度な長さを保つことが大切です。目安としては、指の先から1-2ミリメートル程度の長さを残すようにしてください。なお、切った後の爪の表面は、爪やすりで丁寧に整えることで、引っかかりや割れを防ぐことができます。
日常的なフットケアの重要性
フットケアは、爪の健康を維持するために欠かせない重要な要素です。足全体の清潔を保ち、適切なケアを行うことで、爪のトラブルを予防できます。したがって、毎日の足洗いは丁寧に行い、特に指の間を念入りに洗ってください。また、洗浄後は、しっかりと水分を拭き取り、保湿クリームを塗布して皮膚の乾燥を防いでください。さらに、足の観察も欠かせません。傷や腫れ、変色などの異常がないかを毎日確認し、早期発見・早期対応を心がけてください。
靴選びのポイント
靴は足の形に合ったものを選び、特に爪が当たる部分に余裕があることが重要です。靴先が狭すぎたり、圧迫が強すぎたりする靴は、爪の変形や損傷の原因となります。また、靴の素材は通気性の良いものを選び、長時間の着用では適度な休憩を取ることをお勧めします。なお、靴下も同様に、締め付けが強すぎないものを選び、毎日清潔なものに交換することが大切です。
清潔を保つための方法
爪とその周囲の清潔を保つことは、感染症予防の基本となります。そのため、入浴時には爪の周りを専用のブラシで優しく洗い、汚れを落としてください。ただし、強くこすりすぎると傷つける可能性があるため、注意が必要です。また、爪の間の清掃も重要ですので、柔らかい布や綿棒を使用して丁寧に行ってください。なお、足を拭く際は、タオルを指の間までしっかりと入れて水分を拭き取ってください。さらに、清潔な靴下の着用と定期的な靴の手入れを習慣づけ、足元の清潔を維持してください。
糖尿病患者の爪のケアは、日常的な注意と適切な管理が重要です。正しい爪切り、定期的なフットケア、適切な靴の選択、そして清潔の維持、これらすべてが爪の健康を守るための重要な要素となります。
糖尿病治療のための大切なポイント

糖尿病は早期発見と適切な治療、そして継続的なケアが重要な生活習慣病です。ここでは、生活の質を維持しながら、「合併症を予防するための重要なポイント」についてお伝えします。
血糖値コントロールや早期治療の重要性
糖尿病の治療において、血糖値のコントロールは最も重要な要素です。高血糖状態が継続すると、全身の血管が徐々に損傷を受け、様々な合併症を引き起こす可能性が高まります。特に注意が必要なのは、網膜症による視力低下、腎症による腎機能障害、神経障害による手足のしびれなどです。これらの合併症は一度発症すると治療が困難となるため、早期発見と適切な治療介入が非常に重要となります。なお、血糖値の管理目標は患者の年齢や生活環境、合併症の有無などによって個別に設定されますが、一般的にHbA1c値を7.0%未満に保つことが推奨されています。定期的な血液検査を通じて、自身の血糖値の変動を把握し、必要に応じて治療内容の調整を行うことが大切です。
継続的な経過観察の必要性
糖尿病の治療は長期的な視点で進めていく必要があります。定期的な通院と検査により、血糖値の推移だけでなく、合併症の早期発見も可能となります。特に重要なのは、3ヶ月ごとのHbA1c検査、年1回の網膜検査、尿検査、神経伝導検査などです。これらの検査結果を基に、治療方針の見直しや生活習慣の改善アドバイスを行います。また、食事療法や運動療法の効果を評価し、必要に応じて投薬内容の調整も行います。継続的な経過観察により、治療の効果を最大限に引き出し、合併症の予防や進行抑制を図ることができます。
生活習慣の改善ポイント
糖尿病治療の基本は、適切な食事管理と運動習慣の確立です。食事に関しては、総カロリーの制限だけでなく、栄養バランスにも注意を払う必要があります。特に炭水化物の摂取量と食事の時間帯を整えることが重要です。運動については、ウォーキングなどの有酸素運動を中心に、週3〜4回、1回30分程度を継続的に実施してください。また、十分な睡眠時間の確保とストレス管理も血糖値の安定に欠かせません。これらの生活習慣の改善を薬物療法と組み合わせることで、より効果的な治療成果が期待できます。
糖尿病治療の成功には、医療機関による適切な治療と患者自身による自己管理の両方が不可欠です。血糖値の定期的なモニタリング、合併症の早期発見のための検査、そして生活習慣の改善を継続的に行うことで、良好な血糖コントロールを維持することができます。
まとめ

糖尿病が引き起こす爪の変化は、患者の生活の質に大きく影響する可能性があります。特に注意が必要なのは、爪の肥厚化、変形、脆弱化などの症状です。これらは神経障害や血行障害が原因で発生します。また、高血糖状態が続くことで、爪周囲の感染症にもかかりやすくなりますので、ご注意ください。爪の症状が現れた場合は、すぐに医師に相談することが重要です。特に足の爪の異常は、重症化すると足病変につながる可能性があるため、早期発見と適切な治療が不可欠です。さらに、爪のケアと同時に血糖値の適切なコントロールも重要です。良好な血糖コントロールを維持することで、爪の変化や症状の進行を抑制できます。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、お気軽にご相談ください。
同じカテゴリのブログ記事
糖尿病予備群(境界型糖尿病)の症状や対策について解説
糖尿病・代謝内科に関する記事です。
厚生労働省が発表した平成28年「国民健康・栄養調査」の結果では、糖尿病が強く疑われる者(糖尿病有病者)、糖尿病の可能性を否定できない者(糖尿病予備群)はいずれも約1,000万人(合わせて約2,000万人)と推計されています。
この記事では、糖尿病の可能性を否定できない者「糖尿病予備群」について解説していきます。
後半部分では「糖尿病予備群にならないための予防法」について解説していますので、ぜひ最後までご覧ください。
.cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病予備群(境界型糖尿病)とは
糖尿病予備群の主な症状
糖尿病予備群と診断された方へ
糖尿病予備群にならないための予防法
【糖尿病予備群にならないための予防法1】運動
【糖尿病予備群にならないための予防法2】食生活の見直し
【糖尿病予備群にならないための予防法3】禁煙
糖尿病予備群の疑いがある方、医師の診断を受けたい方へ
糖尿病予備群(境界型糖尿病)とは
糖尿病予備群(境界型糖尿病)とは、糖尿病と診断されるほどの高血糖ではないものの、血糖値が正常より高い状態にあることを指します。
「HbA1c 6.5%未満」「空腹時血糖が110 mg/dl以上126 mg/dl未満」「75g経口ブドウ糖負荷試験2時間の血糖値が140 mg/dl以上200 mg/dl未満」のいずれかを満たす人が該当します。
糖尿病予備群の主な症状
糖尿病予備群(境界型糖尿病)では、自覚症状がありません。
しかし体内では、既に血糖値を下げるホルモンである「インスリン」が出にくくなったり、効きづらくなったりする変化が起きています。
また糖尿病に特有の合併症である、網膜症、神経障害、腎機能障害も少しずつ進行するとも言われています。
さらに高血圧や脂質異常症なども併発しやすくなり、全体として、血糖値が正常な状態に比べ、動脈硬化の進行は加速されます。
なお、動脈硬化が進行すると、心筋梗塞や脳梗塞などの重篤な疾患が引き起こされる危険性が高くなります。
糖尿病予備群と診断された方へ
糖尿病予備群の方は、食事、運動、喫煙、飲酒などの生活習慣を見直し、肥満や高血圧、ストレスなどに対する健康管理に取り組むことで、糖尿病へ進行するリスクを減らすことができます。
ですので、糖尿病予備群と診断された方は、まずは生活習慣の見直しから始めてください。
なお上述した通り、糖尿病予備群でも、既に血糖値を下げるホルモンであるインスリンが出にくくなったり、効きづらくなったりする変化が起きています。
また糖尿病に特有の合併症である、網膜症、神経障害、腎機能障害も少しずつ進行するとも言われています。
ですので、糖尿病予備群と診断された方は、絶対に放置してないでください。
糖尿病予備群にならないための予防法
糖尿病予備群では、生活習慣の改善により「糖尿病の発症のリスク」を減らすことができます。
では、具体的には何をすればいいのでしょうか。順番にご紹介していきます。
【糖尿病予備群にならないための予防法1】運動
糖尿病を予防するためには「運動」が効果的です。運動をすることで、ブドウ糖や脂肪酸の利用が促進。インスリンに頼らずに糖分が細胞や筋肉の中に吸収されるようになり、血糖値の低下が期待できます。
また長期的には、インスリン抵抗性を改善させ、血中のブドウ糖の量を良好にコントロールできるようにすることが期待されます。
ですので、糖尿病予備群と診断された方は、できれば毎日、少なくとも週に3~5回は体を動かしてください。
なお、糖尿病を予防するための運動としては「有酸素運動」と「レジスタンス運動」が推奨されております。
<有酸素運動>
有酸素運動とは、筋肉を収縮させる際のエネルギーに、酸素を使う運動のことです。
ジョギングや水泳、エアロビクス、サイクリングといった少量から中程度の負荷をかけて行う運動が代表的です。
有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。
<レジスタンス運動>
レジスタンス運動とは、筋肉に負荷をかける動きを繰り返し行う運動です。
スクワットや腕立て伏せ・ダンベル体操など、標的とする筋肉に抵抗をかける動作を繰り返し行う運動をレジスタンス運動と言います(レジスタンス(Resistance)は和訳で「抵抗」を意味します)。
レジスタンス運動は、筋肉量増加・筋力向上・筋持久力向上を促す筋力トレーニングとして高齢者からアスリートまで広く行われています。
【糖尿病予備群にならないための予防法2】食生活の見直し
糖尿病予防の基本は「食生活を見直すこと」です。
食事は、自分の適正エネルギー量を知り、その範囲で栄養バランスを考えてさまざまな食品をまんべんなくとることが大切です。
食事を抜いたり、まとめ食いしたりはせず、朝食、昼食、夕食の3回ゆっくりよく噛んで、腹八分目で食べるよう心掛けてください。
バランスのとれた栄養を1日の必要量のカロリーでとることで、膵臓の負担は軽くなり、膵臓の能力は回復されます。
なお、食事のポイントについては以下をご覧ください。
<ゆっくり食べる>
早食いは食べすぎの原因となるほか、急激な血糖値の上昇を招きます。
食事をする際はひと口入れたら箸を置くクセをつけ、ゆっくり食べることを心掛けてください。
<野菜類から食べる>
早食いは食べすぎの原因となるほか、急激な血糖値の上昇を招きます。
食事をする際はひと口入れたら箸を置くクセをつけ、ゆっくり食べることを心掛けてください。
<アルコールは適量にする>
アルコールには一時的にはインスリンの働きを改善する効果があります。
しかし長期間飲んでいると逆にインスリンの分泌量が低下することがわかっていますので、アルコールは、ほどほどにしてください。
<腹八分目でストップ>
慢性的な食べすぎは、余分なブドウ糖をつくり、糖尿病を発症させる最大の原因となります。
いつもお腹いっぱいに食べないと満足できない人は、注意が必要です。
とくに脂肪分の多い肉類の食べすぎは、カロリーの取りすぎにつながりやすいので、量を控えてください。
<間食をしない>
間食をすると血糖値の高い状態が続き、インスリンを分泌する膵臓に大きな負担がかかります。
また、その状態のままで次の食事をすると、食後高血糖の原因にもなります。糖尿病を予防するためにも間食はできる限り控えてください。
【糖尿病予備群にならないための予防法3】禁煙
喫煙は交感神経を刺激して血糖を上昇させるだけでなく、体内のインスリンの働きを妨げる作用があります。
そのため、たばこを吸うと「糖尿病にかかりやすくなる」といえます。
日本人を対象とした研究データによると、喫煙者は非喫煙者と比べ糖尿病を発症するリスクが38%高くなると言われています。
ですので、糖尿病予備群の方は喫煙を控えてください。
糖尿病予備群の疑いがある方、医師の診断を受けたい方へ
糖尿病予備群の方は、自覚症状がありません。
そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。
健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。
糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
また糖尿病予備群の方の“適切な対策”を知りたい方も、いつでもご相談ください。
当日の順番予約はこちらから
2023.01.21
糖尿病治療法の一つ、インスリン療法を解説
糖尿病・代謝内科に関する記事です。
この記事では、糖尿病の代表的な治療法である「インスリン療法」について解説していきます。
後半部分では「インスリン療法のメリット・デメリット」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
インスリンとは何か
インスリン療法とは
インスリン療法のしくみ
インスリン注射を行う前に血糖自己測定
インスリン療法の具体的な手法
インスリン療法のメリット
インスリン療法のデメリット
インスリン注射はほとんど痛くありません
インスリン療法は早期に始めることが効果的です
インスリン療法についてご相談したい方はいつでもご相談下さい
インスリンとは何か
インスリンとは、膵臓から分泌されるホルモンの一種です。
糖の代謝を調節し、血糖値を一定に保つ働きを持っております。
なお、インスリンの働きが悪くなったり分泌される量が少なくなったりすることで、血糖値が高い状態が続いてしまうのが「糖尿病」です。
糖尿病について詳しく知りたい方は「糖尿病情報センター」をご覧ください。
インスリン療法とは
インスリン療法とは、患者さん自身がインスリン製剤を継続的に投与して血糖をコントロールする治療法のことです。
インスリン製剤を投与する方法として、「頻回インスリン注射療法」と「持続皮下インスリン注入療法」があります。
頻回インスリン注射療法は、一般的にペン型の注射器を用いて1日に数回インスリン注射を行う方法です。お腹、太もも、上腕、お尻に注射することが推奨されています(これらの部位を少しずつ、ずらしながら注射します)。
一方、持続皮下インスリン注入療法は、携帯型のインスリンポンプを使用して皮下に留置した挿入した「カニューレ」からインスリンを持続的に注入する方法です。
インスリンの注入量や注入速度を細かく調整できるため、頻回インスリン注射療法で血糖コントロールが困難な人や低血糖を頻発する人、食事や勤務時間が不規則な人、妊娠中あるいは妊娠の予定がある人などに向いています。
なお、インスリン療法については「インスリンとは?特徴・種類・注意点」でも同様のことを伝えています。
インスリン療法のしくみ
インスリンの自己注射を行うのは「1型糖尿病」の方、または「2型糖尿病」のうち内服治療が難しい方です。
不足したインスリンを注射で補うことで、健康な人のインスリン分泌に近づけます。
なおインスリンの自己注射では、効果が長時間持続するインスリン製剤を1日に1,2回と、即効性のあるものを毎食前に打つなどして、この2つの分泌を再現します(どのインスリン製剤を使うか、どのタイミングで注射するかは体格や生活様式などに合わせて調整します)。
インスリン注射を行う前に血糖自己測定
インスリン注射を行う前に、自分で血糖値を測定する「血糖自己測定」を行うことがあります。
なぜなら日々の血糖値を記録することで、血糖コントロールを良好に行えるからです。
また直前に測定することで、「血糖値が低いにも関わらず自己注射を行い、さらに低血糖になる」といったことを防ぐことができます。
血糖自己測定の方法は以下の通りです。
⑴ 血糖測定器、測定用チップ、消毒用アルコール綿、穿刺器、穿刺針、自己管理ノート、針捨て容器を準備し、手を洗ってください。
⑵ 血糖測定器に測定用チップを、穿刺器に針をセットします。
⑶ 指先などを消毒します。そして針を消毒した場所に押し当て、穿刺器のボタンを押して針を刺してください。
⑷ 血液を測定用チップに染み込ませて、血糖値を測定します。
⑸ 残った血液を拭き取り、血糖値を自己管理ノートに記録してください。
インスリン療法の具体的な手法
インスリン注射の具体的な方法は以下の通りです。
⑴ 注入器、製剤カートリッジ、消毒綿など必要な物品を準備します。インスリン製剤が混濁している場合は均一になるようにカートリッジを振ってください。
⑵ インスリン製剤に注射針をセットします(針が曲がらないように真っすぐ刺してください)。
⑶ インスリン製剤の空打ちをして針先まで薬液を満たします。
⑷ ダイヤルを回転させて注射する単位数を医師の指示した値にセットしてください。
⑸ 注射する部位を消毒します。そして皮膚を軽くつまんで直角に注射針を刺してください。
⑹ ダイヤルが0になるまで、しっかりと薬液を注入します。そして10秒程度数え、注入ボタンを押したままで針を抜きます。
⑺ 針はキャップをかぶせてから取り外します。なお、針は1回きりの使用になりますので、ご注意ください。
※インスリン注射をする場所はお腹、太もも、おしり、腕です。
それぞれ薬の吸収速度が異なるため、注射部位を医師から指示される場合があります。
また、同じところに針を刺し続けると皮膚が硬くなり、痛みの原因になったり、薬の効きが悪くなります。
ですので毎回2〜3cmずらすようにしてください。
「糖尿病のインスリン注射器の使い方と副作用の対処法」でも同様のことを伝えています。
インスリン療法のメリット
インスリンを体外から補充することによって、無理にインスリンを出そうとする膵臓の働きすぎを防ぎ、疲れた膵臓を一時的に休めることができます。
インスリン治療によって膵臓の働きが回復したら、インスリン注射の回数を減らせたり、経口血糖降下薬だけの治療に戻せる可能性があります(インスリン療法により、膵臓のインスリン分泌機能が回復することもあります)。
インスリン療法のデメリット
残念ながら、インスリンには副作用があります。インスリン療法における主な副作用は、「低血糖症状」です。インスリンには、血糖値を下げ、良好な血糖コントロールが期待できる分、その裏返しで「低血糖症状」という副作用があります。
低血糖症状は、インスリン療法に限らず、糖尿病の治療に用いられる飲み薬全般でも起こりうる副作用です。
そのため、低血糖症状に対する適切な処置方法を把握し、血糖の自己測定などで自身を管理することが大切になってきます。
インスリン療法における副作用について詳しく知りたい方は「糖尿病ネットワーク」をご覧ください。
インスリン注射はほとんど痛くありません
インスリン注射は予防接種や採血などでイメージする注射とは異なり、痛みはそれほどありません。
なぜならインスリン注射で使う専用の注射針は、採血用の注射針とは違い、痛みが少なくなるようデザインされているからです(採血で使う注射針の3分の1ぐらいの細さで針の先も特殊なカットがしてあり、痛みが少ないように工夫されています)。
インスリン療法は早期に始めることが効果的です
上述した通り、インスリンを体外から補充することによって、無理にインスリンを出そうとする膵臓の働きすぎを防ぎ、疲れた膵臓を一時的に休めることができます。
そのため、インスリン療法は早期に始めることが効果的です。近年では、高血糖毒性をとり除くために、早期からインスリン注射薬を使ったり、また比較的軽症の糖尿病にもインスリン注射薬を用いる場合があります。
ですので、主治医にインスリン療法を勧められたら積極的に受け入れるようにしてください。
日本糖尿病・生活習慣病ヒューマンデータ学会が発表した「糖尿病標準診療マニュアル」でも、いくつかの経口薬を併用しても血糖コントロールが改善せず,HbA1c 9%以上が持続するなら、インスリン療法を積極的に始める必要があると伝えています。
インスリン療法についてご相談したい方はいつでもご相談下さい
糖尿病になっても、初期段階では自覚症状がありません。
そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。
糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.01.21
糖尿病と高血圧の関係
糖尿病・代謝内科に関する記事です。
糖尿病患者さんにおける「高血圧」の頻度は非糖尿病者に比べて約2倍高く、高血圧患者さんにおいても糖尿病の合併頻度は2~3倍高いと報告されています。
この記事では、糖尿病患者さんに向けて「糖尿病と高血圧の関係」を解説していきます。後半部分では「糖尿病と高血圧の予防」について解説しておりますので、ぜひ最後までご覧ください。
.cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病の方がなぜ高血圧になりやすいのか
【糖尿病と高血圧の関係1】高血糖で循環血液量が増えるからです
【糖尿病と高血圧の関係2】肥満
【糖尿病と高血圧の関係3】インスリン抵抗性があるからです
糖尿病の血圧値について
糖尿病と高血圧予防
【糖尿病と高血圧予防】食生活の改善
糖尿病と高血圧予防|食事のポイント
【糖尿病と高血圧予防】運動
糖尿病と高血圧予防|運動の頻度について
糖尿病の方がなぜ高血圧になりやすいのか
糖尿病患者さんは「高血圧になりやすい」といわれています。なぜ糖尿病の方は高血圧になりやすいのでしょうか。糖尿病患者さんが高血圧になりやすいのには、以下の理由があげられます。
【糖尿病と高血圧の関係1】高血糖で循環血液量が増えるからです
血糖値が高い状態では、血液の浸透圧が高くなっています。そのため、水分が細胞内から細胞外に出てきたり、腎臓からの水分の吸収が増えたりして、体液・血液量が増加し、血圧が上昇します。
【糖尿病と高血圧の関係2】肥満
2型糖尿病患者さんには肥満が多いのが特徴です。肥満になると交感神経が緊張し、血圧を上げるホルモンが多く分泌されるため、高血圧になります。このようなことから、糖尿病患者さんは高血圧になりやすいと考えられています。
【糖尿病と高血圧の関係3】インスリン抵抗性があるからです
インスリン抵抗性とは、インスリンの作用を受ける細胞の感受性が低下している状態です。インスリン抵抗性は、インスリンが効きにくくなったのを補うためにインスリンが多量に分泌され「高インスリン血症」を招きます(インスリン抵抗性自体が糖尿病の原因にもなります)。高インスリン血症では、交感神経の緊張、腎臓でナトリウムが排泄されにくい、血管壁を構成している細胞の成長が促進されるといった現象が起きて、血管が広がりにくくなり、血液量も増え、血圧が高くなるのです。
<高血圧とは?>
高血圧とは、運動したときなどの一時的な血圧上昇とは違い、安静時でも慢性的に血圧が高い状態が続いていることを指します。具体的には「収縮期血圧が140mmHg以上」「拡張期血圧が90mmHg以上」の場合をいい、どちらか一方でもこの値を超えていると高血圧と診断されます。高血圧は自覚症状がほとんどありません。しかし放置してしまうと心疾患や脳卒中など生命を脅かす病気につながるため「サイレント・キラー」といわれています。高血圧が引き起こす合併症について知りたい方は「高血圧の症状にお困りの患者の方へ」をご覧ください。
糖尿病の血圧値について
日本高血圧学会の「高血圧治療ガイドライン2014」では、糖尿病患者さんの降圧目標を、130/80mmHg未満としています。ただし、高齢者では厳しい血圧コントロールは、ふらつきや起立性低血圧などの原因となる可能性があるため、やや高めに設定されています。高齢者では、それぞれの患者さんの病気の状態に合わせて慎重に血圧コントロールをしていきます。詳しくは「高血圧治療ガイドライン2014」に記載していますので、ご興味のある方はご覧ください。
糖尿病と高血圧予防
糖尿病と高血圧予防に有効な対策は「食生活の改善」と「運動」です。順番にご説明していきますね。
【糖尿病と高血圧予防】食生活の改善
食事は、自分の適正エネルギー量を知り、その範囲で栄養バランスを考えてさまざまな食品をまんべんなくとることが大切です。食事を抜いたり、まとめ食いしたりはせず、朝食、昼食、夕食の3回ゆっくりよく噛んで、腹八分目で食べるよう心掛けてください。バランスのとれた栄養を1日の必要量のカロリーでとることで、すい臓の負担は軽くなり、すい臓の能力は回復されます。
糖尿病と高血圧予防|食事のポイント
糖尿病と高血圧を予防するためには「食べ方」も大切です。食事する際は以下のポイントに注意してください。
<糖尿病と高血圧予防|食事のポイント1>野菜類から食べる
野菜類から先に食べることで食後の血糖値の上昇が緩やかになります。また、野菜や豆類などで少しお腹をふくらませておくと、肉類やご飯の量を減らすこともできます。ですので、食事をする際は、野菜類から食べるようにしてください。
<糖尿病と高血圧予防|食事のポイント2>ゆっくり食べる
早食いは食べすぎの原因となるほか、急激な血糖値の上昇を招きます。食事をする際はひと口入れたら箸を置くクセをつけ、ゆっくり食べることを心掛けてください。
<糖尿病と高血圧予防|食事のポイント3>規則正しく3食を食べる
1日に2食や、間隔の空き過ぎた食事の取り方はよくありません。食事を抜いたり、まとめ食いしたりはせず、規則正しく「3食」を食べることを心掛けてください。
<糖尿病と高血圧予防|食事のポイント4>腹八分目
慢性的な食べすぎは、余分なブドウ糖をつくり、糖尿病を発症させる最大の原因となります。いつもお腹いっぱいに食べないと満足できない人は、注意が必要です。とくに脂肪分の多い肉類の食べすぎは、カロリーの取りすぎにつながりやすいので、量を控えてください。
【糖尿病と高血圧予防】運動
運動をすることで、ブドウ糖や脂肪酸の利用が促進され、インスリンに頼らずに糖分が細胞や筋肉の中に吸収されるようになり、血糖値の低下が期待できます。また、長期的には、インスリン抵抗性を改善させ、血中のブドウ糖の量を良好にコントロールできるようにすることが期待されます。なお、おすすめの運動は「有酸素運動」と「レジスタンス運動」です。それぞれの運動については下記をご覧ください。
<糖尿病と高血圧予防|おすすめの運動1>有酸素運動
有酸素運動とは、筋肉を収縮させる際のエネルギーに、酸素を使う運動のことです。ジョギングや水泳、エアロビクス、サイクリングといった少量から中程度の負荷をかけて行う運動が代表的です。有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。
<糖尿病と高血圧予防|おすすめの運動2>レジスタンス運動
レジスタンス運動とは、筋肉に負荷をかける動きを繰り返し行う運動です。スクワットや腕立て伏せ・ダンベル体操など、標的とする筋肉に抵抗をかける動作を繰り返し行う運動をレジスタンス運動と言います(レジスタンス(Resistance)は和訳で「抵抗」を意味します)。レジスタンス運動は、筋肉量増加・筋力向上・筋持久力向上を促す筋力トレーニングとして高齢者からアスリートまで広く行われています。
糖尿病と高血圧予防|運動の頻度について
運動の頻度は「できれば毎日」少なくとも週に3~5回行うのが良いといわれています。しかし、普段から運動に親しんでいない方(または高齢の方)などでは、急激な運動はかえって体の負担となり、思いがけない事故を引き起こしてしまうこともあります。ですので、無理のない範囲で行なってください。運動は定期的に長く続けられることが秘訣です。自然の中で風景を堪能しながらの「ウォーキング」や楽しく続けられる「スポーツ」など、自分にあった運動の方法を探してみてくださいね。
当日の順番予約はこちらから
2022.10.05

-
神経内科
神経内科についての記事はこちらをクリック
-
アレルギー内科
アレルギー内科についての記事はこちらをクリック
-
リウマチ内科
リウマチ内科についての記事はこちらをクリック
-
糖尿病・代謝内科
糖尿病・代謝内科についての記事はこちらをクリック
-
各種検診
各種検診についての記事はこちらをクリック
-
内分泌内科
内分泌内科についての記事はこちらをクリック
-
腎臓内科
腎臓内科についての記事はこちらをクリック
-
循環器内科
循環器内科についての記事はこちらをクリック
-
消化器内科
消化器内科についての記事はこちらをクリック
-
呼吸器内科
呼吸器内科についての記事はこちらをクリック
-
内科
内科についての記事はこちらをクリック

- 疲れやすい
- hba1c
- 再検査
- 高い
- 腕
- 背中
- 画像
- ピリピリ
- 喉の痛み
- 顔
- 公費
- ワクチン接種
- 帯状疱疹
- 旅行
- 呼吸器感染症
- 尿路感染症
- 糖代謝
- 健康診断
- 尿糖
- 空腹時血糖値
- 精密検査
- 目標値
- フレイル
- 足が攣る
- 減らす
- 腹囲
- 基準
- メタボ
- 高齢者
- 向き合う
- 家族
- 初診
- 即日
- HbA1c
- 高血圧症
- 数値
- 食後高血糖
- 定期検査
- 伝染性紅斑(りんご病)
- 百日咳
- 仮面高血圧
- 夜間高血圧
- 手足のしびれ
- 管理
- 糖尿病性腎症
- 降圧目標
- 薬物療法
- 高血圧性脳症
- 尿泡
- 目が霞む
- 赤ら顔
- 鼻血が出やすい
- 耳鳴り
- 首の後ろが痛い
- 朝起きると頭が重い
- めまい
- 爪
- 検査方法
- いつから
- インフルエンザ検査
- 空腹
- 痺れる
- かゆい
- 赤い斑点
- 血糖トレンド
- インスリンポンプ
- 脈拍
- 間食
- 入院
- 自宅入院
- 心房細動
- 運動してはいけない
- グリコアルブミン
- スローカロリー
- 血糖自己測定
- フルミスト点鼻液
- 鼻から
- インフルエンザワクチン
- 低血糖
- 大血管症
- がん
- うつ病
- 血糖コントロール
- メタボリックシンドロームとは
- ミトコンドリア糖尿病
- 家族性若年糖尿病
- MODY
- なりやすい
- 日本人
- 何型
- 確率
- 遺伝
- 副鼻腔炎
- 痩せる
- 治らない
- 頭痛
- 血糖値スパイクとは
- いつまで
- コロナ後遺症
- 中耳炎
- インフルエンザ脳症とは
- ワクチン
- 麻疹
- 違い
- D型
- C型
- B型
- A型
- インフルエンザC型
- インフルエンザB型
- インフルエンザA型
- インフルエンザ潜伏期間
- 潜伏期間
- インフルエンザ
- SAS
- 睡眠時無呼吸症候群
- 内科
- ダイアベティス
- 下げる
- 若い女性
- ピーク
- タバコ
- 変異株
- ピロラ
- エリス
- 目
- 食後
- 吐き気
- 60代
- 不眠
- 血糖値スパイク
- カフェイン
- 30代
- うつ
- 50代
- 40代
- 更年期
- 相談
- 方法
- タイプ
- 関連
- 20代
- 診察
- 評価法
- 診断基準
- 関係性
- 女性ホルモン
- 女性
- 副作用
- 費用
- デメリット
- メリット
- 減感作療法
- 男性
- チェック
- 不眠症
- 居眠り
- 意識が朦朧
- 眠気
- 痒み
- 皮膚
- 病名変更
- 名称変更
- 塩分
- 病気
- 脱毛症
- 糖質
- 抜け毛
- バナナ
- 摂取量
- コーヒー
- 糖尿病性ED
- ED
- 偏見
- 例
- 病名
- 言葉
- アドボカシー活動
- スティグマ
- ホルモン
- 精神疾患
- ストレス
- 糖尿病網膜症
- 糖尿病ケトアシドーシス
- 影響
- 喫煙
- 経口血糖降下薬
- 糖尿病かもしれない
- 境界型糖尿病
- 糖尿病予備群
- インスリン療法
- 骨折
- 骨粗鬆症
- 心筋梗塞
- 後遺症
- 脳梗塞
- 1型糖尿病
- 検診
- 生活習慣
- 歯周病
- 重症化
- 新型コロナウイルス
- 敗血症性ショック
- 感染症
- 敗血症
- 水分補給
- 関係
- 脱水症状
- 注意
- 効果
- 糖尿病予防
- 糖質制限
- 食べ物
- アルコール
- お酒
- 妊娠糖尿病
- 初期症状
- 慢性合併症
- 糖尿病腎症
- 理由
- スキンケア
- 保湿剤
- 痒さ
- 血糖値
- 食事
- 食べてはいけないもの
- 乳製品
- おすすめ
- 食生活
- ヒトヘルペスウイルス
- ウイルス
- 発熱
- 突発性発疹
- 呼吸器
- ヒトメタニューモウイルス感染症
- ヒトメタニューモウイルス
- 感染経路
- 小児
- RSウイルス感染症
- 手足口病
- 特徴
- 夏風邪
- ヘルパンギーナ
- 糖尿病足病変
- 血糖
- 糖尿病チェック
- 足
- 1型糖尿病
- 2型糖尿病
- 合併症
- インスリン
- 運動療法
- 子供
- くしゃみ
- 新型コロナウイルス感染症
- 点眼薬
- 点鼻薬
- 内服薬
- 有効
- 薬
- 対策
- 飛散
- 舌下免疫療法
- アナフィラキシーショック
- アレルギー
- 治療法
- 花粉症
- 無症状
- 待機期間
- 濃厚接触
- 期間
- 甲状腺ホルモン
- 甲状腺機能低下症
- 風邪
- 初期
- 感染対策
- オミクロン株
- 接種券
- 対象
- 新型コロナワクチン
- 3回目
- 甲状腺
- 栄養素
- 糖尿病
- 血圧
- 減塩
- 動脈硬化
- 食事療法
- 生活習慣病
- DASH食
- 高血圧
- 若葉区
- 脂質異常症
- 都賀
- 高脂血症
- 感染
- 運動
- 飲酒
- 接種後
- 接種率
- 千葉市
- 副反応
- 種類
- 接種
- 予約
- コロナワクチン
- コロナ
- 診断
- 予防
- 治療
- 改善
- 原因
- 検査
- 症状


 クリニック紹介
クリニック紹介
 診療のご案内
診療のご案内

