千葉県千葉市の東千葉駅周辺の糖尿病・代謝内科
-
- 診療のご案内
- 千葉県千葉市の東千葉駅周辺の糖尿病・代謝内科
こんな症状はありませんか?
- 皮膚の傷が治りにくい・痒くなる
- 頻尿
- 手足が痛む
- 目がよくかすむ
- 病気にかかりやすい
- 疲れやすい
板谷内科クリニックで行なっている検査
血液検査
-
検査内容
個々の病態に応じ、HbA1cの他にも1,5-AG(イチゴエージー)やグリコアルブミンなども計測します。
-
検査をお勧めする方
体がだるい、のどが渇く、多尿などの症状がある方
-
検査時間
およそ30分〜1時間ほど
-
検査によってわかる病気
- 糖尿病
- 高血圧など
尿検査
-
検査内容
尿に含まれる血液(血尿)やタンパク(尿タンパク)成分を調べます。
血液やタンパクがあることは腎機能に異常がある可能性があります。 -
検査をお勧めする方
脂ものをよく食べる、多尿、のどが乾く、倦怠感があるなどの症状がある方
-
検査時間
およそ10〜15分ほど
-
検査によってわかる病気
- 糖尿病
- ネフローゼ症候群
- 腎症など
画像検査
-
検査内容
超音波検査によって肝臓や腎臓、心臓機能や頸動脈(首の動脈)の厚さなどを確かめます。
-
検査をお勧めする方
血糖値が高め、疲れやすい、多尿、糖尿病の方が家族にいるなどの症状がある方
-
検査時間
およそ10〜20分ほど
-
検査によってわかる病気
- 動脈硬化
- 糖尿病
- 脂肪肝
- 心筋症など
千葉市の糖尿病に対する取り組みのご紹介
千葉市では糖尿病対策の一環として『花見川糖尿病ゼロプロジェクト』を推進しています。
千葉市に流れる花見川の名前を冠するこちらの糖尿病ゼロプロジェクトでは、糖尿病の特徴や予防となる生活習慣について紹介されています。
(千葉市公式HP 花見川糖尿病ゼロプロジェクトの紹介より抜粋)
千葉市公式サイトに花見川糖尿病ゼロプロジェクトの紹介がありますので、興味のある方はご覧ください。
千葉市で糖尿病にお悩みの方へ
糖尿病は症状が現れにくく糖尿病と自覚できるまで時間がかかることから非常に厄介な病気です。
さらに糖尿病性網膜症、糖尿病性腎症、糖尿病性神経障害といった合併症を引き起こしやすいため、「もしかして糖尿病かも?」と感じられた方はすぐにかかりつけ医にご相談ください。
当院院長を務める藤本も日本糖尿病学会に所属する糖尿病の専門医です。
千葉市内や、若葉区近隣にお住まいの方は勿論のこと、市外にいらっしゃる方でも気兼ねなくご相談ください。
(日本糖尿病学会公式HPより抜粋)
千葉市の糖尿病専門医がいらっしゃる病院は15件ほどございます。
お近くで糖尿病についての診察を受けたい方は、ぜひ参考になさってください。
千葉市の糖尿病予防プログラムのご紹介
千葉県では糖尿病の合併症である糖尿病性腎症予防の一環として、千葉県糖尿病性腎症重症化予防プログラムを策定しております。
こちらの糖尿病予防プログラムの内容としては、千葉市を含む千葉県内で糖尿病リスクのある方に対して病院期間への継続的な受診の推奨と主治医による指導を行う、といったものになります。
主な対象者としては以下の通りです。
- 糖尿病の診断を受けていないが、検診結果から重症化リスクが高い方
- 糖尿病ではないが、腎機能低下・尿異常が見られる方
千葉市でも生活習慣病の重症化対策として糖尿病性腎症重症化予防事業を始めるなど、糖尿病および患者の方への対策や予防策は極めて重要です。
3年前までの推移ですが千葉県内でも人工透析を導入する患者数は徐々に増えているなど、千葉市および県全体での取り組みが急務となります。
(千葉県公式HPより抜粋)
千葉県の糖尿病予防プログラムについてより詳細に知りたい方は、公式HPからご参照ください。
千葉市の糖尿病など生活習慣病への取り組み紹介
千葉市では糖尿病や高血圧、脂質異常症といった生活習慣病に対する取り組みの一つとして、『健康作りに関する講演会』を行なっております。
こちらの講演会では糖尿病や健忘症といった病気の特徴や予防法について専門の講師をお呼びし、普段からできる対策などをご紹介いただく内容になっています。
昨年度は認知症や尿漏れといった身近な症状に対する講義を行なっております。

(千葉市公式HPより抜粋)
今年度のスケジュールについて詳細は公表されていませんが、糖尿病などでお困りの方はぜひ千葉市主催の講演会に参加してみてはいかがでしょうか。
糖尿病かもしれないと思った千葉市内の方へ
都賀ではおよそ30の糖尿病治療が可能な病院があります。
当院の藤本副院長は糖尿病専門医(日本糖尿病学会)の資格をもち、これまで糖尿病疾患をお持ちの患者の方を多く診られています。
糖尿病や高血圧など関連疾患をお持ちの方専門の糖尿病・代謝内科もありますので、糖尿病の症状にお悩みの方・糖尿病かもしれないと少しでも不安に感じた方はいつでも当院にお越しください。
「花見川糖尿病0プロジェクト」標語優秀作品が決まりました
千葉市内花見川区役所が主体となっている「花見川糖尿病0プロジェクト」にて、糖尿病予防啓発のための標語コンテストを行いました。

(千葉市公式サイト「糖尿病0プロジェクト」標語ページより引用)
小学生から一般の方まで糖尿病啓発に関する素晴らしい作品が並んでいます。
ぜひそれらをご覧になり、糖尿病予防に励みましょう。
千葉市若葉区・都賀エリアでの糖尿病・高血圧の重症化予防への取り組み
千葉市若葉区都賀エリアでは、糖尿病や高血圧による合併症を未然に防ぐため、『糖尿病性腎症・慢性腎臓病(CKD)重症化予防対策』が千葉県の主導で実施されています。
糖尿病性腎症は、高血圧や血糖値のコントロールが不十分な場合に発症しやすく、進行すると人工透析が必要になることもあります。千葉県では、都賀を含む若葉区全域において、継続的な受診の促進や保健指導を通じて、県民の健康寿命の延伸と医療費の適正化に取り組んでいます。

(千葉県作成リーフレット「CKD(慢性腎臓病)を知っていますか?」より引用)
現在、都賀駅周辺で内科・糖尿病・高血圧の診療を受けたい方にとっても、この取り組みは大変重要です。CKD対策協力医や協力薬局、腎臓専門医との地域連携体制が整っており、症状の早期発見・重症化の予防が可能となっています。
当院でも千葉市若葉区都賀エリアの内科クリニックとして地域に根ざした医療提供を行い、糖尿病・高血圧の継続的な管理と合併症予防をサポートしています。千葉市若葉区で安心して受診できる環境づくりに今後も尽力してまいります。
詳細は千葉県公式サイト「糖尿病性腎症・CKD重症化予防対策」ページもご覧ください。
千葉市で進む肥満・肥満症対策|市民公開講座の開催
千葉市では、生活習慣病の予防を目的に「肥満・肥満症対策」に積極的に取り組んでいます。千葉大学およびノボノルディスクファーマ株式会社と連携協定を締結し、市民への正しい知識の普及や健康意識の向上を図っています。
2025年4月にはJR千葉駅直結のペリエホールにて、「肥満?肥満症?あなたと家族のための肥満・肥満症対策」市民公開講座を開催。千葉大学や同志社大学の専門医による講演が行われ、肥満と肥満症の違いや、効果的な運動習慣の考え方についてわかりやすく解説されました。

(2025年4月開催 千葉市市民公開講座「肥満・肥満症対策」公式ページより抜粋)
肥満は必ずしも病気ではありませんが、BMIが25以上で内臓脂肪型肥満がみられる場合、「肥満症」と診断され治療が必要な状態となります。特に都賀エリアや千葉市若葉区内で内科や生活習慣病の治療を検討されている方にとって、こうした知識は日々の健康管理に大いに役立つでしょう。
当院では都賀駅の内科クリニックとして、地域の皆さまに向けた肥満症や糖尿病・高血圧など生活習慣病の予防と治療を行っています。お一人おひとりの生活背景に応じたアドバイスも行っておりますので、気になる方はお気軽にご相談ください。
公開講座や今後の取り組みについては、千葉市公式サイト「肥満・肥満症対策講座」紹介ページも併せてご覧ください。
千葉市若葉区・都賀で注目される肝臓がん予防|6割が予防可能な時代へ
2025年7月、国際専門家チームによる最新の提言で、肝臓がんの約6割は予防が可能であることが報告されました。B型・C型肝炎ウイルスの感染対策に加え、生活習慣の改善による予防効果が大きく、世界的にも注目されています。
具体的には、ワクチン接種の推進、過剰なアルコール摂取の抑制、肥満・糖尿病への対策が重要視されています。肝臓がんは糖尿病や肥満と深く関係しており、日々の食生活や運動習慣を見直すことが最大の予防になります。

(出典:千葉日報オンライン「肝臓がん、6割予防可能」2025年7月29日配信)
当院では、千葉市若葉区・都賀エリアで肝臓がんの予防・早期発見に向けた取り組みを行っています。肝機能異常やウイルス性肝炎のスクリーニング検査、生活習慣病の管理など、内科診療を通じて地域住民の健康を守るサポートをしています。
千葉市若葉区都賀エリアで内科・糖尿病をお探しの方や、肝臓の数値が気になる方は、お気軽にご相談ください。糖尿病・高血圧と併せたトータルな生活習慣病管理で、将来の肝臓がんリスクを抑えることが可能です。
詳しい報告内容は千葉日報オンライン「肝臓がん、6割予防可能」の記事もご覧ください。
千葉市若葉区・都賀から広がる「肥満と肥満症」対策|官民学連携の千葉モデル
千葉市では、市民の健康寿命延伸と生活習慣病予防を目的に、千葉大学およびノボ ノルディスク ファーマ社と連携し、肥満・肥満症対策の「千葉モデル」を展開しています。官・民・学が連携し、地域住民への正しい理解の普及と、スティグマ(偏見)の解消を目指した取り組みが進行中です。
2024年に行われた市民アンケートでは、「肥満は自己責任」とする社会的風潮や、「医療機関に行くほどではない」という認識が根強くあることが判明しました。そこで千葉市では、「肥満=自己責任」ではなく、社会全体で向き合うべき健康課題として再定義。啓発・教育活動とともに、医療との連携も進めています。

(千葉市による「肥満・肥満症対策における千葉モデル」メディアセミナー資料より引用)
このモデルでは、都賀エリアを含む市民に向けて、SNSや『市政だより』での情報発信、市民公開講座の開催、啓発ロゴ・スローガンの作成など、多角的なアプローチが実施されました。さらに、「子供の健康応援プロジェクト」を通じて、幼少期からの運動・食事の習慣改善にも注力しています。
当院でも、千葉市若葉区都賀における内科・肥満症診療を通じて、こうした市の取り組みと連携した予防医療に力を入れています。「肥満が気になるけれど、受診するほどでは…」と迷っている方こそ、一度お気軽にご相談ください。
詳細な取り組み内容については、千葉市公式サイト「千葉モデル・肥満対策の紹介ページ」をご覧ください。
糖尿病・代謝内科関連ブログ記事
糖尿病かもしれないと感じた方へ|まずは糖尿病内科のある病院にご相談を
糖尿病・代謝内科に関する記事です。
糖尿病は自覚症状のないままに進行し、重篤な合併症を引き起こします。そのため、絶対に放置してはいけません。糖尿病にお心当たりのある方は、速やかに「糖尿病内科のある病院」を受診してください。
この記事では、糖尿病にお心当たりのある方に向けて「糖尿病の初期症状」や「糖尿病になりやすい人の特徴」をご紹介します。後半部分では「糖尿病の治療法」について解説しておりますので、ぜひ最後までご覧ください。
【目次】
糖尿病の初期症状
糖尿病になりやすい食事
早食いの方は糖尿病になりやすい
間食の習慣がある方は糖尿病になりやすい
糖尿病の診断基準
食後高血糖とは
糖尿病の症状を放置するリスク
2型糖尿病の治療法について
糖尿病の薬物療法について
経口血糖降下薬について
自分が糖尿病かもしれないと思った方へ
糖尿病の初期症状
糖尿病は症状の自覚が難しい疾患です。
血糖値が少し高い段階では、自覚する症状はほぼありません。
しかし、高血糖のままある程度の時間が経過すると、次のような症状が現れてきます。
<糖尿病の初期症状>
・立ちくらみ
・全身の倦怠感、疲労感
・喉が渇いて沢山の水がほしくなる
・手足のしびれ、冷え、むくみ
・皮膚のかゆみ、乾燥
・目がかすむ
・視力の低下
・やけどの痛みを感じにくい
・食べているのに痩せる
・残尿感がある
・尿の臭いが気になる
糖尿病になりやすい食事
糖質の多い食品を多く摂取すると、血糖は上がりやすくなります。
特に甘いものなど単純糖質を含む食品は急激な血糖上昇の原因になりますので、注意が必要です。
以下、糖尿病の原因となりやすい食品です。
・白米
・食パン、菓子パン
・うどん、焼きそば、スパゲティなどの麺類
・かぼちゃ、じゃがいも、さつまいも、とうもろこし
・ホットケーキ、ケーキ
・饅頭
・スナック菓子、クッキー、せんべい
・ようかん、饅頭
・ジュース
早食いの方は糖尿病になりやすい
早食いは血糖値を急激に上昇させるため、血糖値を調整するホルモンの「インスリン」を分泌する膵臓の機能が低下してしまい、糖尿病を発症しやすくなります。
早食いの方は、「一口食べるごとにお箸を置く」「野菜から食べる」など、血糖値の上昇を緩やかにする食事習慣を身につけることが大切です。
早食いは糖尿病のリスクを高めますので、十分に注意してください。
間食の習慣がある方は糖尿病になりやすい
間食をすると血糖値の高い状態が続き、インスリンを分泌する膵臓に大きな負担がかかります。
また、その状態のままで次の食事をすると、食後高血糖の原因にもなります。
ですので、間食はできる限り控えてください。
糖尿病の診断基準
糖尿病は簡単に述べると、HbA1cが6.5%を超えると診断に至ります。
基準となる正常値は4%~5.5%です。
しかし血糖値やHbA1cといった検査数値は、貧血など合併する疾患で値が変わることが知られています。
一般内科の先生方でも診断を誤らないように、複雑な診断チャートが容易されています。
HbA1c、空腹時血糖値、随時血糖値、75gOGTT値のいずれかが基準値を超えている場合を「糖尿病型」といいます。
空腹時血糖値、随時血糖値、75gOGTT値のいずれかとHbA1c値の両方が糖尿病型である場合、もしくは口渇、多飲、多尿、体重減少などの典型的な糖尿病の症状が出たり、糖尿病網膜症がある場合は、1回の検査で「糖尿病」と診断されます。
食後高血糖とは
食後高血糖とは、食後2時間が過ぎても血糖値が高い状態のことを言います。
食事をすると血糖値は高くなり、2~3時間以内に正常値(110mg/dl未満)に戻るのが一般的です。
しかし、血糖値が低下せず長い時間140mg/dl以上の値が続く場合には「食後高血糖」と判断されます。
食後血糖値が高い状態が続くと、糖尿病の発症リスクが高くなります。
ですので、食後高血糖は糖尿病だけでなく糖尿病予備群においても重要な指標の一つとして注目されています。
なお、食後高血糖の多くは、時間がたつと次第に下がり、正常な数値に戻ります。
そのため、通常の健診で行われる空腹時血糖値では異常なしと判断され、食後高血糖を見逃してしまうことがあります。
このようなことから食後高血糖は「隠れ糖尿病」と呼ばれています。
糖尿病の症状を放置するリスク
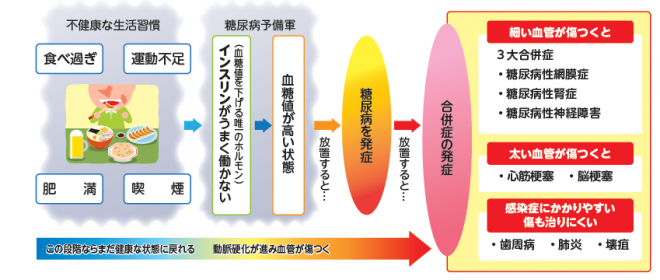
血糖値が高い状態が続くと、全身で様々な合併症が起こります。
糖尿病の恐さは、自覚症状のないままに進行し、重篤な合併症を引き起こすことです。血糖値が高い状態が持続すると、神経や目や腎臓などに様々な障害を起こすことが知られています。
ここでは、糖尿病が引き起こす3大合併症をご紹介します。
【糖尿病の症状を放置するリスク|合併症の種類1】糖尿病網膜症
糖尿病網膜症とは、糖尿病が原因で目の中の網膜という組織が障害を受け、視力が低下する合併症です。
糖尿病網膜症は、他の糖尿病合併症と同様、初期には自覚症状はありません。
しかし気づかずに放置していると疾患の進行に伴って、様々な視覚障害が起こり、最終的には失明に至ることもあります。
【糖尿病の症状を放置するリスク|合併症の種類2】糖尿病腎症
糖尿病腎症は、高血糖により、腎臓にある非常に細い血管がむしばまれていく合併症です。
進行すると、老廃物を尿として排泄する腎臓の機能が失われてしまうため、最終的に透析治療を要することになります。
この合併症も自覚症状がないまま進行していきますので、早期発見のためには、定期的に腎臓の機能を検査する必要があります。
【糖尿病の症状を放置するリスク|合併症の種類3】糖尿病神経障害
糖尿病神経障害は、高血糖により手足の神経に異常をきたし、足の先や裏、手の指に痛みやしびれなどの感覚異常があらわれる合併症です。
糖尿病神経障害は、手袋や靴下で覆われる部分に「左右対称」にあらわれる特徴があります。
糖尿病神経障害の患者さんのなかには、痛みが慢性化したり、進行して知覚が低下した結果、足潰瘍や足壊疽となったりする場合もあります。
2型糖尿病の治療法について
2型糖尿病の治療の基本は食事療法と運動療法により、適正に体重をコントロールし、インスリンの効きをよくすることです。
【糖尿病の治療法1】食事療法
食事療法とは、医師や管理栄養士の指示に基づいて献立を組み立て、食事の量や成分を増減させることで疾患の改善を目指すものです。
食事療法では、自分の適正エネルギー量を知り、その範囲で栄養バランスを考えてさまざまな食品をまんべんなくとることが大切です。
食事を抜いたり、まとめ食いしたりはせず、朝食、昼食、夕食の3回ゆっくりよく噛んで、腹八分目で食べるよう心掛けてください。
バランスのとれた栄養を1日の必要量のカロリーでとることで、膵臓の負担は軽くなり、膵臓の能力は回復されます。
【糖尿病の治療法2】運動療法
運動療法とは、運動を行うことで障害や疾患の治療を行う療法です。運動により血糖コントロール・インスリン抵抗性・脂質代謝の改善が得られ、糖尿病は改善します。
また長期的には、インスリン抵抗性を改善させ、血中のブドウ糖の量を良好にコントロールできるようにすることが期待されます。
ですので、糖尿病にお心当たりのある方は、できれば毎日、少なくとも週に3~5回は体を動かしてください。
糖尿病の薬物療法について
食事療法や運動療法を行っていても血糖値の改善がされない場合は「薬物療法」を行います。
薬物療法で使用される薬剤には、大きく分けて「経口血糖降下薬」と「インスリン注射薬」があります。
どの薬剤を使用するかは、年齢や肥満の程度、合併症の程度などを含め、医師と相談の上で決めます。
経口血糖降下薬について
経口血糖降下薬は、その作用から大きく分けて3つに分類することができます。以下をご覧ください。
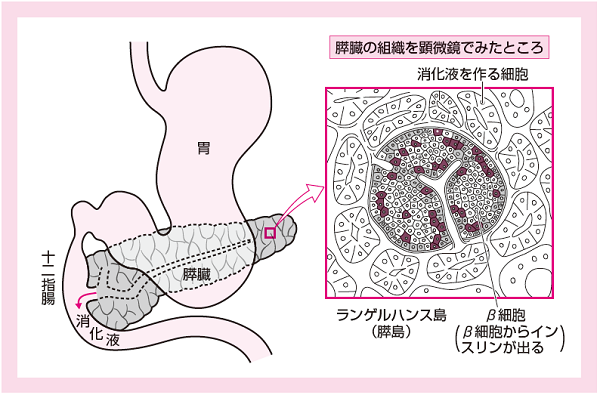
【経口血糖降下薬1】インスリン分泌促進系
インスリン分泌促進系は、膵臓のβ細胞に作用してインスリンの分泌を促進し、血糖値を下げる薬です。平たく言うと「インスリンを出しやすくする薬」になります。
以下、インスリン分泌促進系の薬で代表的なものです。
<GLP-1(ジーエルピーワン)受容体作動薬>
GLP-1受容体作動薬は、インスリン分泌を促して血糖値を下げる薬です。
膵臓のβ細胞(べーたさいぼう)のGLP-1受容体に結合し、血糖値が高いときにインスリンの分泌を促します。
そして、血糖値を上げるホルモンのひとつであるグルカゴン分泌を抑制し、血糖を下げます。
<速効型インスリン分泌促進薬>
速効型インスリン分泌促進薬は、スルホニル尿素薬と同じように、膵臓のβ細胞に働きかけ、インスリン分泌を促します。
速効型インスリン分泌促進薬は、食事をする直前に内服していただくことで、インスリンが短時間だけ出るので食後の血糖のみを下げてくれます。
【経口血糖降下薬2】インスリン抵抗性改善系
インスリン抵抗性改善系は、インスリンの働きが悪くなっているのを改善し、効きめを良くする薬です。平たく言うと「インスリンを効きやすくする薬」になります。
以下、インスリン抵抗性改善系の薬で代表的なものです。
<チアゾリジン薬>
チアゾリジン薬は、肝臓や筋肉に作用し、インスリンの効きを良くする薬です。
インスリンに対するからだの感受性を高めることで血糖値を下げます。
<グリミン薬>
グリミン薬は、血糖値に応じて膵臓からインスリンを分泌させ血糖値を下げます。
また、肝臓で糖が作られるのを抑えたり、筋肉で糖が取り込まれるのを改善してインスリンの効果を高めたりします。
【経口血糖降下薬3】糖吸収・排泄調節系
糖吸収・排泄調節系は、糖の腸管からの吸収、腎臓からの排泄を調節する薬です。
平たく言うと「糖の吸収をゆっくりにして血糖の急な上昇を抑える薬」になります。
なお、糖吸収・排泄調節系のお薬には、からだに取り込んだ糖を尿中に出させる効果もあります。
<α-グルコシダーゼ阻害薬>
α-グルコシダーゼ阻害薬は、小腸でのブドウ糖の分解・吸収を遅らせて、食後の急激な血糖値の上昇を抑える薬です。
食前の血糖値はそれほど高くないけれども、食後の血糖値があがりやすい患者さんに適しています。
<SGLT2(エスジーエルティーツー)阻害薬>
SGLT2阻害薬は、腎臓の近位尿細管でのブドウ糖再吸収を抑制し、尿からの糖分の排泄を促進するユニークなお薬です(尿から糖が出るので体重も減少します)。
SGLT2阻害薬は、血糖を下げるだけではなく、心臓や腎臓にも良い効果が得られることが分かってきております。
そのため近年は、SGLT2阻害薬の一部の薬が「心不全」や「慢性腎臓病」の治療薬としても使用することが認められております。
自分が糖尿病かもしれないと思った方へ
糖尿病は自覚症状のないままに進行し、神経や目や腎臓などに様々な障害を引き起こします。
そのため絶対に放置してはいけません。
速やかに「糖尿病内科のある病院」を受診してください。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、できるだけ早く受診することをお勧めします。
糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
2026.04.03
糖尿病予防に効果的な薬の種類や副作用を解説
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病予防に効果的な薬」をご紹介していきます。後半部分では「最新の糖尿病治療薬」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病予防における薬の重要性
糖尿病予防に効果的な薬の種類
最新の糖尿病治療薬について
糖尿病予防薬の使用方法と注意点
糖尿病予防については当院にいつでもご相談ください
糖尿病予防における薬の重要性
糖尿病の管理において、薬の役割は非常に重要です。特に2型糖尿病の場合、「食事療法」や「運動」だけでは血糖コントロールが困難な場合があるため、経口血糖降下薬(血糖値を下げる薬)が使用されます。経口血糖降下薬は、食事や運動と併せて血糖値を安定させる助けとなります。したがって、2型糖尿病の管理には非常に効果的です。一方、1型糖尿病の患者さんにはインスリン注射が必要です。インスリン注射は、インスリンの不足を補い、空腹時の血糖の上昇を抑制します。そのため、1型糖尿病の治療には非常に効果的です。このように、糖尿病の治療における薬は血糖値のコントロールを助け、患者さんの生活の質を向上させます。また、糖尿病による合併症のリスクを低減することも期待されます。ただし、薬物療法だけでなく、他の治療法と組み合わせた総合的なアプローチが求められます。したがって定期的な医師との相談を通じて、最適な治療計画を立て、糖尿病の管理を継続していくことが重要です。「糖尿病情報センター」でも同様の見解を述べています。
糖尿病予防に効果的な薬の種類
糖尿病の治療薬は、「血糖値を下げる薬(経口血糖降下薬)」と「インスリン注射」の2種類に大別されます。血糖値を下げる薬は、「食事療法」と「運動療法」を2~3ヵ月行っても血糖コントロールがうまくいかない2型糖尿病の患者さんに使用されます。一方、インスリン注射は1型糖尿病の患者さんや、血糖降下薬を使用しても血糖コントロールがうまくいかない2型糖尿病の患者さんに使用されます。以下、「経口血糖降下薬」と「インスリン注射」について解説していきます。
経口血糖降下薬
血糖値を下げる飲み薬のことを「経口血糖降下薬(けいこうけっとうこうかやく)」と呼びます。経口血糖降下薬は、その作用から大きく分けて3種類に分類されます。以下をご覧ください。
【経口血糖降下薬の種類1】インスリン抵抗性改善系
インスリン抵抗性改善系は、主に脂肪組織に働きかけ、脂肪細胞から分泌されるインスリン抵抗性を引き起こす物質を減少させます。その名の通り「インスリン抵抗性」を改善することで血糖を下げる薬です。以下、インスリン抵抗性改善系の薬です。
<チアゾリジン薬>
チアゾリジン薬は、肝臓や筋肉に作用し、インスリンの効きを良くする薬です。インスリンに対する体の感受性を高めることで血糖値を下げます。
<グリミン薬>
グリミン薬は、血糖値に応じて膵臓からインスリンを分泌させ血糖値を下げます。また、肝臓で糖が作られるのを抑えたり、筋肉で糖が取り込まれるのを改善してインスリンの効果を高めたりします。
【経口血糖降下薬の種類2】インスリン分泌促進系
インスリン分泌促進系は、膵臓の「β細胞(べーたさいぼう)」に作用してインスリンの分泌を促進し、血糖値を下げる薬です。簡単にご説明すると「インスリンを出しやすくする薬」になります。以下、インスリン分泌促進系の薬です。
<GLP-1(ジーエルピーワン)受容体作動薬>
GLP-1受容体作動薬は、インスリン分泌を促し血糖値を下げる薬です。膵臓のβ細胞のGLP-1受容体に結合し、血糖値が高いときにインスリンの分泌を促します。そして血糖値を上げるホルモンのひとつであるグルカゴン分泌を抑制し、血糖を下げます。
<スルホニル尿素薬>
スルホニル尿素薬は、膵臓からのインスリンの分泌を増やし血糖を下げる飲み薬です。膵臓のインスリンを作る働きがある程度、残っている患者さんで効果があります。
<速効型インスリン分泌促進薬>
速効型インスリン分泌促進薬は、インスリン分泌のスピードを早めて、食後の血糖の上昇を抑える働きがあります。そのためインスリンをすばやく分泌させることで食後高血糖を改善することから、インスリン分泌パターンの改善薬ともいえます。なお、食後のインスリン分泌量を増加させる作用は「スルホニル尿素薬」に比べて弱くなっています。
【経口血糖降下薬の種類3】糖吸収・排泄調節系
糖吸収・排泄調節系は、糖の腸管からの吸収、腎臓からの排泄を調節する薬です。簡単にご説明すると「糖の吸収をゆっくりにして、血糖の急な上昇を抑える薬」になります。なお、糖吸収・排泄調節系の薬には、体に取り込んだ糖を尿中に出させる効果もあります。以下、糖吸収・排泄調節系の薬です。
<α-グルコシダーゼ阻害薬>
α-グルコシダーゼ阻害薬は、小腸でのブドウ糖の分解・吸収を遅らせて、食後の急激な血糖値の上昇を抑える薬です。食前の血糖値はそれほど高くないけれども、食後の血糖値があがりやすい患者さんに適しています。
<SGLT2(エスジーエルティーツー)阻害薬>
SGLT2阻害薬は、尿から余分な糖を出すことで血糖値を下げる薬です。単独で使用する場合には低血糖のリスクも低く、国内では2014年に糖尿病の新薬として使用が開始されました。なお、SGLT2阻害薬は副次的な効果として、体重の減少が認められています(尿から糖が出るので体重が減少します)。
※経口血糖降下薬はインスリン非依存状態にあり、食事療法・運動療法を十分に行っていても血糖コントロールがうまくいかない患者さんに使われます。つまり、経口血糖降下薬で治療効果を望むことができるのは、自分の膵臓からインスリンを出す力が残っている、「インスリン非依存状態」にある患者さんです(多くは2型糖尿病の方です)。
インスリン注射
インスリン注射は、効果があらわれるまでのタイミングと、持続時間によって、超速効型、速効型、中間型、混合型、配合溶解、持効型溶解の6つに分類されます。注射の回数も1日1~4回以上のもの以外にも、最近では1日1回の注射で効果が24時間持続するタイプもあります。
<超速効型インスリン製剤>
超速効型インスリン製剤は、健康な人の食後のインスリン追加分泌パターンの再現を目的につくられたインスリン製剤で、生理的なインスリン追加分泌パターンにかなり近づけることができます。食事直前の自己注射で、食後の血糖値の上昇を抑えて食後高血糖を改善します。超速効型インスリン製剤は、注射してから効果が出るまでの時間は10~20分と早いので、食事の直前に注射でき、仕事などで食事時間が不規則になった場合への対応が可能ですので、生活の質を高めることができます。
<速効型インスリン製剤>
速効型インスリン製剤は、健康な人の食後のインスリン追加分泌パターンの再現を目的につくられたインスリン製剤で、生理的なインスリン追加分泌パターンに近づけます。食事の約30分前に自己注射して、食後の血糖値の上昇を抑制して食後高血糖を改善します。速効型インスリン製剤は、注射してから効果が出るまでの時間は30分~1時間で、インスリンの作用が持続する時間は5~8時間です。レギュラーインスリンとも呼ばれ、筋肉注射や静脈注射が唯一可能なインスリン製剤です。
<中間型インスリン製剤>
中間型インスリン製剤は、健康な人の生理的インスリン基礎分泌パターンに近づけるために、基礎分泌を補うことを目的として、インスリンの効果が持続的に作用するようにつくられたインスリン製剤です。不足しているインスリンの基礎分泌を補い、空腹時血糖の上昇を抑制します。注射してから効果が出るまでの時間は1~3時間で、インスリンの作用が持続する時間は18~24時間です。
<混合型インスリン製剤>
混合型インスリン製剤は、超速効型や速効型インスリンと中間型インスリンを、いろいろな割合であらかじめ混合したインスリン製剤です。インスリンの基礎分泌、追加分泌の補填を同時に行えるようにつくられた製剤です。混合型インスリン製剤の効果の発現は、「超速効型」または「速効型インスリン製剤」「中間型インスリン製剤」のそれぞれの作用時間にみられますが、作用の持続時間は「中間型インスリン製剤」とほぼ同じになります。
<配合溶解インスリン製剤>
配合溶解インスリン製剤は、超速効型インスリン製剤と持効型溶解インスリン製剤を混ぜてある製剤です。超速効型インスリンと持効型溶解インスリンのそれぞれの作用発現時間に効果が発現します。なお、混合型インスリン製剤の作用時間は「持効型溶解インスリン」とほぼ同じになります。
<持効型溶解インスリン製剤>
持効型溶解インスリン製剤は、健康な人の生理的インスリン基礎分泌パターンに近づけるために、基礎分泌を補うことを目的につくられたインスリン製剤です。不足しているインスリンの基礎分泌を補い、空腹時血糖の上昇を抑制して、1日中の血糖値を全体的に下げる働きがあります。注射してから効果が出るまでの時間は1~2時間で、インスリンの作用が持続する時間はほぼ1日にわたります。
※経口血糖降下薬やインスリン注射については「糖尿病治療に使う薬の紹介」でも解説していますので、詳しく知りたい方はご覧ください。
最新の糖尿病治療薬について
2023年に糖尿病の新しい注射薬「マンジャロ」が発売されました。マンジャロは注射薬ですが、インスリンではありません。専門的には持続性GIP/GLP-1受容体作動薬に分類されており、週に1回の注射が推奨されています。マンジャロは、薬と針がすでにセットされた専用のペンになっているため、患者さんはキャップを外し、ペンを皮膚に当ててボタンを押すだけで簡単に注射が行えます。通常、治療を開始する際は2.5mgから始め、4週間後に5mgに増量します。ただし、治療効果が不十分であれば、その後に7.5mg、10mg、12.5mg、15mgと増量することができます。なお、増量は4週間以上の間隔を空けて行います。
<マンジャロの効果>
マンジャロの臨床試験の一つに、日本人の2型糖尿病患者636名を対象とした「SURPASS J-mono試験」があります。この試験では、食事運動療法のみ、または単一の血糖降下薬を内服しても効果が不十分な636名の患者が参加し、以下のグループに分けられました。
・マンジャロ5mg
・マンジャロ10mg
・マンジャロ15mg
・マンジャロではない薬で治療を受ける
試験開始時の参加者のHbA1c平均値は約8.1%でした。しかし、マンジャロで治療を受けた結果、マンジャロ5mgのグループでは94%、マンジャロ10mgのグループでは97%、マンジャロ15mgのグループでは99%の参加者がHbA1cを7.0未満に下げることができました。さらに、マンジャロで治療を受けたグループのほとんどがHbA1cを6.5%未満に達成しました(マンジャロではない薬で治療を受けたグループではHbA1c 7.0%未満を達成したのは67%でした)。なお、マンジャロ治療を受けた患者さんは、治療前のHbA1cに比べて平均で2.4%〜2.8%低下させることができました。体重に関しても、マンジャロで治療を受けた方では約5kgから10kgの減少が見られました。
糖尿病予防薬の使用方法と注意点
経口血糖降下薬による治療を始めると、血糖コントロールの改善が認められ、食事療法・運動療法をやめてしまう患者さんがいらっしゃいます。しかし、糖尿病の治療の基本は食事療法・運動療法です。薬物療法を開始しても、これらは変わりません。食事療法・運動療法を継続することで体重の増加を防ぎ、お薬の量を抑えることもできますので、無理のない範囲で続けてください。なお、インスリンには副作用があります。主な副作用は「低血糖症状」です。インスリンは血糖値を下げ、良好な血糖コントロールが期待できますが、その裏返しとして低血糖症状が起こることがあります。低血糖症状は、インスリン療法に限らず、糖尿病治療に使用される経口薬でも起こりうる副作用です。そのため、低血糖症状に対する適切な対処方法を理解し、血糖自己測定などで自己管理することが重要です。
糖尿病予防については当院にいつでもご相談ください
糖尿病の治療において、薬物療法は重要な役割を果たしますが、それだけではなく総合的な予防戦略が不可欠です。食事療法や運動療法は、糖尿病の管理において基盤となる要素であり、薬物治療との組み合わせが最も効果的です。さらに、生活習慣の改善やストレス管理、定期的な健康チェックなども含めた包括的なアプローチが、合併症リスクの低減や健康な生活の維持につながります。したがって、治療計画の立案と実行には、患者さんと医療チームの連携が重要です。これにより、糖尿病の予防と管理が総合的にサポートされるため、合併症リスクが低減し、健康な生活が維持されます。なお、糖尿病になっても初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.09.08
手足のしびれは糖尿病のサイン?神経障害の症状や原因、治療法や対策を解説
糖尿病・代謝内科に関する記事です。
この記事では、「手足のしびれと糖尿病の関係」について解説します。後半部分では「糖尿病による手足のしびれの治療法と改善方法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
当日の順番予約はこちらから
【目次】
手足のしびれと糖尿病の関係
糖尿病神経障害による手足のしびれの症状と特徴
糖尿病によって手足がしびれる原因
手足のしびれから糖尿病神経障害を診断する検査方法
糖尿病による手足のしびれの治療法と改善方法
手足のしびれを予防する糖尿病管理のポイント
まとめ
手足のしびれと糖尿病の関係
糖尿病患者において手足のしびれは最も早期に現れる症状の一つであり、糖尿病神経障害の典型的な初発症状です。糖尿病の三大合併症には神経障害、腎症、網膜症があり、その中でも神経障害は患者の約半数にみられ、生活の質に大きく影響します。では、なぜ高血糖が神経障害を引き起こすのでしょうか。そのメカニズムは実に複雑です。まず、高血糖状態が長期間持続することで神経細胞内にソルビトールという物質が蓄積し、神経の浮腫を引き起こします。さらに、糖化最終産物の生成により神経の構造タンパク質が変性し、神経伝導速度が低下します。加えて、高血糖は微小血管の機能を障害し、神経への酸素や栄養供給を阻害します。なお、初期症状として、足の指先や手の指先から始まるピリピリとしたしびれや感覚の鈍麻が現れます。これらの症状は夜間に増強することが多く、「靴下を履いたような感覚」や「手袋をしたような感覚」と表現されることもあります。また、症状が進行すると、痛覚や温度覚の低下、最終的には足潰瘍や壊疽のリスクも高まります。そのため、早期発見と適切な血糖コントロールにより、神経障害の進行を遅らせることが可能です。手足のしびれを感じた際は、迅速に医療機関を受診してください。
糖尿病神経障害による手足のしびれの症状と特徴
糖尿病神経障害は糖尿病の三大合併症の一つであり、多くの患者が経験する深刻な問題です。手足のしびれは最も早期に現れる症状として知られており、その特徴的な進行パターンと多様な症状を理解することで、早期発見と適切な対処が可能になります。ここでは、糖尿病神経障害による「手足のしびれ」の具体的な症状と特徴について詳しく解説します。
足の指先から始まり徐々に手足全体に広がる感覚異常
糖尿病神経障害による感覚異常は、典型的に足の指先から始まり、徐々に上行性に進行するという特徴的なパターンを示します。最初は足の親指や人差し指の先端に軽微なピリピリ感やチクチク感が現れ、患者は「針で刺されるような感覚」や「電気が走るような感じ」と表現されることが多いです。そして症状は数か月から数年をかけて足首、ふくらはぎ、膝へと段階的に拡大し、同時に手の指先にも同様の症状が出現します。この進行は「手袋・靴下型」と呼ばれ、末梢から中枢に向かって左右対称に広がることが特徴です。なお、進行に伴い、単なるしびれから持続的な違和感へと症状が変化し、日常生活に支障をきたすようになります。
夜間や安静時に増強するジンジンとした痛みや灼熱感などの多彩な症状
糖尿病神経障害の症状は時間帯や活動状況によって変動し、特に夜間や安静時に増強することが大きな特徴です。患者は「足の裏が焼けるように熱い」「ジンジンと脈打つような痛み」「氷の上を歩いているような冷感」など多彩な表現で症状を訴えます。また、日中の活動時には比較的症状が軽減されるものの、就寝時になると症状が悪化し、睡眠障害を引き起こすことも少なくありません。さらに、軽い接触でも激痛を感じるアロディニアや、通常よりも強い痛みを感じる痛覚過敏なども現れます。これらの症状は持続的なものから間欠的なものまで様々で、患者の生活の質を大きく低下させる要因となります。
進行すると触覚や痛覚が鈍くなり感染症や潰瘍のリスクが高まる
糖尿病神経障害が進行すると、初期の過敏な症状とは対照的に、触覚や痛覚、温度覚が著しく鈍くなる感覚鈍麻の段階に入ります。この段階では、足に小さな傷ができても痛みを感じにくく、気づかないうちに感染症を起こすリスクが大幅に増加します。特に足底部では、靴擦れや異物の刺入、やけどなどの外傷に対する警告信号が機能しなくなるため、重篤な足潰瘍へと進展する危険性があります。また、足の筋力低下や関節の変形も併発し、歩行時の足圧分布が変化することで、特定部位への過度な圧迫が生じやすくなります。これらの要因が重なることで、最終的には下肢切断に至る可能性もある深刻な合併症であり、日常的な足のケアと定期的な医療チェックが不可欠です。
糖尿病によって手足がしびれる原因
糖尿病による手足のしびれは、高血糖状態が神経細胞に与える複数の代謝異常によって引き起こされます。最も重要なメカニズムの一つが、ポリオール代謝経路の亢進です。通常、血糖は主にヘキソキナーゼによって代謝されますが、高血糖状態では代替経路であるアルドース還元酵素が活性化され、グルコースがソルビトールに変換されます。このソルビトールは細胞膜を通過しにくく、神経細胞内に蓄積することで細胞の浸透圧が上昇し、神経の腫脹と機能低下を招きます。さらに、高血糖は糖化最終産物の生成を促進し、神経のミエリン鞘や軸索の構造タンパク質を変性させ、神経伝導速度を著しく低下させます。また、神経栄養因子の減少や微小血管の機能障害により、神経への酸素や栄養供給が阻害されることも重要な要因です。なお、血糖コントロール不良の期間が長期間続くほど、これらの代謝異常は蓄積的に進行し、神経障害の重症度は指数関数的に増加します。特にHbA1cが7%を超える状態が5年以上継続すると、神経障害の発症率は急激に上昇することが知られており、早期からの厳格な血糖管理の重要性が強調されています。
手足のしびれから糖尿病神経障害を診断する検査方法
ここでは、糖尿病神経障害を診断するための「具体的な検査方法」について解説します。
問診検査
糖尿病神経障害の診断において、問診は最も重要な第一段階です。医師は患者から症状の詳細な情報を収集し、糖尿病神経障害に特徴的なパターンを見極めます。具体的には、しびれの出現時期、進行速度、症状の分布、性質について詳しく聞き取ります。「いつ頃から症状が始まったか」「足の指先から始まって徐々に上に広がったか」「夜間に症状が悪化するか」「靴下を履いているような感覚があるか」などの質問により、典型的な「手袋・靴下型」の分布パターンを確認します。また、痛みの性質についても「ジンジンする」「焼けるような」「電気が走るような」といった表現を通じて神経障害性疼痛の特徴を把握します。なお、糖尿病の既往歴、発症時期、治療歴、血糖コントロール状況も重要な情報として収集し、神経障害の発症リスクを評価します。
振動覚検査やアキレス腱反射などの診察
問診に続いて、医師は身体診察により客観的な神経機能の評価を行います。
<振動覚検査>
振動覚検査では、128Hzの音叉を用いて足の親指や手首の骨突起部に当て、振動を感じる時間を測定します。正常では10秒以上振動を感じますが、神経障害があると感覚時間が短縮します。この検査は最も敏感な神経機能評価法の一つとされています。
<触覚検査>
触覚検査では、10gモノフィラメントを足底の特定部位に押し当て、圧覚の有無を確認します。これは足潰瘍のリスク評価にも重要で、感覚が低下している部位は傷に気づきにくく、感染のリスクが高まります。
<アキレス腱反射の検査>
アキレス腱反射の検査では、アキレス腱を打腱器で叩き、足関節の背屈反応を観察します。糖尿病神経障害では深部腱反射が減弱または消失することが多く見られ、早期診断の重要な指標となります。
<温度覚検査>
温度覚検査では、冷たい金属器具と温かい器具を用いて、温度感覚の識別能力を評価します。糖尿病神経障害では温度覚の低下により、やけどや凍傷のリスクが高まることがあります。
これらの検査により、感覚神経の機能低下の程度と分布を客観的に把握でき、治療方針の決定に重要な情報を提供します。
血液検査と神経伝導検査
糖尿病に伴う手足のしびれ(糖尿病神経障害)の評価には、血液検査で糖尿病の有無と血糖コントロールの状況を把握し、そのうえで神経伝導速度検査を用いて神経障害の有無とその重症度を客観的に評価することが重要です。両者を組み合わせることで、糖尿病の診断だけでなく、神経障害の進行度や治療方針の決定にも有用な情報が得られます。
<血液検査>
血液検査では、糖尿病の診断および血糖コントロールの状態を評価します。特に重要なのがHbA1cで、これは過去2〜3か月間の平均血糖値を反映する指標です。HbA1cが6.5%以上で糖尿病と診断され、治療目標としては7.0%未満が良好な血糖コントロールとされています。また、空腹時血糖値126mg/dL以上、または随時血糖値200mg/dL以上も糖尿病の診断基準に含まれます。これらの指標により、糖尿病の早期発見と継続的な血糖管理が可能となります。
<神経伝導検査>
神経伝導速度検査(Nerve Conduction Study: NCS)は、糖尿病神経障害を客観的かつ定量的に評価するための中心的な検査法です。この検査では、電気刺激を与えて神経の信号伝達速度(伝導速度)と反応の大きさ(振幅)を測定します。運動神経では正中神経や尺骨神経、感覚神経では正中神経や腓腹神経などが主に対象とされます。糖尿病神経障害があると、伝導速度の低下(正常の80%以下)や振幅の減少が見られます。特に感覚神経での異常が運動神経よりも先に現れることが多く、初期診断において重要です。なお、重度の場合には伝導ブロックや神経反応の完全消失といった所見も認められ、これにより神経障害の重症度を段階的に評価することができます。
糖尿病に伴うしびれや感覚異常の評価では、血液検査による血糖管理状況の把握と、神経伝導検査による神経機能の客観的測定が両輪となります。これらの情報をもとに、糖尿病の診断とともに神経障害の早期発見・重症度評価が可能となり、適切な治療介入に繋げることが重要です。
糖尿病による手足のしびれの治療法と改善方法
糖尿病による手足のしびれは、適切な治療により症状の改善や進行の抑制が期待できます。ここでは、糖尿病神経障害に対する「効果的な治療法」と「改善方法」について解説します。
根本治療として血糖値を目標範囲内にコントロール
糖尿病神経障害の治療において最も重要なのは、血糖値を目標範囲内に維持する根本治療です。HbA1cを7.0%未満に保つことで、神経障害の進行を大幅に抑制し、軽度の症状であれば改善も期待できます。血糖コントロールには、インスリン療法や経口血糖降下薬の適切な使用が必要です。メトホルミン、SGLT2阻害薬、GLP-1受容体作動薬などの薬剤は、それぞれ異なる作用機序により血糖値を下げ、神経保護効果も報告されています。特にGLP-1受容体作動薬は神経栄養因子の分泌を促進し、直接的な神経保護作用を示すことが知られています。なお、血糖自己測定により日々の血糖変動を把握し、医師と連携しながら薬物療法を調整することも重要です。また、低血糖の回避も神経障害悪化の防止に不可欠であり、適切な目標設定と段階的な改善が求められます。
プレガバリンやデュロキセチンなど神経障害性疼痛に対する薬物療法
糖尿病神経障害による痛みやしびれに対しては、神経障害性疼痛に特化した薬物療法が有効です。第一選択薬としてはプレガバリンが挙げられます。これは神経細胞のカルシウムチャネルに作用し、異常な神経興奮を抑制することで疼痛を軽減します。通常は75mgから開始し、効果と副作用を確認しながら最大600mgまで増量が可能です。また、デュロキセチンも重要な治療薬の一つです。これはセロトニン・ノルアドレナリン再取り込み阻害薬(SNRI)であり、下行性疼痛抑制系を活性化することで慢性疼痛の緩和に寄与します。通常は20mgから開始し、60mgまで増量されることが一般的です。なお、これらの薬剤で効果が不十分な場合には、ガバペンチン、アミトリプチリン、トラマドールなどの他剤への変更や併用療法を検討します。さらに、補助的な治療としてはカプサイシンクリームや局所麻酔薬(リドカイン)含有の軟膏などの外用薬も使用されることがあります。薬物療法の効果判定には通常数週間を要するため、患者には継続的な服薬の重要性を説明するとともに、副作用の出現にも注意しながら経過を観察することが大切です。
食事療法と運動療法による血糖値改善効果
以下、糖尿病における血糖値の改善を目的とした、食事療法および運動療法の具体的な方法と効果について説明します。
<食事療法>
食事療法では、炭水化物の摂取量と質の管理が血糖コントロールの要となります。1日の炭水化物摂取量は体重1kgあたり4〜6g程度に制限することが推奨されており、低GI食品(血糖値の上昇が緩やかな食品)を選ぶことで、血糖値の急激な変動を防ぐことが可能です。また、食事の回数を1日3回から5〜6回に分割し、各回の炭水化物量を均等に分けることで、血糖の安定化が期待されます。さらに、野菜や海藻類など食物繊維を豊富に含む食品を食事の最初に摂取することで、糖質の吸収がゆるやかになり、食後高血糖の抑制に効果があります。
<運動療法>
運動療法では、有酸素運動と筋力トレーニングの併用が最も効果的とされています。具体的には、週150分以上の中強度の有酸素運動(例:早歩き、軽いジョギング、水泳など)と、週2回以上の筋力トレーニングを組み合わせることで、インスリン感受性が改善し、血糖値のコントロールが向上します。特に、食後30分から2時間以内の軽い散歩は、食後血糖値の急上昇を抑えるうえで効果的です。ただし、糖尿病神経障害による感覚鈍麻がある患者では、足の傷や靴擦れに気づきにくいため、適切な靴の選択と毎日のフットケアが重要です。
食事療法と運動療法は、薬物療法と並ぶ糖尿病管理の重要な柱です。炭水化物の量と質を意識した食事と、計画的な運動習慣の継続により、血糖値の安定化が期待できます。特に生活習慣の見直しは、神経障害を含む糖尿病合併症の予防・進行抑制にもつながるため、個々の患者の状態に応じたきめ細かな指導が必要です。
手足のしびれを予防する糖尿病管理のポイント
糖尿病神経障害による手足のしびれを予防するには、日常的な血糖管理が最も重要です。食事療法では、減糖と減塩を意識した食事内容の見直しが必要で、炭水化物の摂取量を1日体重1kgあたり4〜6gに制限し、精製糖質から全粒穀物への変更が効果的です。運動療法では、有酸素運動を中心とした継続的な運動習慣が不可欠です。週150分以上の中強度有酸素運動(ウォーキング、水泳、サイクリングなど)により、インスリン感受性が向上し、血糖値が安定します。また、定期的な検診も大切です。さらに、定期的な検診も大切です。月1回のHbA1c測定により血糖コントロール状況を把握し、目標値7.0%未満の維持を目指してください。また、年1回の合併症検査として、神経伝導検査、眼底検査、腎機能検査を実施することで、神経障害を含む合併症の早期発見と適切な治療介入が可能になります。これらの包括的な管理を継続することで、糖尿病神経障害による手足のしびれの発症リスクを大幅に軽減できます。
まとめ
手足のしびれは、糖尿病神経障害における最も重要な初期症状であり、見逃してはならない警告サインです。しびれは足の指先から始まり、徐々に手足全体へと広がる「手袋・靴下型」の感覚異常として現れることが多く、夜間に増強するジンジンとした痛みは、高血糖による神経細胞のダメージを示しています。このような症状を放置すると、やがて感覚鈍麻から足潰瘍へ進行し、最終的には下肢切断に至る可能性もあります。そのため、絶対に放置してはいけません。糖尿病神経障害は、早期発見と適切な治療により進行を大幅に抑えることが可能です。したがって、手足のしびれを感じた際には、自己判断で様子を見ず、できるだけ早く医療機関を受診してください。なお、当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、手足のしびれに心当たりのある方、もしくは健康診断などで血糖値の異常を指摘された方などいらっしゃいましたら、お気軽にご相談ください。
当日の順番予約はこちらから
2025.06.25
2型糖尿病患者の高血圧管理|最新ガイドラインに基づく血圧コントロールと合併症予防
糖尿病・代謝内科に関する記事です。
この記事では「2型糖尿病患者の高血圧管理」について解説します。後半部分では「糖尿病と高血圧に適した降圧薬の選び方」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
当日の順番予約はこちらから
【目次】
2型糖尿病の特徴
2型糖尿病と高血圧の併発が危険な理由
糖尿病患者における血圧目標値とガイドライン基準
糖尿病と高血圧に適した降圧薬の選び方
血圧管理で予防できる糖尿病合併症とそのメカニズム
効果的な家庭血圧測定と記録方法
生活習慣改善による血圧・血糖値の同時コントロール
まとめ
2型糖尿病の特徴
2型糖尿病は、インスリンの作用不足によって血糖値が慢性的に高くなる代謝疾患です。日本の糖尿病患者の約95%を占める最も一般的な糖尿病であり、生活習慣病の代表的な疾患として知られています。この疾患の主な特徴は、膵臓からのインスリン分泌低下と、筋肉や肝臓などの組織におけるインスリン抵抗性の両方が関与している点です。遺伝的要因に加えて、肥満、運動不足、食べ過ぎ、ストレスなどの環境要因が複合的に作用して発症します。また、多くの場合、中高年以降に発症し、初期段階では自覚症状が乏しいため、健康診断で発見されることが少なくありません。なお、2型糖尿病では慢性的な高血糖が全身の血管に障害をもたらし、その結果として網膜症、腎症、神経障害のいわゆる三大合併症が進行する可能性があります。さらに、動脈硬化が促進されることで、心筋梗塞や脳梗塞のリスクも高まります。特に高血圧を併発しやすいため、これらの合併症リスクを一層増大させる要因となります。したがって、血糖管理と並行して血圧管理を行うことが治療における重要な柱となります。
2型糖尿病と高血圧の併発が危険な理由
2型糖尿病と高血圧の併発は、単独の疾患よりもはるかに深刻な健康リスクをもたらします。この危険性の根本には、インスリン抵抗性と血管内皮機能障害による動脈硬化の著しい促進があります。インスリン抵抗性は血管の平滑筋細胞に直接作用し、血管壁の肥厚と硬化を引き起こします。同時に、慢性的な高血糖状態は血管内皮細胞を障害し、一酸化窒素の産生低下により血管の拡張能力が著しく低下します。これらの機序により動脈硬化が急速に進行し、血圧上昇がさらに加速されるという悪循環が形成されます。また、この相乗効果により、心筋梗塞や脳梗塞の発症リスクは健常人の3~4倍に増大し、腎機能低下も急激に進行します。特に糖尿病性腎症の進展は高血圧により著しく促進され、末期腎不全に至るリスクが飛躍的に高まります。さらに、網膜症の進行も血圧上昇により加速され、失明のリスクも増大します。このため、2型糖尿病患者における血圧管理は血糖管理と同等の重要性を持ち、より厳格な血圧目標値の設定が必要となります。
糖尿病患者における血圧目標値とガイドライン基準
糖尿病患者における血圧管理は、心血管疾患や腎症などの合併症予防において極めて重要な位置を占めています。現在の日本高血圧学会の推奨では、糖尿病患者の診察室血圧目標値は130/80mmHg未満と、一般的な高血圧患者よりも厳格に設定されています。これは糖尿病患者における心血管リスクの高さを反映したものであり、複数の大規模臨床試験により、この目標値達成が心筋梗塞や脳卒中のリスク低下に有効であることが証明されています(家庭血圧においては125/75mmHg未満が推奨されており、診察室血圧よりもさらに低い設定となっています)。なお、現在、高血圧治療ガイドライン2025の草案が発表されており、2025年7月に6年ぶりの改訂が予定されています。新ガイドラインでは高血圧の基準値140/90mmHgや合併症のない75歳未満の降圧目標130/80mmHg未満は維持される方針ですが、糖尿病合併例に対する具体的な推奨事項の詳細な見直しが行われています。血圧管理においては薬物療法に加えて、減塩、適度な運動、体重管理といった生活習慣の改善が基本となり、患者個々の病態に応じた包括的なアプローチが不可欠です。
糖尿病と高血圧に適した降圧薬の選び方
糖尿病患者における高血圧治療では、単純な血圧降下だけでなく、腎保護効果や血糖代謝への影響を総合的に考慮した薬剤選択が重要です。ここでは、「適切な降圧薬の選び方」について解説します。
糖尿病と高血圧に適した降圧薬の選び方
糖尿病患者の降圧薬選択において最も重要な原則は、血圧降下効果に加えて臓器保護作用を持つ薬剤を優先することです。薬剤選択の基本戦略として、まず患者の腎機能、アルブミン尿の有無、心血管疾患の既往を評価し、個々の病態に最適化された治療方針を立てることが必要です。糖尿病患者では一般的に複数の降圧薬が必要となるため、薬剤間の相乗効果と副作用プロファイルを十分に検討する必要があります。また、血糖代謝に悪影響を与える薬剤は可能な限り避け、逆にインスリン感受性の改善に寄与する薬剤を積極的に選択することで、血圧と血糖の両方を効率的に管理できます。なお、薬剤選択に際しては、患者の年齢、併存疾患、生活習慣などの個別因子も考慮しながら、長期的な予後改善を見据えた包括的な治療アプローチが求められます。
第一選択薬として腎保護作用を有するACE阻害薬・ARB
ACE阻害薬とARB(アンジオテンシンII受容体拮抗薬)は、糖尿病性高血圧患者における第一選択薬として強く推奨されています。これらの薬剤は、レニン・アンジオテンシン系を阻害することで、血圧降下に加えて顕著な腎保護効果を発揮します。具体的には、ACE阻害薬は、糸球体内圧を低下させ、アルブミン尿の減少と腎機能保持に優れた効果を示します。代表的な薬剤にはエナラプリル、リシノプリル、ペリンドプリルがあり、多くの大規模臨床試験でその有効性が証明されています。一方、ARBは空咳の副作用が少なく、患者の忍容性に優れているため、ACE阻害薬が使用できない場合の代替薬として有用です。両薬剤とも、糖尿病性腎症の進行抑制において、血圧降下効果を超えた独立した保護作用を持つことが特徴的です。特に微量アルブミン尿期から顕性腎症期にかけての患者では、これらの薬剤による早期介入が長期予後の改善に直結します。
カルシウム拮抗薬と利尿薬の併用療法における血糖値への影響と注意点
カルシウム拮抗薬は糖尿病患者に対して血糖代謝への悪影響が少なく、ACE阻害薬やARBとの併用において優れた降圧効果を発揮します。特にアムロジピンやニフェジピンCR錠は、血管選択性が高く、糖代謝に中性的な作用を示すため、糖尿病患者に適した選択肢です。一方、利尿薬の使用には慎重な検討が必要です。サイアザイド系利尿薬は血糖値を上昇させる可能性があり、特に高用量での使用時にはインスリン抵抗性の増悪リスクがあります。しかし、低用量での使用であれば血糖への影響は軽微であり、心血管イベント抑制効果が期待できます。なお、併用療法においては、薬剤相互作用と電解質バランスの監視が重要です。特にACE阻害薬と利尿薬の併用では高カリウム血症のリスクがあり、定期的な血液検査による安全性の確認が不可欠です。患者の腎機能と血糖コントロール状態を総合的に評価し、最適な薬剤組み合わせを選択することが治療成功の鍵となります。
血圧管理で予防できる糖尿病合併症とそのメカニズム
糖尿病患者において、適切な血圧管理は合併症の発症・進行を劇的に抑制する重要な治療戦略です。血糖管理とともに血圧を厳格にコントロールすることで、腎症、網膜症、神経障害といった重篤な合併症を効果的に予防し、患者の長期的な生活の質向上が期待できます。
血圧管理で予防できる糖尿病合併症とそのメカニズムについて
糖尿病患者における血圧管理は、微小血管症と大血管症の両方の合併症予防において決定的な役割を果たします。高血圧と高血糖の相乗効果により、血管内皮細胞の機能障害が著しく促進され、全身の臓器に不可逆的な損傷をもたらすためです。具体的には、微小血管症では糖尿病性腎症、網膜症、神経障害が代表的な合併症として挙げられます。これらの病態に共通するメカニズムとしては、血管内皮細胞における一酸化窒素産生の低下、血管透過性の亢進、ならびに血管基底膜の肥厚が認められます。一方、大血管症においては、動脈硬化の進展によって心筋梗塞、脳梗塞、末梢動脈疾患の発症リスクが飛躍的に増大します。加えて、適切な血圧管理は血管壁への機械的ストレスを軽減し、プラークの破綻や血栓形成の抑制にも寄与します。したがって、適切な血圧コントロールは、これらすべての合併症に対して包括的な保護効果をもたらす、糖尿病治療における根幹的なアプローチといえます。
糖尿病性腎症の進行抑制と腎機能保護における血圧コントロールの効果
糖尿病性腎症は、日本における末期腎不全の最大の原因疾患であり、血圧管理がその進行抑制において最も重要な介入手段です。腎症の病態には、糸球体内圧の上昇、メサンギウム細胞の増殖、基底膜の肥厚、ポドサイト障害が複合的に関与しています。また、血圧上昇は糸球体毛細血管への過剰な圧負荷を引き起こし、糸球体硬化症の進展を著しく加速します。特に収縮期血圧140mmHg以上、拡張期血圧90mmHg以上の状態が持続すると、アルブミン尿の出現と腎機能低下が急速に進行します。なお、ACE阻害薬やARBによる血圧管理は、糸球体内圧を選択的に低下させ、アルブミン尿の減少と糸球体濾過率の保持に顕著な効果を示します。これらの薬剤は血圧降下効果を超えた腎保護作用を有し、微量アルブミン尿期からの早期介入により、透析導入のリスクを50%以上削減できることが大規模臨床試験で証明されています。
糖尿病網膜症リスク低減のための収縮期・拡張期血圧管理の重要性
糖尿病網膜症は、糖尿病患者における失明の主要原因であり、血圧管理がその発症・進行予防において極めて重要な位置を占めています。収縮期血圧の上昇は網膜血管への拍動性圧負荷を増大させ、血管壁の肥厚と内腔狭窄を引き起こします。一方、拡張期血圧の上昇は持続的な血管緊張を高め、血管透過性の亢進と血液網膜関門の破綻を促進します。これらの病態により、網膜出血、硬性白斑、軟性白斑といった典型的な網膜症変化が出現します。なお、大規模な疫学研究により、収縮期血圧10mmHgの低下により網膜症の進行リスクが13%減少し、拡張期血圧5mmHgの低下により新生血管緑内障の発症リスクが19%削減されることが明らかになっています。特に血圧130/80mmHg未満の厳格な管理により、重篤な増殖網膜症への進展を効果的に予防でき、患者の視機能保持に大きく貢献します。
効果的な家庭血圧測定と記録方法
糖尿病患者にとって家庭血圧測定は、診察室血圧だけでは把握できない日常の血圧変動を正確に評価し、適切な治療調整を行うために不可欠な管理手段です。正しい測定方法と記録の活用により、血圧管理の質を大幅に向上させることができます。
正確な血圧測定のタイミング
家庭血圧測定において最も重要なのは、一貫した条件下での測定を継続することです。測定タイミングは朝と夜の2回が基本となります。具体的には、朝は起床後1時間以内、排尿後、朝食前、降圧薬服用前に実施します。また、夜間測定は就寝前に行い、入浴や飲酒後は避けることが重要です。なお、各回の測定では2回連続して行い、その平均値を記録してください。このとき、1回目と2回目の値に大きな差がある場合は、さらに1回測定して中央値を採用します。また、測定間隔は1〜2分間空けることで、血管への圧迫による影響を最小限に抑えることができます。週に最低でも5日間の測定を継続し、月単位での血圧変動パターンを把握することが、治療効果の評価において極めて重要です。
測定機器選択のポイント
家庭血圧測定に適した血圧計の選択は、測定精度と継続性の両面から慎重に検討する必要があります。上腕式の自動血圧計は比較的安定した測定が可能とされており、医療現場でも広く使用されています。手首式血圧計は簡便性に優れますが、測定姿勢の影響を受けやすく、精度の面で劣る場合があります。なお、カフのサイズ選択は測定精度に直結する重要な要素です。上腕周囲長を正確に測定し、適切なサイズのカフを使用してください。標準カフは上腕周囲22〜32cmに対応しており、それ以外の場合は専用のカフが必要です。不適切なカフサイズは測定値に大きな誤差をもたらすため、定期的なサイズ確認が求められます。さらに、血圧計の精度維持のために、年に1回は医療機関で使用している血圧計との比較検証を行ってください。また、記録機能やスマートフォン連携機能を備えた機種を選択することで、データ管理の効率化と継続性の向上が期待できます。電池残量の確認や定期的な機器点検により、常に正確な測定が可能な状態を維持することが重要です。
血圧日記の活用方法と主治医との情報共有における注意点
血圧日記は、単なる数値の記録にとどまらず、血圧変動の要因分析や治療効果の評価に不可欠な医療情報です。測定値とともに、測定日時、服薬状況、体調、ストレスレベル、運動量、食事内容などの関連因子も併せて記録することが重要です。これらの情報により、血圧上昇の原因を特定し、生活習慣改善の具体的な指針を導くことが可能となります。なお、主治医との情報共有においては、測定データの信頼性を確保することが最も重要です。測定条件や使用している機器の状態を正確に報告し、数値の改ざんや選択的な記録は絶対に避けてください。また、診察直前の数日間だけを測定するのではなく、日常的かつ継続的な記録が求められます。これにより、治療方針の決定に有用な、より実態に即した血圧の把握が可能となります。血圧日記を通じて医師と患者が協力し、適切な血圧管理を実現することは、糖尿病合併症の予防にもつながる大切な取り組みです。根気強く記録を続けることが、将来の健康を守る第一歩となります。
生活習慣改善による血圧・血糖値の同時コントロール
糖尿病と高血圧を併発する患者において、薬物療法と並行した生活習慣の改善は治療効果を最大化し、合併症予防に不可欠な戦略です。食事療法、運動療法、体重管理を包括的に実践することで、血圧と血糖値の両方を効果的にコントロールし、患者の長期予後を大幅に改善できます。
生活習慣改善による血圧・血糖値の同時コントロールの重要性
生活習慣の改善は、糖尿病と高血圧という両疾患に共通する根本的な病態、すなわち代謝異常およびインスリン抵抗性に直接的に作用し、薬物療法のみでは得がたい包括的な改善効果をもたらします。なかでも注目すべきは、生活習慣の改善によって血糖値と血圧の相互に悪影響を及ぼす関係を断ち切る点です。高血糖状態は血管内皮機能障害を引き起こし、結果として血圧の上昇を促進します。一方で、高血圧は末梢組織のインスリン抵抗性を悪化させ、血糖コントロールをより困難にします。このような悪循環を断ち切ることで、糖尿病と高血圧の双方の管理が飛躍的に向上します。さらに、生活習慣の改善は薬物療法の効果を高めるだけでなく、必要な薬剤数の削減や副作用リスクの軽減にも寄与します。加えて、患者自身が治療に主体的に関与し、自己効力感を獲得することで、長期的な治療継続率の向上にもつながることが、数多くの研究により示されています。
減塩6g/日未満を実現する食事療法と塩分摂取量の管理方法
日本人の平均塩分摂取量は男性10.9g、女性9.3gと過剰であり、糖尿病患者では6g/日未満への減塩が血圧管理において極めて重要です。減塩の第一歩は現在の摂取量把握であり、24時間蓄尿による正確な評価が理想的ですが、簡易的には随時尿による推定も可能です。具体的な減塩方法として、調味料の使用量削減が最も効果的です。醤油、味噌、塩の使用量を段階的に減らし、代わりに酢、レモン汁、香辛料、ハーブを積極的に活用します。出汁の旨味を十分に引き出すことで、少ない塩分でも満足できる味付けが可能になります。また、加工食品や外食の頻度制限も重要な戦略です。ハム、ソーセージ、漬物、インスタント食品は高塩分であるため、できる限り避けるか低塩分製品を選択してください。減塩効果は2〜4週間で血圧降下として現れ、継続により降圧薬の減量も期待できます。
糖尿病と高血圧の両方に効果的な有酸素運動とレジスタンス運動の実践法
以下、有酸素運動とレジスタンス運動の詳細です。
<有酸素運動>
有酸素運動は血糖値と血圧の両方に対して即効性と持続性を併せ持つ最も効果的な介入手段です。運動により筋肉への血流が増加し、インスリン非依存的な糖取り込みが促進されることで血糖値が低下します。同時に血管内皮機能が改善し、一酸化窒素の産生増加により血管拡張作用が高まり血圧が低下します。なお、推奨される運動強度は最大心拍数の50〜70%に相当する中等度の強度であり、具体的には軽く息が弾む程度の早歩き、水中歩行、サイクリングが適しています。そして運動時間は1回30〜60分間、週に150分以上の実施が目標です。運動後の血糖降下効果は24〜48時間持続するため、週3回以上の実施により持続的な血糖改善が得られます。
<レジスタンス運動>
レジスタンス運動は、筋肉量の増加を通じてインスリン感受性を高め、基礎代謝率を上昇させることで、長期的な血糖管理に非常に有効です。筋肉は体内で最大のインスリン感受性組織であり、その量の増加は血糖取り込み能力の向上に直結します。さらに、運動後の過剰酸素消費(EPOC:excess post-exercise oxygen consumption)により、運動終了後も代謝が亢進し、血圧低下効果が持続することも注目すべき点です。レジスタンス運動の実践にあたっては、週2〜3回の頻度で、主要な筋群を対象とした8〜12種目の筋力トレーニングを推奨します。各種目は、8〜15回の反復が可能な負荷で2〜3セット行い、セット間の休息時間は1〜3分程度を目安としてください。なお、始めは自体重を利用したスクワット、腕立て伏せ、プランクといった基本的な動作から開始し、筋力の向上に応じて段階的に負荷を増やすことで、安全かつ効果的に運動を継続することが可能です。
有酸素運動とレジスタンス運動の組み合わせにより、血糖値は平均0.6〜1.0%のHbA1c改善、血圧は収縮期で5〜10mmHg、拡張期で3〜5mmHgの低下が期待できます。運動療法の効果を最大化するには、個人の体力レベルに応じた段階的な負荷増加と、医師との定期的な相談による安全性確保が不可欠です。
体重管理と血圧・血糖値改善の関係
体重管理は、糖尿病および高血圧の両疾患に対して根本的な治療効果をもたらす、最も重要な生活習慣改善の一つです。体重を1kg減量するごとに、収縮期血圧は平均して約1mmHg低下し、HbA1cも0.1%改善することが、大規模な疫学研究により報告されています。例えば、内臓脂肪から分泌されるアディポサイトカインには血管収縮作用および炎症促進作用があり、高血圧や動脈硬化の進展に直接関与します。体重減少によって内臓脂肪が減少すると、逆に抗炎症性を持つアディポネクチンの分泌が増加し、インスリン感受性の改善および血管保護作用が期待されます。なお、適正体重を維持するには、摂取エネルギーと消費エネルギーのバランス調整が基本です。1週間あたり0.5〜1kgの緩やかな体重減少を目標とし、極端なカロリー制限は避けるべきです。また、BMIが25未満、腹囲が男性で85cm未満、女性で90cm未満を達成することで、血圧および血糖コントロールが著しく改善され、薬物療法の効果も向上することが期待されます。安全で効果的な体重管理を実現するためには、体重の継続的なモニタリングと、医師との定期的な相談が不可欠です。
まとめ
インスリン抵抗性や血管内皮機能障害を背景とする動脈硬化の進展を抑制するためには、血圧と血糖の両者を適切にコントロールすることが不可欠です。そのための基盤となるのが生活習慣の改善です。具体的には、食塩摂取量を1日6g未満に抑える食事療法、有酸素運動とレジスタンス運動の組み合わせ、適正体重の維持などが推奨されます。これらの取り組みは、薬物療法の効果を高めるだけでなく、病態そのものの進行を抑制する可能性があるとされています。また、患者が日常生活の中で治療に主体的に関与することにより、治療継続率や自己管理能力の向上が期待されます。実際、生活習慣の改善に成功した患者では、血圧・血糖の安定化のみならず、服薬量の減少や医療費の軽減にもつながるケースが報告されています。さらに、こうした非薬物療法の積極的な導入は、医療資源の最適配分という観点からも重要です。2型糖尿病と高血圧の両方を併存する患者においては、生活習慣改善を柱とした多面的アプローチによって、臓器障害の発症や進行を未然に防ぎ、QOLの維持・向上に寄与することが可能となります。なお、当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは健康診断などで血圧値の異常を指摘された方などいらっしゃいましたら、お気軽にご相談ください。
当日の順番予約はこちらから
2025.06.25
糖尿病性腎症と高血圧の関係性|血圧管理で合併症を防ぐ治療法と対策
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病性腎症と高血圧の関係性」について解説します。後半部分では、「糖尿病性腎症の降圧目標値」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
当日の順番予約はこちらから
【目次】
糖尿病性腎症とは
糖尿病性腎症と高血圧の関係について
糖尿病で高血圧が起こる原因
糖尿病性腎症の降圧目標値
糖尿病性腎症に適した降圧薬の選び方
高血圧を下げる生活習慣改善のポイント
早期発見のための検査と症状チェック
まとめ|血圧管理で糖尿病性腎症の進行を防ぐために
糖尿病性腎症とは
糖尿病性腎症は、糖尿病における主要な合併症の一つで、長期間の高血糖状態により腎臓の血管や組織が障害される疾患です。糖尿病患者の約30-40%に発症し、透析導入原因の中でも頻度の高い疾患の一つです。腎臓には約100万個の糸球体が存在し、これらが老廃物の排泄を担っています。しかし、血糖値の高い状態が続くと糸球体が損傷し、尿中にタンパク質が漏れ出るようになります。そして病状が進行すると、糸球体が破壊され、老廃物や水分が体内に蓄積し、腎不全や尿毒症を引き起こす可能性があります。なお、糖尿病性腎症は初期には自覚症状がほとんどなく、気づきにくいのが特徴です。しかし進行すると、微量アルブミン尿や蛋白尿が認められるようになり、さらに悪化すると浮腫、血圧上昇、貧血、疲労感などの症状が現れます。この疾患の予防には、血糖値の厳格な管理が不可欠です。定期的な血糖値の測定に加え、医師の指導に基づく食事療法、運動療法、薬物療法を継続することが求められます。また、高血圧は腎臓への負担を増大させるため、血圧管理も重要です。加えて、定期的な腎機能検査も予防の一環として重要です。糖尿病患者は年に一度、尿検査や血液検査を受けて腎機能の状態を確認することが推奨されます。早期に異常を発見できれば、進行を遅らせる治療が可能となります。
糖尿病性腎症と高血圧の関係について
高血糖状態が持続すると、腎臓の微小血管である糸球体毛細血管に深刻な影響を与えます。具体的には、高血糖により糖化最終産物(AGEs)が蓄積し、腎糸球体基底膜の肥厚と糸球体硬化症が進行します。同時に、血管内皮細胞の機能障害により一酸化窒素の産生が低下し、血管拡張能が減弱します。これらの変化により糸球体内圧が上昇し、腎機能低下が始まります。そして腎機能が低下すると、ナトリウムと水分の排泄能力が減少し、循環血液量が増加して血圧上昇をもたらします。さらに、腎臓からのレニン分泌が増加し、レニン・アンジオテンシン・アルドステロン系が活性化されることで、血管収縮と体液貯留が促進され、高血圧が持続します。この高血圧状態は腎臓への負荷をさらに増大させ、糸球体内圧をより上昇させて腎症の進行を加速させます。また、蛋白尿の出現は腎機能低下の指標となり、この悪循環により最終的に末期腎不全へと進行する可能性があります。したがって、早期からの血糖管理と降圧治療が極めて重要です。
糖尿病で高血圧が起こる原因
糖尿病が高血圧を引き起こすメカニズムは複雑で多面的であり、インスリン抵抗性、血管障害、腎機能への影響が相互に関連しています。ここでは、糖尿病で高血圧が起こる「主要な原因」について解説します。
インスリン抵抗性と肥満による血圧上昇
インスリン抵抗性は糖尿病の根本的な病態の一つであり、高血圧発症の重要な要因となります。インスリン抵抗性により代償性に「高インスリン血症」が生じると、腎臓でのナトリウム再吸収が促進され、体内のナトリウム貯留により血液量が増加します。同時に、高インスリン血症は交感神経系を活性化し、心拍数増加と血管収縮をもたらします。さらに、インスリン抵抗性は内皮由来血管拡張因子である一酸化窒素の産生を抑制し、血管拡張機能を低下させます。多くの糖尿病患者に見られる肥満、特に内臓肥満は、アディポサイトカインの分泌異常を引き起こし、炎症性サイトカインの増加により血管内皮機能がさらに悪化します。これらの複合的な作用により、インスリン抵抗性と肥満は血圧上昇の基盤を形成します。
高血糖による血管障害と糸球体高血圧
持続的な高血糖状態は、血管内皮細胞に直接的な障害をもたらし、血管機能の異常を引き起こします。具体的には、高血糖により糖化最終産物(AGEs)が血管壁に蓄積し、血管の弾性が失われて動脈硬化が進行します。また、高血糖は酸化ストレスを増大させ、血管内皮の一酸化窒素合成酵素の活性を低下させることで、血管拡張能が著しく減弱します。なお、腎臓においては、高血糖により糸球体毛細血管の自律的な血流調節機能が障害され、糸球体内圧が異常に上昇する「糸球体高血圧」が生じます。この状態では、全身血圧の変動が糸球体に直接伝達されやすくなり、糸球体構造への負荷が増大します。さらに、高血糖はレニン・アンジオテンシン系(RAA系)を活性化し、血管収縮および体液貯留を促進することで、全身の血圧上昇にも関与します。
腎症進行に伴う体液・塩分貯留
糖尿病性腎症の進行により腎機能が低下すると、水分およびナトリウムの排泄能力が著しく損なわれます。健常な腎臓では、体内の水分・電解質バランスを精緻に調節していますが、糸球体濾過率(GFR)の低下により余剰な水分およびナトリウムが体内に蓄積します。その結果、循環血液量が増加し、心拍出量の増大を介して血圧が上昇します。さらに、腎機能の低下は腎実質におけるレニン分泌の亢進を引き起こし、レニン・アンジオテンシン・アルドステロン系(RAAS)が過剰に活性化されます。アンジオテンシンIIは強力な血管収縮作用を有し、アルドステロンはナトリウム再吸収を促進することで、体液貯留をさらに助長します。一方で、腎臓から分泌される血管拡張因子であるプロスタグランジンやカリクレインの産生が低下し、血管拡張能の減弱が持続します。これら複数の機序が複合的に作用することで、腎症の進行に伴い血圧のコントロールは次第に困難となります。
糖尿病における高血圧の発症は、インスリン抵抗性、高血糖による血管障害、腎機能低下という複数の病態が相互に関連し合って生じる複雑な現象です。初期段階ではインスリン抵抗性と高血糖による血管内皮機能障害が主体となりますが、病態の進行とともに腎症による体液貯留とレニン・アンジオテンシン系の活性化が加わり、より難治性の高血圧となります。これらのメカニズムを理解することで、早期からの包括的な治療戦略の重要性が明らかになります。血糖管理、体重管理、ACE阻害薬(アンジオテンシン変換酵素阻害薬)やARB(アンジオテンシンII受容体拮抗薬)による降圧治療を組み合わせ、各病態に対応した多面的なアプローチが必要です。また、定期的な腎機能評価により腎症の進行を早期に発見し、適切な治療介入を行うことで、心血管疾患などの重篤な合併症の予防が可能となります。
糖尿病性腎症の降圧目標値
糖尿病性腎症において適切な血圧管理は、腎機能の保持と心血管疾患の予防において極めて重要です。腎症の進行段階に応じて降圧目標値が設定されており、早期からの厳格な血圧コントロールが腎症の進行抑制と予後改善に直結します。ここでは、糖尿病性腎症における「降圧目標値」について解説します。
初期段階での血圧目標130/80mmHg未満の重要性
糖尿病性腎症の初期段階、すなわち微量アルブミン尿期(30-299mg/g・Cr)では、血圧目標を130/80mmHg未満に設定することが推奨されています。この目標値は、大規模な臨床試験において腎機能低下の進行抑制効果が証明されており、特に糸球体高血圧の是正に重要な役割を果たします。また、初期段階での厳格な血圧管理により、糸球体内圧の上昇を抑制し、糸球体基底膜への機械的ストレスを軽減することができます。これにより糸球体硬化の進行を遅延させ、アルブミン尿の増加を防ぐことが可能となります。なお、この段階での適切な血圧コントロールは、腎機能の可逆的改善をもたらす場合もあり、後の顕性腎症への進行リスクを大幅に減少させます。さらに、心血管疾患のリスクも同時に軽減されるため、糖尿病患者の総合的な予後改善に寄与します。
顕性蛋白尿期以降では125/75mmHg未満への厳格管理
顕性蛋白尿期(300mg/g・Cr以上)に進行した糖尿病性腎症では、より厳格な血圧目標である125/75mmHg未満が推奨されています。この段階では既に糸球体硬化が進行し、腎機能低下が顕著になっているため、さらなる腎保護効果を得るためには厳しい血圧管理が必要となります。顕性蛋白尿期では、レニン・アンジオテンシン系の活性化により血圧上昇が持続し、これが腎症の進行をさらに加速させる悪循環を形成します。なお、厳格な125/75 mmHg未満の目標設定により、この悪循環を断ち切り、残存腎機能の保護を図ることが可能となります。さらに、ACE阻害薬(アンジオテンシン変換酵素阻害薬)やARB(アンジオテンシンII受容体拮抗薬)を中心とした降圧治療により、蛋白尿の減少と腎機能低下の進行抑制が期待されます。ただし、過度の降圧により腎血流量が低下し、急性腎障害のリスクが高まるため、慎重なモニタリングが不可欠です。
家庭血圧測定の意義と診察室血圧との使い分け
糖尿病性腎症の血圧管理において、家庭血圧測定は診察室血圧測定と同等またはそれ以上の重要性を持ちます。家庭血圧は日常生活における実際の血圧レベルを反映し、白衣高血圧や仮面高血圧の診断に有用です。糖尿病患者では自律神経障害により血圧変動が大きくなることが多く、診察室での単発測定では適切な評価が困難な場合があります。なお、家庭血圧の目標値は診察室血圧より5mmHg低く設定されており、腎症初期では125/75mmHg未満、顕性蛋白尿期では120/70mmHg未満となります。朝夕の測定により夜間高血圧や早朝高血圧の評価が可能となり、これらは腎症進行の独立したリスク因子として重要です。また、服薬アドヒアランスの評価や降圧薬の効果判定にも有用で、治療方針の決定において不可欠な情報を提供します。24時間血圧計による評価も併用することで、より精密な血圧管理が実現できます。
糖尿病性腎症に適した降圧薬の選び方
糖尿病性腎症における降圧薬の選択は、単なる血圧低下だけでなく腎保護効果を重視する必要があります。ここでは、糖尿病性腎症に最適な「降圧薬の選択方針」について解説します。
糖尿病性腎症に適した降圧薬の選び方
糖尿病性腎症における降圧薬選択の基本原則は、腎保護効果を有する薬剤を優先することです。最も重要な考慮点は、糸球体内圧の低下と蛋白尿の減少効果であり、これらを満たす薬剤がレニン・アンジオテンシン系阻害薬です。単剤では目標血圧に到達困難な場合が多いため、作用機序の異なる薬剤の組み合わせが必要となります。なお、薬剤選択において、患者の腎機能レベルは重要な判断基準となります。eGFR 30mL/min/1.73m²以上では標準的な用量で開始可能ですが、それ以下では腎機能悪化のリスクを考慮した慎重な投与が必要です。また、血清カリウム値の上昇リスクがあるため、定期的なモニタリングが不可欠です。併存する心血管疾患、糖尿病のコントロール状況、患者の服薬アドヒアランスも薬剤選択に影響する重要な因子となります。
第一選択薬|ACE阻害薬・ARBによる腎保護効果
ACE阻害薬(アンジオテンシン変換酵素阻害薬)とARB(アンジオテンシンII受容体拮抗薬)は、糖尿病性腎症の第一選択薬として位置づけられています。これらの薬剤は、アンジオテンシンIIの作用を阻害することで、輸出細動脈の拡張を優位に促し、糸球体内圧を効果的に低下させます。この機序により血圧低下効果を超える腎保護効果が得られ、蛋白尿の顕著な減少が期待されます。大規模臨床試験では、ACE阻害薬(アンジオテンシン変換酵素阻害薬)とARB(アンジオテンシンII受容体拮抗薬)が腎機能低下の進行抑制、透析導入の延期、そして心血管イベントの減少に効果があることが証明されています。特に微量アルブミン尿期からの投与開始により、顕性腎症への進行を大幅に抑制することが可能です。なお、ACE阻害薬(アンジオテンシン変換酵素阻害薬)では約10-15%の患者に空咳の副作用がみられ、この場合はARB(アンジオテンシンII受容体拮抗薬)への変更が推奨されます。さらに、両薬剤とも高カリウム血症のリスクがあるため、投与開始後1〜2週間で血清クレアチニンおよびカリウム値の確認が重要です。
ARNI(アーニー、エンレスト)
ARNI(アンジオテンシン受容体ネプリライシン阻害薬)は、ARB(アンジオテンシンII受容体拮抗薬)とネプリライシン阻害薬を組み合わせた新しいクラスの降圧薬であり、代表的な製剤としてサクビトリル・バルサルタン(エンレスト)があります。従来のARB(アンジオテンシンII受容体拮抗薬)の効果に加えて、ネプリライシンの阻害により利尿ペプチド系を活性化し、血管拡張、利尿、抗線維化作用を発揮します。糖尿病性腎症患者においては、ARB(アンジオテンシンII受容体拮抗薬)と比較してより強力な腎保護効果が期待されており、特に心不全を合併する患者では第一選択薬として推奨されています。また、蛋白尿の減少効果がARB単独より優れており、eGFRの低下抑制にも有効性が示されています。ただし、血管浮腫のリスクがARB(アンジオテンシンII受容体拮抗薬)より高く、特にACE阻害薬(アンジオテンシン変換酵素阻害薬)で血管浮腫の既往がある患者では禁忌となります。また、妊娠可能な女性では適応を慎重に検討する必要があります。さらに、投与開始時は腎機能と血清カリウム値の慎重なモニタリングが必要で、特に高齢者や腎機能低下患者では低血圧に注意が必要です。
βブロッカー(β遮断薬)
βブロッカーは心拍数減少と心収縮力抑制により降圧効果を示し、糖尿病性腎症患者においては特定の病態で有用な選択肢となります。虚血性心疾患や心不全を合併する糖尿病患者では、心保護効果により予後改善が期待できるため積極的な使用が推奨されます。また、頻脈性不整脈や甲状腺機能亢進症を合併する場合にも有効です。糖尿病患者におけるβブロッカーの使用では、血糖値への影響と低血糖症状のマスキング効果に注意が必要です。特に非選択的βブロッカーは血糖上昇作用があるため、β1選択的薬剤(メトプロロール、ビソプロロール、アテノロールなど)の使用が推奨されます。なお、これらの薬剤は心臓への選択性が高く、糖代謝への影響が少ないという特徴があります。慢性閉塞性肺疾患や気管支喘息の患者では呼吸器症状の悪化リスクがあるため、使用前に十分な評価が必要です。また、腎機能低下患者では薬剤の蓄積により過度の徐脈や低血圧のリスクがあるため、腎機能に応じた用量調整と慎重なモニタリングが重要となります。
併用薬|カルシウム拮抗薬と利尿薬の使い分け
レニン・アンジオテンシン系阻害薬単剤で目標血圧に到達しない場合、カルシウム拮抗薬または利尿薬の併用を検討します。以下、それぞれの特徴と使い分けについて詳しく解説します。
<カルシウム拮抗薬>
カルシウム拮抗薬の中でも、ジヒドロピリジン系は血管拡張作用により降圧効果が高く、糖代謝に悪影響を与えないため糖尿病患者に適しています。特にアムロジピンやニフェジピン徐放錠は、24時間持続する降圧効果により早朝高血圧の改善にも有効です。これらの薬剤はレニン・アンジオテンシン系阻害薬との併用により、異なる機序による相加的な降圧効果が期待できます。なお、副作用として下肢浮腫や歯肉増生がありますが、一般的に忍容性は良好です。
<利尿薬>
利尿薬については、チアジド系またはチアジド様利尿薬が第一選択となります。これらは体液量減少による降圧効果を示し、ACE阻害薬やARBとの併用により相加的な効果が期待できます。特に体液貯留傾向のある患者や塩分感受性高血圧の患者に有効です。ただし、血糖や尿酸値の上昇、低ナトリウム血症、低カリウム血症などの電解質異常のリスクがあるため、定期的な血液検査によるモニタリングが必要です。なお、腎機能が高度に低下している場合(eGFR 30mL/min/1.73m²未満)では、チアジド系利尿薬の効果が減弱するため、ループ利尿薬の使用を検討します。
併用薬の選択においては、患者の浮腫や体液貯留の程度、心機能、電解質バランス、副作用のリスクを総合的に評価することが重要です。カルシウム拮抗薬は降圧効果が高く忍容性に優れる一方、利尿薬は体液管理に優れるという特徴があります。したがって、患者の病態に応じて最適な併用薬を選択し、定期的なモニタリングにより安全で効果的な治療を継続することが求められます。
高血圧を下げる生活習慣改善のポイント
糖尿病性腎症を合併する高血圧患者において、生活習慣の改善は薬物療法と同等の重要性を持ちます。適切な食事療法、運動療法、体重管理により、降圧効果だけでなく腎保護効果も期待できます。しかし、腎機能低下を考慮した制約もあるため、個別化されたアプローチが必要です。ここでは、糖尿病性腎症患者における「効果的で安全な生活習慣改善のポイント」について解説します。
減塩療法|6g未満を目指す食事指導
糖尿病性腎症を合併する高血圧患者では、1日の食塩摂取量を6g未満に制限することが推奨されています。減塩は体液貯留の改善により降圧効果をもたらし、同時に腎臓への負担軽減にも寄与します。日本人の平均食塩摂取量は約10gであるため、大幅な食生活の見直しが必要となります。なお、効果的な減塩のためには、調味料の使用量を段階的に減らし、だしや香辛料、酸味を活用して味付けの工夫を行ってください。具体的には、加工食品や外食には多量の塩分が含まれているため、これらの摂取頻度を減らし、新鮮な食材を使った手作り料理を心がけることが重要です。また、カリウムを多く含む野菜や果物の摂取は、ナトリウムの排泄を促進し降圧効果を高めますが、腎機能低下がある場合は高カリウム血症のリスクを考慮して摂取量を調整する必要があります。
糖尿病性腎症におけるタンパク質制限との両立
糖尿病性腎症の進行期では、腎機能を保護するためにタンパク質の摂取制限が必要となり、一般的には体重1kgあたり0.8-1.0g程度に制限されます。この制限と減塩療法を両立させるには、質の高いタンパク質源の選択と調理法の工夫が重要です。具体的には、魚類、鶏肉、卵、大豆製品などの良質なタンパク質を適量摂取し、同時に塩分を抑えた調理法を取り入れることが推奨されます。また、タンパク質制限によって食事の満足感が低下しがちですが、野菜や穀類を中心とした食事構成によってカロリー不足を補い、栄養バランスを維持することが求められます。さらに、リンの過剰摂取にも注意が必要であり、加工肉やインスタント食品の摂取は控えるようにします。管理栄養士と連携し、患者の嗜好や生活スタイルを考慮した個別化された食事療法を継続することで、減塩とタンパク質制限の両立が可能となります。
運動療法と体重管理の注意点
糖尿病性腎症を合併する高血圧患者における運動療法は、腎機能レベルを考慮した安全な範囲で実施する必要があります。軽度から中等度の腎機能低下(eGFR 30mL/min/1.73m²以上)では、週3-5回、1回30-60分の有酸素運動が推奨されます。具体的には、ウォーキング、軽いジョギング、サイクリング、水中歩行などの低強度から中強度の運動が適しており、最大心拍数の50-70%程度の強度で行ってください。なお、高度な腎機能低下がある場合には、運動強度をさらに制限し、理学療法士や運動指導士の監督下で、個別化されたプログラムを実施することが望ましいとされています。また、体重管理においては急激な減量が腎機能の悪化を招く可能性があるため、月に1-2kg程度の緩やかな減量を目標としてください。さらに、運動前後の血圧測定や脱水の予防、過度な疲労の回避も重要です。めまい、息切れ、動悸などの症状が現れた場合には、直ちに運動を中止してください。定期的な腎機能の検査により運動の安全性を評価し、病状の進行に応じて運動プログラムを柔軟に見直すことが求められます。
早期発見のための検査と症状チェック
糖尿病性腎症と高血圧は初期段階では自覚症状に乏しく、発見が遅れると不可逆的な腎機能低下を招く可能性があります。ここでは、糖尿病性腎症の早期発見に必要な「検査項目」と「症状」について解説します。
定期的な尿検査と血圧測定の重要性
糖尿病患者における糖尿病性腎症のスクリーニングには、年1回以上の尿中アルブミン測定および血清クレアチニンを用いたeGFRの算出が不可欠です。なかでも、尿中アルブミン排泄量は腎症の最も早期に現れる指標であり、微量アルブミン尿(30-299mg/g・Cr)の段階で発見することにより、適切な治療介入を通じて顕性腎症への進行を予防することが可能となります。また、アルブミン測定は一般に随時尿によって行われますが、より正確な評価を行うためには、24時間蓄尿あるいは早朝第一尿での測定が推奨されます。なお、血圧測定においては、診察室血圧だけでなく家庭血圧の併用が重要です。糖尿病患者では自律神経障害により血圧変動が大きく、診察室での単発測定のみでは正確な評価が困難なことがあります。そのため、家庭血圧は朝夕2回ずつ、1週間以上継続して測定し、平均値で評価することが望まれます。さらに、24時間血圧測定(ABPM)によって夜間高血圧や早朝高血圧の把握が可能となり、血圧管理の精度が高まり、腎症進行リスクの適切な評価に資することができます。
微量アルブミン尿や蛋白尿の意味と対処法
微量アルブミン尿は糖尿病性腎症の最も早期の徴候であり、この段階での発見と治療開始が腎症の進行抑制において極めて重要です。正常では、尿中アルブミン排泄量は30mg/g・Cr未満ですが、30-299mg/g・Crの微量アルブミン尿期では糸球体の軽度障害が既に始まっています。この段階では血糖管理の強化とACE阻害薬(アンジオテンシン変換酵素阻害薬)またはARB(アンジオテンシンII受容体拮抗薬)の導入により、腎機能の改善や正常化が期待できる場合があります。一方で、顕性蛋白尿期(300 mg/g・Cr以上)に進行すると、糸球体硬化が進行し、腎機能低下が顕著になります。この段階では、蛋白尿の程度が腎機能低下の速度と相関するため、蛋白尿の減少を治療目標として設定することが重要です。特に、蛋白尿が50%以上減少することで、腎機能低下の進行を著しく抑制できるとされています。そのため、定期的な尿検査により蛋白尿の推移をモニタリングし、増加傾向が認められる場合には治療の強化を検討する必要があります。また、蛋白尿が急激に増加した場合には、他の腎疾患の合併が疑われることがあり、このようなケースでは腎生検による確定診断が求められることもあります。
受診すべき症状と緊急性の判断基準
糖尿病性腎症の進行に伴い現れる症状には、浮腫、息切れ、倦怠感、食欲不振、悪心・嘔吐などがあります。これらの症状は腎機能低下による体液貯留や尿毒症の徴候として現れるため、出現した場合は速やかな医療機関受診が必要です。特に急激な体重増加(1週間で2kg以上)や下肢浮腫の出現は心不全や腎機能急性悪化の可能性があり、緊急性が高い症状として認識すべきです。なお、血圧に関連する症状では、頭痛、めまい、視野異常、胸痛などの高血圧緊急症の徴候に注意が必要です。収縮期血圧が180mmHg以上または拡張期血圧が120mmHg以上で、これらの症状を伴う場合は高血圧緊急症として直ちに救急受診が必要となります。また、尿量の急激な減少(1日400mL未満)、血尿の出現、発熱を伴う側腹部痛なども腎機能急性悪化や尿路感染症の可能性があるため、早急な医療機関受診が推奨されます。定期受診時には血圧手帳や症状日記を持参し、医師と情報共有することが適切な治療方針決定に重要です。
まとめ|血圧管理で糖尿病性腎症の進行を防ぐために
糖尿病性腎症における血圧管理は、腎機能保持と心血管疾患予防において極めて重要な治療戦略です。高血糖により生じる血管障害と腎機能低下による体液貯留が相互に影響し合い、高血圧の発症と腎症の進行を加速させる悪循環を形成するため、早期からの包括的なアプローチが不可欠となります。腎症初期では130/80mmHg未満、顕性蛋白尿期では125/75mmHg未満という病期別の厳格な血圧管理により、糸球体内圧の低下と蛋白尿の減少が期待できます。また、ACE阻害薬(アンジオテンシン変換酵素阻害薬)やARB(アンジオテンシンII受容体拮抗薬)を第一選択薬とし、必要に応じてカルシウム拮抗薬や利尿薬を併用することで、降圧効果と腎保護効果の両立が実現されます。さらに、生活習慣改善も薬物療法と同等の重要性を持ちます。1日6g未満の減塩療法、腎機能レベルに応じたタンパク質制限、安全な範囲での運動療法と体重管理により、降圧効果の向上と腎機能保護が図られるため、根気強く継続することが求められます。なお、当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは健康診断などで血圧値の異常を指摘された方などいらっしゃいましたら、お気軽にご相談ください。
当日の順番予約はこちらから
2025.06.25
尿が泡立つ原因は糖尿病?初期症状や他の病気との違い、受診タイミングを解説
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病患者の尿に泡立ちが生じる原因」について解説します。後半部分では「セルフチェック方法と受診のタイミング」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
当日の順番予約はこちらから
【目次】
糖尿病と尿の泡立ち - その関係性について
糖尿病患者の尿に見られる特徴的な変化
尿の泡立ち以外に見られる糖尿病の初期症状
セルフチェック方法と受診のタイミング
糖尿病以外で尿が泡立つ疾患との違い
まとめ:尿の泡立ちに気づいたら早期の専門医受診を
糖尿病と尿の泡立ち - その関係性について
糖尿病患者にとって、尿の状態は重要な健康指標の一つです。特に「尿の泡立ち」は、糖尿病の進行や腎機能の状態を反映する重要なサインとなることがあります。まずは、「糖尿病と尿の泡立ちの関連性」について解説します。
尿の泡立ちが糖尿病の初期症状として現れるメカニズム
糖尿病患者の尿に泡立ちが生じる主な原因は、タンパク尿(アルブミン尿)の存在です。健康な腎臓は、血液中のタンパク質を濾過して体内に保持する働きがありますが、糖尿病が進行すると高血糖の影響で腎臓の毛細血管(糸球体)が損傷し、本来濾過されるべきではないタンパク質が尿中に漏れ出てしまいます。このタンパク質が尿の表面張力を低下させ、排尿時に泡が形成されやすくなるのです。また、高血糖状態が続くと尿中のブドウ糖濃度も高まり、これも尿の性質を変化させて泡立ちやすくする一因となります。糖尿病性腎症が進行するほど、この現象は顕著になります。
健康な人の尿と糖尿病患者の尿の違い
健康な人の尿は通常、透明からわずかに黄色味を帯びた色で、排尿時に若干の泡が生じても速やかに消えます。一方、糖尿病患者、特に腎機能に影響が出始めている患者の尿では、泡の特徴が異なります。糖尿病性腎症を伴う尿の泡は、より細かく、クリーミーな質感を持ち、トイレの水面に長時間(数分から数十分)残存する傾向があります。また、健康な人の尿比重は通常1.005〜1.030の範囲内にありますが、糖尿病患者では高血糖の影響により尿比重が高くなる傾向があり、これが尿の泡立ちに影響を与えることがあります。さらに、糖尿病患者の尿はブドウ糖を含むため、やや甘い臭いがすることもあります。
尿の泡立ちが生じる血糖値の目安
尿中のタンパク質排泄が増加し、明らかな泡立ちが観察され始めるのは、一般的に血糖コントロールが長期間不良であった場合です。具体的な数値としては、空腹時血糖値が継続的に126mg/dL以上、HbA1c値が7.0%以上の状態が続くと、腎臓への負担が徐々に蓄積し、微量アルブミン尿(30-300mg/日)の段階に進行する可能性が高まります。ただし、尿の泡立ちと血糖値には個人差があり、必ずしも直線的な相関関係があるわけではありません。重要なのは、尿の泡立ちを単独で評価するのではなく、尿検査でのタンパク定量、eGFR(推算糸球体濾過量)などの腎機能指標と合わせて総合的に判断することです。
尿の泡立ちは、糖尿病患者にとって重要な自己観察ポイントの一つです。特に泡が細かく、長時間消えない場合は、腎機能への影響を示唆している可能性があります。ただし、尿の泡立ちは糖尿病以外の腎疾患や、一時的な脱水状態でも生じることがあるため、単独での判断は避け、定期的な医療機関での検査を受けることが重要です。
糖尿病患者の尿に見られる特徴的な変化
糖尿病は全身の代謝に影響を及ぼす疾患であり、その症状の一つとして尿の性状に様々な変化が現れます。尿は私たちの健康状態を映し出す「生体の窓」とも言われ、特に糖尿病患者の方にとっては重要な自己観察のポイントとなります。ここでは、糖尿病によって引き起こされる「尿の特徴的な変化」と「メカニズム」について詳しく解説します。
糖尿病による尿の色・量・臭いの変化と泡立ちの関連性
糖尿病患者の尿には複数の特徴的変化が現れます。まず顕著なのは尿量の増加(多尿)で、血糖値が上昇すると腎臓の糸球体で濾過されるブドウ糖量も増加します。この余分な糖が尿細管で再吸収しきれなくなると、浸透圧利尿を引き起こし、結果的に水分排泄量が増加します。また尿の色は通常より薄く、透明に近くなることが多いですが、脱水状態では逆に濃くなることもあります。さらに、尿中のタンパク質(特にアルブミン)の増加によって泡立ちが生じやすくなり、これは糖尿病性腎症の初期サインとなることもあります。なお、臭いについては、ケトン体の排泄によって独特の甘酸っぱい香りを帯びることがあります。これらの変化は互いに関連しており、糖尿病の進行度や血糖コントロールの状態を反映しています。
糖尿病によって尿が透明~濃い黄色に変化する理由と進行度合いの目安
糖尿病患者の尿の色は、疾患の状態によって変動します。高血糖状態の初期では、多飲多尿によって尿は通常より薄く、透明に近くなります。これは過剰な水分摂取と、前述した浸透圧利尿の結果です。血糖値の目安としては、空腹時血糖180mg/dL以上、随時血糖200mg/dL以上で顕著な多尿症状が現れ始めるとされています。一方、糖尿病のコントロールが不良で脱水状態になると、尿は濃い黄色から琥珀色へと変化します。これは水分再吸収が促進され、尿中の色素成分であるウロビリノーゲンが濃縮されるためです。特に、HbA1c値が9%を超えるような持続的な高血糖状態や、高度な脱水を伴う高血糖緊急症(高浸透圧高血糖状態や糖尿病性ケトアシドーシス)の場合には、尿の色調変化が顕著になります。尿の色調は簡便な自己観察指標として役立ちますが、必ず医師による総合的な評価が必要です。
糖尿病特有の「甘い・果実のような」尿の臭いが発生するメカニズム
糖尿病患者の尿に特徴的な甘い香りや果実に似た臭いが生じる主な原因は、ケトン体の存在です。インスリン作用が不足すると、体はエネルギー源としてブドウ糖を効率的に利用できなくなり、代わりに脂肪を分解してエネルギーを得るようになります。この過程でケトン体(アセト酢酸、β-ヒドロキシ酪酸、アセトン)が生成され、過剰なケトン体は尿中に排泄されます。特にアセトンは揮発性が高く、リンゴや果実に似た甘酸っぱい芳香を持ち、これが尿の特徴的な臭いの正体です。この現象は主に1型糖尿病患者や、インスリン分泌が著しく低下した2型糖尿病患者、また厳格な低炭水化物食を実践している患者に見られます。なお、血中ケトン体濃度が1.0mmol/L以上になると、尿の臭いとして感知できるようになることが多いです。この香りを感じたら、血糖コントロールが悪化している可能性があるため、速やかに医療機関を受診することが重要です。
糖尿病患者の尿沈渣検査で見られる特徴的な所見
糖尿病患者における尿沈渣検査では、疾患の進行に応じていくつかの特徴的な所見が観察されます。初期段階では、尿中に脂肪顆粒が出現することがあり、これは尿中脂質の排泄増加を示唆します。糖尿病性腎症が進行すると、顆粒円柱や脂肪円柱などの円柱が認められ、尿細管障害の進行を反映します。また、糖尿病患者は尿路感染症のリスクが高いため、白血球や細菌が検出されることも少なくありません。さらに腎症が進行した段階では、赤血球が観察されることもあります。特に注目されるのが、「Armanni-Ebstein細胞」と呼ばれる特殊な上皮細胞であり、細胞質内にグリコーゲンが異常に蓄積していることが特徴です。これは重度の高血糖状態を反映する所見とされています。なお、尿沈渣検査は非侵襲的かつ簡便に腎臓の状態や代謝異常を評価できる重要な検査であり、糖尿病患者の定期的な経過観察において欠かせない検査の一つとなっています。
糖尿病患者の尿には、多尿、透明から濃黄色への色調変化、特徴的な甘い臭い、泡立ちの増加、そして尿沈渣における特異的所見など、多岐にわたる変化が認められます。これらの変化は血糖コントロールの状態や糖尿病の進行度、合併症の発症状況を反映しており、患者自身による自己観察や医療者による診療において重要な手がかりとなります。尿の変化に気づいたら、単に「糖尿病だから」と看過せず、適切な検査や治療介入のきっかけにすることが大切です。特に急激な変化や持続する異常は、糖尿病の悪化や合併症の進行を示唆している可能性があるため、医療機関への相談を推奨します。
尿の泡立ち以外に見られる糖尿病の初期症状
糖尿病は早期発見が重要な生活習慣病です。尿の異常は糖尿病の重要なサインの一つですが、それ以外にも体は様々な形で警告サインを発しています。これらの初期症状を正しく理解することで、早期診断・早期治療につなげることができます。ここでは、糖尿病の初期段階で現れやすい症状について詳しく解説します。
のどの渇き、多飲多尿、疲労感など糖尿病初期に現れる主な症状
糖尿病の初期症状として最も特徴的なのが、「三多一少」と呼ばれる症状群です。「多飲(異常な喉の渇き)」、「多尿(頻繁な排尿)」、「多食(過度の空腹感)」、そして「体重減少」がこれに含まれ、いずれも高血糖状態に起因します。血液中のブドウ糖濃度が上昇すると、腎臓は余分な糖を尿中に排出しようとします。このとき、糖が尿に漏れ出ることで浸透圧が高まり、水分も一緒に尿中へ引き出されるため、尿量が増加し、結果として脱水が生じます。その脱水により喉の渇きを感じ、水分摂取量が増えるという悪循環が形成されるのです。また、疲労感や倦怠感も初期症状としてしばしば見られます。これは、細胞がブドウ糖をエネルギー源として効率的に利用できなくなっているためです。さらに、高血糖状態が持続することで、視力の一時的な変化、皮膚の乾燥やかゆみ、創傷の治癒遅延といった症状が出現することもあります。これらの症状が複合的に現れることが、糖尿病の初期段階における特徴です。
初期症状の組み合わせパターンと糖尿病リスクの関連性
糖尿病の初期症状は単独で現れることもありますが、複数の症状が組み合わさって発現することが多く、その組み合わせパターンは糖尿病のリスクレベルを示唆します。多飲・多尿・体重減少の三つが同時に現れる場合、特に短期間での急激な体重減少を伴う場合は、1型糖尿病の発症を強く疑う必要があります。一方、肥満傾向にある中高年で、多飲・多尿に加えて足のしびれや視覚障害、疲労感が徐々に進行する場合は、2型糖尿病の可能性が高まります。また、多食にもかかわらず体重減少が見られる組み合わせは、インスリン作用不足が顕著であることを示唆し、早急な医療介入が必要です。さらに、繰り返す皮膚感染症や女性の性器カンジダ症に多尿・疲労感が加わるパターンも、高血糖状態を強く示唆する重要な組み合わせです。
糖尿病の初期症状は、尿の泡立ち以外にも多岐にわたります。多飲、多尿、多食、体重減少といった「三多一少」の症状をはじめ、疲労感、視力変化、皮膚症状など様々なサインが現れます。これらの症状は単独でも、また特定の組み合わせパターンでも出現し、その組み合わせによって糖尿病のタイプやリスクレベルを推測することも可能です。重要なのは、これらの症状を軽視せず、特に複数の症状が同時に現れている場合は、迅速に医療機関を受診することです。糖尿病は早期発見・早期治療によって合併症リスクを大幅に軽減できる疾患です。自分の体の変化に敏感になり、少しでも気になる症状があれば、血糖値の検査を受けることをお勧めします。
セルフチェック方法と受診のタイミング
ここでは、自宅で簡単にできる「尿の泡立ちのセルフチェック方法」と「医療機関を受診すべきタイミング」について解説します。
自宅でできる尿の泡立ちセルフチェック方法と判断基準
尿の泡立ちを正確に評価するには、一定の条件下で観察することが重要です。まず清潔なトイレボウルを用意し、強い洗剤などの使用を避けてください。排尿時は通常の勢いで行い、水面に直接当たるようにします。泡の特徴を観察する際のポイントは、「量」「持続時間」「質感」の3つです。健康な尿の場合、泡は少量で大きめの気泡が形成され、通常30秒以内に消失します。一方、タンパク尿を伴う場合は、泡が細かく密集し、クリーミーな質感で、数分から数十分持続します。なお、判断基準としては、泡が5分以上持続し、シェービングクリームのような細かい泡の場合は注意が必要です。このチェックは朝一番の尿や、長時間水分摂取していない状態での尿で行うのが理想的です。ただし、1回のチェックだけでなく、複数日にわたって観察することで、より信頼性の高い判断ができます。
尿の泡立ちと他の症状の組み合わせによる受診の目安
尿の泡立ちに加えて他の症状が現れる場合、その組み合わせによって受診の緊急度が変わります。尿の泡立ちが継続的(3日以上)に観察され、同時に喉の渇き、頻尿、疲労感といった糖尿病の典型的な症状を伴う場合は、できるだけ早く医療機関を受診すべきです。特に過去に糖尿病と診断されたことがある方や、家族歴のある方は優先的に受診を検討してください。また、尿の泡立ちに加えて、顔や足のむくみ、目の周りの腫れ、背部痛、血尿などの症状がある場合は、腎臓の問題を示唆している可能性があり、早急な受診が必要です。一方、尿の泡立ちのみで他の症状がない場合でも、2週間以上持続するようであれば、定期検診を待たずに医療機関を受診することをお勧めします。特に40歳以上の方や、肥満、高血圧、脂質異常症などのリスク因子を持つ方は注意が必要です。
糖尿病以外で尿が泡立つ疾患との違い
尿の泡立ちは必ずしも糖尿病だけに見られる症状ではなく、他の様々な疾患や一時的な生理的要因によっても引き起こされることがあります。適切な診断と治療のためには、糖尿病による尿の泡立ちと他の原因による泡立ちを鑑別することが重要です。ここでは、糖尿病以外で「尿の泡立ちを引き起こす主な疾患」や原因、その特徴的な違いについて解説します。
腎臓病・ネフローゼ症候群など他疾患による尿の泡立ちの特徴と鑑別ポイント
尿の泡立ちを引き起こす代表的な疾患には、糖尿病性腎症以外にも原発性糸球体腎炎、ネフローゼ症候群、高血圧性腎症などがあります。これらの疾患の鑑別ポイントとして、まず発症の経過が挙げられます。糖尿病性腎症は通常、糖尿病診断から数年経過後に徐々に現れるのに対し、急性糸球体腎炎では感染症後1~2週間で突然発症することが多いです。ネフローゼ症候群では尿の泡立ちが糖尿病よりも顕著で、同時に著明な浮腫が見られることが特徴的です。また随伴症状も重要で、糖尿病では多飲多尿や体重減少、視力低下などを伴うことが多いのに対し、腎炎では血尿や背部痛、高血圧を伴うことがあります。さらに、糖尿病では尿糖が陽性になることが多いですが、他の腎疾患では必ずしも尿糖は陽性にならず、この点も重要な鑑別点となります。
一時的な原因(食事内容・運動・薬剤)による尿の泡立ちと疾患との見分け方
尿の泡立ちは、病的な原因だけでなく、一時的あるいは生理的な要因によっても生じることがあります。食事に関連するものとしては、高タンパク食(肉類や乳製品を多く摂取した場合)や脱水状態(尿が濃縮される状態)により、一時的に尿が泡立つことがあります。また、激しい運動の後にも、筋肉からのタンパク質の漏出や脱水によって泡立ちが増加することがあります。さらに、利尿剤や一部の抗生物質、造影剤などの薬剤も尿の性状を変化させ、泡立ちを促進することがあります。こうした一時的な要因による泡立ちと、病的な原因によるものとの最大の違いは「持続性」にあります。一時的な要因による泡立ちは、通常24〜48時間以内に自然に消失しますが、病的原因によるものは持続的に観察されるのが特徴です。また、一時的な泡立ちは、食事内容の見直しや水分摂取の増加、運動強度の調整、薬剤の中止などによって改善されることが多く、随伴症状が少ない点も特徴的です。
尿検査で何がわかるか - 糖尿病と他疾患の検査結果の違い
尿検査は、糖尿病と他の疾患を鑑別する上で非常に有用な検査です。糖尿病患者の尿検査では、尿糖陽性が特徴的に認められます。これは、血糖値が腎臓の再吸収閾値(おおよそ180 mg/dL)を超えると、ブドウ糖が尿中に排泄されるためです。一方、糸球体腎炎やネフローゼ症候群では、通常、尿糖は陰性です。タンパク尿に関しては、糖尿病性腎症では初期にアルブミンのみが排泄される微量アルブミン尿として出現し、疾患の進行に伴ってその量が増加します。対照的に、急性糸球体腎炎では、初期から顕著なタンパク尿と血尿を同時に認めることが一般的です。また、尿沈渣検査においても両者には所見の違いがあります。糖尿病では脂肪顆粒や顆粒円柱が見られるのに対し、腎炎では赤血球円柱や白血球が多く出現します。さらに、特殊検査として、尿中NAG(N-アセチル-β-D-グルコサミニダーゼ)やL-FABP(肝臓型脂肪酸結合タンパク)といった尿細管マーカーの上昇パターンも疾患ごとに異なり、鑑別診断の一助となります。
尿の泡立ちは糖尿病性腎症、原発性腎疾患、一時的な生理的要因など、様々な原因で生じる重要な臨床所見です。鑑別のポイントとして、発症の経過(糖尿病は緩徐、腎炎は急性)、随伴症状(糖尿病は多飲多尿や視力低下、腎疾患は浮腫や血尿)、尿検査結果(尿糖の有無、タンパク尿のパターン、尿沈渣所見)などが重要です。また、一時的要因による泡立ちは持続時間が短く、原因除去により改善するのが特徴です。尿の泡立ちを認めた場合は、自己判断せず専門医による適切な検査を受けることが大切です。糖尿病や腎疾患は早期発見・早期治療が予後を大きく左右するため、尿の異常に気づいたら迅速に医療機関を受診してください。
まとめ:尿の泡立ちに気づいたら早期の専門医受診を
尿の泡立ちは体からのサインであり、糖尿病をはじめとする様々な疾患の早期発見につながる重要な手がかりとなります。適切なタイミングでの専門医受診は合併症の予防や進行抑制に直結します。ここでは、「尿の泡立ちに気づいた際の対応」と医療機関での検査から治療までの流れについて解説します。
尿の泡立ちを含む初期症状の段階での糖尿病発見の重要性と治療予後の関係
糖尿病は早期に発見されるほど、治療の選択肢が広がり、合併症リスクを大幅に低減できることが知られています。尿の泡立ちは、糖尿病性腎症の初期段階である微量アルブミン尿の存在を示唆する可能性があり、この段階で発見されれば、腎機能の悪化を効果的に抑制できます。実際のデータでは、微量アルブミン尿の段階で適切な治療介入を行うことで、約80%の患者で腎症の進行を抑制できるとされています。また、糖尿病は単に血糖値の問題だけではなく、心血管疾患リスクを高める「全身性疾患」であり、初期症状の段階での発見は心筋梗塞や脳卒中などの致命的合併症の予防にも寄与します。さらに、初期段階であれば生活習慣の改善と適切な薬物療法の組み合わせにより、血糖コントロールの目標達成率が高く、将来的なインスリン治療への移行リスクも低減できるのです。
板谷内科クリニックでの糖尿病検査・診断・治療の流れと特徴
糖尿病の検査・診断・治療の流れについては、以下の通りです。
<検査>
まず問診により、尿の泡立ちをはじめとする症状の持続期間や、口渇、多飲多尿などの他の症状の有無を確認します。続いて尿検査が行われ、尿糖、尿タンパク、尿中アルブミンなどをチェックします。血液検査では、空腹時血糖値、HbA1c(過去1-2か月の平均血糖値を反映)、腎機能(eGFR、クレアチニン)、脂質プロファイルなどを測定します。場合によっては、経口ブドウ糖負荷試験(OGTT)を実施し、75gのブドウ糖摂取後の血糖値変動を評価します。これらの検査に加えて、体組成分析や眼底検査なども行われ、全身的な評価が行われます。なお、検査結果は通常1週間程度で出揃い、総合的な診断へとつながります。
<診断>
糖尿病の診断は国際的な基準に基づいて行われます。空腹時血糖値が126mg/dL以上、随時血糖値が200mg/dL以上、HbA1cが6.5%以上、または75g経口ブドウ糖負荷試験で2時間値が200mg/dL以上のいずれかを満たすと糖尿病と診断されます。これらの値が基準値を超えていても糖尿病の範囲には達していない場合は、「耐糖能障害」や「空腹時血糖異常」と診断され、糖尿病予備群として管理されます。なお、診断時には、1型・2型の鑑別や、二次性糖尿病の可能性についても評価します。さらに、細小血管合併症(網膜症、腎症、神経障害)や大血管合併症(冠動脈疾患、脳血管疾患、末梢動脈疾患)の有無も確認され、これに基づいて治療目標(HbA1c値など)が個別に設定されます。
<治療>
糖尿病治療は、「生活習慣の改善」と「薬物療法」の二本柱で進められます。生活習慣の改善では、栄養療法(適正カロリーの摂取と栄養バランスの見直し)、運動療法(有酸素運動と筋力トレーニングの組み合わせ)、禁煙の指導などが行われます。薬物療法については、患者の年齢、病態、合併症の有無、生活様式などを総合的に考慮して薬剤が選択されます。一般的に、2型糖尿病における第一選択薬はメトホルミンであることが多いですが、SGLT2阻害薬、DPP-4阻害薬、GLP-1受容体作動薬など、様々な選択肢があります。なお、治療開始後は、通常1~3か月ごとの定期通院により血糖コントロールの状態を評価し、必要に応じて治療内容を見直します。また、合併症の予防のために、眼底検査、尿中アルブミン測定、神経機能検査などの年1回の精密検査も推奨されます。
糖尿病は完治が難しい疾患ですが、適切な管理によって健康寿命を延ばし、質の高い生活を維持することは十分に可能です。重要なのは、「様子を見よう」と放置せず、気になる症状がある場合には迷わず受診することです。早期に適切な治療を開始することで、多くの合併症は予防可能です。自分自身の健康に関心を持ち、体からのサインを見逃さない姿勢が、糖尿病と上手に付き合うための第一歩となります。なお、当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、お気軽にご相談ください。
当日の順番予約はこちらから
2025.06.10
目が霞む原因は糖尿病かも?放置すると失明リスクも高まる症状と原因・対策
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病で目が霞むメカニズムと危険性」について解説します。後半部分では「目の健康を守る日常ケアと予防法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
当日の順番予約はこちらから
【目次】
糖尿病で目が霞むメカニズムとその危険性
糖尿病網膜症の進行段階と目の霞みの関係
初期段階の糖尿病網膜症と目の霞み
進行した糖尿病網膜症の危険な症状
糖尿病による目の霞みの検査と診断方法
目の霞みを改善する最新の治療法と対策
糖尿病患者の目の健康を守る日常ケアと予防法
糖尿病と目の霞み - 早期発見と専門医の診察が視力を守る鍵
糖尿病で目が霞むメカニズムとその危険性
糖尿病患者が経験する「目の霞み」は一時的な不快感にとどまらず、重篤な視力障害や失明のサインかもしれません。まずは、高血糖が引き起こす目の病態メカニズムとその進行過程、さらに早期発見・治療の重要性について解説します。
高血糖が網膜の血管に与える影響により目が霞む科学的な仕組み
糖尿病による目の霞みの主な原因は、高血糖状態が持続することで起こる眼内の微小環境変化にあります。血液中のブドウ糖濃度が高まると、眼球内の水晶体でソルビトールという物質が蓄積され、水分を引き寄せて水晶体が膨張します。これにより屈折異常が生じ、視界がぼやけたり霞んだりします。さらに、高血糖は眼内の血管内皮細胞を障害し、血液網膜関門の機能を低下させます。その結果、血管から液体成分が漏出し、網膜浮腫が生じて視力低下を招きます。また、慢性的な高血糖は網膜の毛細血管を閉塞させ、周囲の組織に酸素や栄養が行き渡らなくなる「網膜虚血」状態を引き起こします。これが糖尿病網膜症の始まりとなり、進行性の視力障害へとつながるのです。
一時的な霞みと慢性的な霞みの違いと注意すべきポイント
糖尿病による目の霞みには、一時的なものと慢性的なものがあります。一時的な霞みは血糖値の急激な変動で起こることが多く、特に血糖値が急激に下がったときや、逆に非常に高くなったときに発生します。これは水晶体の膨張や収縮によるもので、血糖コントロールが安定すれば数時間から数日で改善するケースがほとんどです。一方、慢性的な霞みは網膜の血管障害が進行している証拠であり、糖尿病網膜症が発症・進行している可能性を示します。なお、注意すべきは、慢性的な霞みが必ずしも痛みを伴わないことです。無症状または軽度の症状のまま病態が進行し、気づいたときには治療が困難な段階まで進んでいることがあります。そのため、糖尿病と診断されたら、症状の有無にかかわらず定期的な眼科検診が不可欠です。
放置すると失明につながる可能性とその進行過程
糖尿病網膜症を放置すると、段階的に視力障害が進行し、最終的には失明に至る可能性があります。初期段階の単純網膜症では、網膜に微小動脈瘤や点状出血が生じますが、視力への影響は少なく自覚症状もほとんどありません。しかし病態が進行すると、網膜の血管がダメージを受けた部位で新生血管が形成される増殖網膜症へと移行します。これらの新生血管は脆弱で容易に破れ、硝子体出血を引き起こします。さらに、新生血管と共に増殖する線維組織が収縮すると、網膜剥離を招くことがあります。また、重症例では血管新生緑内障を併発し、眼圧上昇による激しい痛みと急速な視力低下が起こります。こうした一連の変化は、早期発見されずに適切な治療が行われなければ、不可逆的な視力障害や失明に直結するのです。
糖尿病網膜症の進行段階と目の霞みの関係
糖尿病患者にとって特に注意すべき合併症の一つが「糖尿病網膜症」です。この疾患は段階的に進行し、各段階で異なる症状が現れます。ここでは、初期には気づきにくい視覚の変化から、最終的に失明に至る可能性のある重篤な状態まで、糖尿病網膜症の進行と目の霞みとの関係について解説します。
糖尿病網膜症の3段階(単純網膜症・前増殖網膜症・増殖網膜症)と各段階での症状
糖尿病網膜症には、次の3つの段階があります。
<単純網膜症>
単純網膜症は、糖尿病網膜症の初期段階です。この段階では、網膜の毛細血管に微小動脈瘤が形成され、点状出血や硬性白斑が現れます。また、血管壁の透過性が亢進することで、網膜に浮腫が生じることもあります。なお、特徴的なのは、多くの患者が無症状である点です。視力への影響はほとんどなく、自覚症状に乏しいため、定期的な眼底検査で偶然に発見されることが多くなります。
<前増殖網膜症>
前増殖網膜症では、病態が進行して網膜の虚血状態が進みます。綿花状白斑(網膜神経線維層の虚血による浮腫)、網膜内細小血管異常(IRMA)、静脈の数珠状変化などが、特徴的な所見として現れます。この段階になると、一部の患者では「霧がかかったような」あるいは「モヤモヤとした」視界の霞みを自覚し始めます。特に黄斑部(視力を司る中心部)に浮腫が及ぶと、視力低下や物がゆがんで見えるといった症状を伴うことがあります。
<増殖網膜症>
増殖網膜症は、糖尿病網膜症の中でも最も進行した危険な状態です。網膜の虚血に対する反応として新生血管が形成されますが、これらの血管は非常に脆弱で破れやすいため、硝子体出血や網膜前出血を引き起こします。その結果、突然の視界の暗転や多数の浮遊物(飛蚊症)の出現、著しい視力低下を招くことがあります。また、新生血管とともに増殖する線維組織が収縮すると、網膜剥離が生じ、視野欠損や視力喪失につながることもあります。この段階では、「目の霞み」を超える重篤な視力障害が明らかとなり、早急な治療が必要です。
糖尿病網膜症の進行は連続的であり、各段階の境界は必ずしも明確ではありません。初期段階では自覚症状がほとんど見られず、中期になって初めて視界の霞みなどを感じ始め、末期には重度の視力障害へと進行します。そのため、この進行過程を正しく理解することが重要です。病態の進行を的確に把握することで、症状の早期発見と適切な治療介入の重要性が一層明確になります。
初期症状では自覚しにくい理由と定期検査の重要性
糖尿病網膜症の初期症状が自覚されにくい理由は、病変が網膜の周辺部から始まることにあります。人間の視力は中心部(黄斑部)が担っているため、周辺部の変化は日常生活での視機能に大きな影響を与えません。また、両眼が同時に影響を受けても進行度に差があるため、健康な方の眼が視機能を補うことで異常に気づきにくくなります。さらに、糖尿病による神経障害が視覚神経にも及んでいる場合、異常を感知する能力そのものが低下している可能性があります。このような理由から、自覚症状が現れるころには既に中等度以上に病態が進行していることが少なくありません。そのため、糖尿病と診断されたら症状の有無にかかわらず、最低でも年に1回、できれば半年に1回の定期的な眼科検診が推奨されます。早期発見によって適切な血糖コントロールや必要に応じた治療を開始することで、視力障害のリスクを大幅に減らすことができるのです。
「目の霞み」以外に現れる糖尿病関連の目の症状とその意味
糖尿病は網膜症以外にも様々な眼合併症を引き起こします。白内障は一般人口と比較して早期に発症し、進行も速い傾向があります。これにより光がまぶしく感じる羞明や、夜間の視界が悪くなる夜盲などの症状が現れます。また、眼圧上昇を特徴とする緑内障のリスクも高まり、進行すると周辺視野から徐々に欠けていく視野狭窄が生じます。なお、糖尿病性黄斑浮腫では、視力を司る中心部に水分が溜まることで、中心視力の低下や物がゆがんで見える変視症を引き起こします。突然の片眼性の激しい痛みと視力低下は血管新生緑内障の可能性があり、緊急の処置が必要です。さらに、糖尿病による自律神経障害は瞬きの減少や涙液分泌の低下を招き、ドライアイの症状(目の乾燥感、異物感、充血)につながります。これらの症状は単独または複合して現れることがあり、それぞれが糖尿病の管理状態や合併症の進行を反映する重要なサインなのです。
糖尿病網膜症は単純網膜症、前増殖網膜症、増殖網膜症の3段階で進行し、自覚症状は後期になるほど顕著になります。初期段階での無症状性が早期発見を困難にするため、定期的な眼科検診が不可欠です。目の霞みだけでなく、まぶしさ、視野狭窄、変視症、眼の乾燥感なども糖尿病関連の眼合併症のサインとして注意が必要です。これらの症状に気づいたら速やかに眼科医の診察を受けることが重要です。
初期段階の糖尿病網膜症と目の霞み
糖尿病患者にとって、目の健康は特に注意を払うべき重要な課題です。特に初期段階の網膜症は自覚症状に乏しく見過ごされがちですが、早期発見が視力保護の鍵となります。ここでは、初期の糖尿病網膜症における網膜の変化と目の霞みの関係、そして早期発見の重要性について解説します。
単純網膜症の特徴と初期に現れる微細な変化
単純網膜症は糖尿病網膜症の最初の段階であり、高血糖状態が持続することで網膜の毛細血管に微細な変化が生じ始めます。最も早期に見られる変化は、毛細血管壁の一部が膨らむ「微小動脈瘤」の形成です。これらは眼底検査で小さな赤い点として観察されます。続いて、微小動脈瘤から少量の出血が生じる「点状出血」や、脂質が沈着した「硬性白斑」が網膜上に散在するようになります。なお、これらの初期変化が生じても、ほとんどの患者は視力低下や目の霞みを自覚しません。なぜなら、これらの病変は主に網膜の周辺部に生じ、視力を司る中心窩(黄斑部中心)には影響が少ないためです。しかし、この段階で血糖コントロールを徹底することで、病変の進行を抑制できる可能性が最も高いのです。
眼底検査でのみ発見できる初期病変とその重要性
単純網膜症の初期病変は、患者自身が気づくことがほぼ不可能です。これらの微細な変化は眼底検査を通じてのみ発見可能であり、特に散瞳(瞳孔を広げる)検査では網膜周辺部まで詳細に観察できます。最近では、広角眼底カメラやOCT(光干渉断層計)などの先進機器により、より早期の変化も検出できるようになりました。なぜ無症状の段階での発見が重要かというと、糖尿病網膜症は進行性疾患であり、病変が黄斑部に及ぶと視力低下や目の霞みなど自覚症状が現れますが、その時点では既に回復困難な変化が生じていることが少なくないからです。また、初期段階で発見されれば、血糖コントロールの強化や生活習慣の改善など非侵襲的な対応で進行を抑制できる可能性が高く、レーザー治療などの侵襲的治療を回避できる可能性も高まります。
初期段階の糖尿病網膜症は、微小動脈瘤や点状出血、硬性白斑などの微細な変化から始まりますが、視力に直接影響する黄斑部が保たれているため目の霞みなどの自覚症状はほとんど現れません。この「無症状の危険期間」があることが、糖尿病網膜症の早期発見を難しくしている最大の要因です。しかし、定期的な眼底検査を受けることで、これらの初期変化を発見し、適切な介入を早期に開始することが可能となります。糖尿病と診断されたら、視力に問題を感じなくても、少なくとも年に1回は眼科を受診し詳細な眼底検査を受けることをお勧めします。
進行した糖尿病網膜症の危険な症状
糖尿病網膜症が進行すると、単なる「目の霞み」を超えた深刻な視覚障害が発生するリスクが急激に高まります。初期段階ではほとんど自覚症状がないため見過ごされがちなこの疾患が、中期から末期にかけてどのような危険な症状を引き起こすのか、そのメカニズムと警戒すべき兆候について詳細に解説します。
前増殖網膜症・増殖網膜症で発生する視力低下や視野欠損のメカニズム
前増殖網膜症から増殖網膜症へと進行すると、網膜の虚血状態が深刻化します。網膜への血流が不足した部位では、酸素や栄養の供給が滞り、網膜組織が機能不全に陥ります。この虚血状態に対する生体防御反応として、血管内皮増殖因子(VEGF)が過剰分泌され、新生血管が形成されます。しかし、これらの新生血管は正常な血管構造を持たず、壁が脆弱で透過性が高いという特徴があります。そのため容易に破綻して出血を起こし、硝子体出血や網膜前出血として現れます。この出血により光が網膜に到達できなくなり、突然の視力低下や視野欠損が生じます。さらに、新生血管に伴って発生する線維組織が収縮すると、網膜を牽引して網膜剥離を引き起こします。これにより剥離部位に対応する視野が失われ、特に黄斑部が巻き込まれると中心視力が著しく低下します。
緊急受診が必要な危険信号と見逃してはいけない症状
進行した糖尿病網膜症では、いくつかの警告症状が現れた場合、即座に眼科医の診察を受けるべきです。最も警戒すべきは「突然の視力低下」です。特に一晩で視界が暗くなったり、視野の一部が見えなくなったりした場合は、硝子体出血や網膜剥離を示唆しています。また、「飛蚊症の急激な増加」も重要な警告信号です。少量の飛蚊症は正常でも、多数の黒い点や糸状物、「煤が降るような」感覚が突然現れた場合は出血を示す可能性が高いです。なお、「視界の中に閃光やひらめきを感じる」症状(光視症)は、網膜が牽引されて剥離しつつある危険な前兆です。さらに、「視野の一部が欠ける」「カーテンのようなものが視界を覆う」感覚も網膜剥離を示唆します。これらの症状が現れたら数時間以内の緊急受診が必要です。早期治療により視力が救われる可能性が高まります。
網膜出血や黄斑浮腫が視力に与える重大な影響
進行した糖尿病網膜症の二大合併症である網膜出血と黄斑浮腫は、視力に重大な影響を及ぼします。網膜出血が硝子体腔内に広がる硝子体出血では、血液が光の透過を妨げるため、霧の中にいるような視界の混濁や大幅な視力低下が生じます。小さな出血は自然吸収されることもありますが、大量出血の場合は視力回復に時間を要し、硝子体手術が必要になることも少なくありません。一方、糖尿病黄斑浮腫は血管透過性亢進により黄斑部に液体が貯留した状態で、中心視力を司る最も重要な部位の機能障害を引き起こします。その結果、文字が読みづらくなる、顔の認識が困難になる、直線が波打って見える(変視症)などの症状が現れます。黄斑浮腫が長期間持続すると、光受容細胞が不可逆的にダメージを受け、恒久的な視力低下につながるリスクが高まりますので、ご注意ください。
糖尿病による目の霞みの検査と診断方法
ここでは、眼科で行われる精密検査の種類とその目的、血糖コントロールと眼症状の関係、そして定期検診の重要性について解説します。
眼科医が行う精密検査(眼底検査・OCT・蛍光眼底造影)の内容と目的
糖尿病による目の霞みを評価する際、眼科医は複数の精密検査を組み合わせて行います。最も基本的なのが散瞳眼底検査です。瞳孔を拡張させる点眼薬を使用し、網膜全体を詳細に観察します。これにより、微小動脈瘤、出血、白斑などの初期変化を検出することが可能です。さらに詳細な評価には、光干渉断層計(OCT)が用いられます。OCTは非侵襲的に網膜の断層画像を取得し、網膜の厚みや層構造を精密に測定できるため、黄斑浮腫の検出や定量化に特に有用です。なお、進行例や治療方針の決定には、蛍光眼底造影検査が行われます。静脈内に蛍光色素を注入し、網膜血管の漏出、閉塞部位、無灌流領域、新生血管の有無を評価します。近年では、広角眼底カメラやOCT血管造影といった、より詳細かつ低侵襲な検査法も普及しつつあり、早期診断の精度は飛躍的に向上しています。
血糖値コントロールと目の状態の密接な関係性
糖尿病による目の霞みと血糖値のコントロールには、密接な関連があります。特に急激な血糖値の変動、なかでも大幅な上昇や下降は、水晶体や硝子体の浸透圧変化を引き起こし、一時的な屈折異常として「目の霞み」を生じさせます。長期的には、持続する高血糖状態が網膜の血管内皮細胞を障害し、血管透過性の亢進や微小循環障害を引き起こします。なお、HbA1c(ヘモグロビンA1c)値を7%未満に維持している患者では、網膜症の発症および進行リスクが有意に低いことが、複数の大規模臨床研究により示されています。一方で、急激な血糖値の改善(インテンシブ・コントロール)は、一時的に網膜症を悪化させることがあるため、血糖値は段階的かつ緩やかに正常化することが推奨されます。加えて、血圧や脂質異常症の管理も、網膜症の進行抑制において重要な要素です。このように、目の健康は全身の代謝状態を反映しており、眼科と内科が連携した総合的な管理が不可欠です。
糖尿病患者が定期的に受けるべき眼科検診の頻度と重要性
糖尿病患者における適切な眼科検診の頻度は、網膜症の有無やその重症度によって異なります。まず、2型糖尿病と診断されたすべての患者は、診断時点で眼科検診を受けることが推奨されます。一方、1型糖尿病患者については、発症から5年以内に初回の眼科検診を受けることが望ましいとされています。さらに、網膜症が認められない場合であっても、少なくとも年1回の定期検診が必要です。これは、無症状であっても網膜症が進行している可能性があるためです。一方、網膜症の所見が確認された場合には、その進行度に応じて検診の頻度を高める必要があります。例えば、単純網膜症では6〜12カ月ごと、前増殖網膜症では3〜6カ月ごと、そして増殖網膜症や黄斑浮腫を伴う場合には1〜3カ月ごとの経過観察が推奨されます。なお、妊娠を計画している糖尿病患者は妊娠前に、妊娠中の患者は各トリメスターごとに眼科検診を受けることが望まれます。これは、妊娠に伴って糖尿病網膜症が悪化するリスクがあるためです。このように、定期的な眼科検診は、たとえ視力に異常を感じていなくても極めて重要です。なぜなら、糖尿病網膜症は初期には自覚症状が現れにくく、症状を自覚した時点ですでに病状が進行していることが少なくないからです。
糖尿病による目の霞みを適切に評価し管理するためには、眼底検査、OCT、蛍光眼底造影などの精密検査を組み合わせた総合的なアプローチが必要です。これらの検査により、自覚症状がない初期段階から網膜の微細な変化を検出することが可能となります。
目の霞みを改善する最新の治療法と対策
近年、糖尿病網膜症の治療は飛躍的に進歩し、従来は不可避と考えられていた視力低下を防ぐ効果的な選択肢が増えています。ここでは、基本となる血糖コントロールから最新の医療技術まで、症状の進行度に応じた治療法と対策について解説します。
血糖値コントロールの基本と目の症状改善への効果
糖尿病による目の霞みを改善する最も基本的かつ重要な対策は、適切な血糖コントロールです。大規模臨床試験「DCCT試験」や「UKPDS試験」では、厳格な血糖コントロール(HbA1c値を7%未満に維持)により、網膜症の発症リスクが約60%、進行リスクが約50%減少することが実証されています。特に初期段階の単純網膜症では、血糖値の正常化により微小動脈瘤や小出血などの病変が自然消退することも少なくありません。ただし、急激な血糖値の改善は一時的に網膜症を悪化させる「早期悪化現象」を招くことがあるため、HbA1c値を3ヶ月で1%程度ずつ緩やかに低下させる方法が望ましいとされています。また、血糖コントロールに加えて、高血圧や脂質異常症の管理も網膜症の進行抑制に重要です。食事療法、運動療法、禁煙も眼合併症の予防に寄与します。これらの基本的対策は、あらゆる段階の網膜症患者に共通する基盤治療となります。
レーザー光凝固術や抗VEGF薬注射など最新の治療法とその効果
糖尿病網膜症が進行した段階では、積極的な医学的介入が必要となります。なかでも、レーザー光凝固術は50年以上の歴史を持つ確立された治療法であり、虚血部位の酸素消費量を減少させることで新生血管の発生を抑制します。増殖網膜症に対しては、汎網膜光凝固術が標準治療として実施されており、失明リスクを50%以上低減できることが示されています。一方、黄斑浮腫に対しては、より限局的な格子状光凝固が用いられます。さらに近年では、抗VEGF薬の硝子体内注射療法が、黄斑浮腫に対する第一選択治療として広く用いられるようになっています。ラニビズマブ、アフリベルセプト、ベバシズマブなどの薬剤は、血管新生を促すVEGF(血管内皮増殖因子)を阻害し、浮腫の軽減および視力の改善をもたらします。加えて、ステロイド薬の硝子体内注射や徐放性インプラントも、炎症抑制作用によって浮腫の改善に有効です。さらに、硝子体出血や牽引性網膜剥離が生じた場合には、硝子体手術が行われます。なお、近年では、小切開システムの導入により、手術の安全性が向上し、術後の回復も早期に得られるようになっています。
症状の進行度別に考える適切な治療選択肢と回復の可能性
糖尿病による目の霞みは、その原因や進行度に応じて治療アプローチが大きく異なります。例えば、初期に見られる一時的な霞み(水晶体の膨化による屈折異常)は、血糖コントロールの改善によって、通常は数週間以内に自然に回復することが多いとされています。単純網膜症の段階では、定期的な経過観察と厳格な血糖管理が基本となり、この段階での積極的な眼科的介入は、通常は必要とされません。一方、前増殖網膜症になると、病変の位置や進行の程度に応じて、選択的なレーザー治療や抗VEGF薬の投与が検討されます。さらに、病態が増殖網膜症に進行した場合には、汎網膜光凝固術と抗VEGF薬治療の併用が標準治療とされています。なお、視力への影響が大きい黄斑浮腫に対しては、抗VEGF薬が第一選択となり、効果が不十分な場合には、ステロイド治療や硝子体手術の導入が考慮されます。また、硝子体出血や網膜剥離といった重篤な合併症に対しては、硝子体手術が必須となります。視力回復の可能性は、黄斑部の状態に大きく左右されるため、黄斑の不可逆的な障害が生じる前に治療介入することが、良好な視力予後を得るうえで極めて重要です。
糖尿病患者の目の健康を守る日常ケアと予防法
ここでは、糖尿病患者が目の健康を守るために日常生活で実践できる具体的な方法と、効果的な予防戦略について解説します。
血糖値の適切な管理方法と目の健康を守るための具体的な数値目標
糖尿病網膜症の発症および進行を防ぐ最も効果的な方法は、血糖値の適切な管理です。目の健康を守るためには、HbA1c値を7.0%未満に維持することが推奨されています。大規模臨床研究によれば、この血糖コントロールにより、網膜症の発症リスクを35〜40%低減できることが示されています。具体的な管理目標としては、食前血糖値を80〜130mg/dL、食後2時間血糖値を180mg/dL未満に保つことが推奨されます。ただし、高齢者や低血糖リスクが高い患者に対しては、やや緩やかな目標設定(例:HbA1c 8.0%未満)が安全である場合もあります。また、血糖値の急激な変動も網膜に悪影響を与えるため、日内の血糖変動幅を小さく抑えることが重要です。そのためには、炭水化物の摂取量を一定に保ち、規則正しい食事時間を心がけ、医師の指導に従った適切な薬物療法を継続することが基本となります。
目の疲労を軽減する生活習慣の改善ポイントと実践方法
糖尿病患者にとって、目の疲労は網膜への負担を増加させるリスク要因となります。特にデジタルデバイスの長時間使用は注意が必要です。これに対して、20-20-20ルール(20分ごとに20フィート[約6メートル]先を20秒間見る)を実践し、目の筋肉の緊張を定期的に解放することが推奨されます。また、適切な照明環境を整え、画面と目の距離を40〜50cm程度に保つことも重要です。糖尿病患者では、ドライアイがよく見られる症状です。これには、人工涙液の適切な使用や、室内湿度の管理(50〜60%程度)が有効です。栄養面では、抗酸化物質を含む食品(緑黄色野菜、ベリー類、ナッツ類など)を積極的に摂取し、網膜の酸化ストレスから保護することが推奨されます。なお、十分な睡眠(7〜8時間)を確保し、目を休ませることも重要です。さらに、喫煙は網膜の血流を悪化させるため、禁煙が強く推奨されます。適度な有酸素運動は、網膜の血流を改善し、血糖コントロールにも効果的です。
高血圧など他のリスク要因の管理も重要である理由と対策
糖尿病網膜症の進行には、高血糖以外にも複数のリスク要因が関与しています。特に高血圧は網膜血管に直接的な負担をかけ、糖尿病網膜症を加速させる重要な因子です。血圧管理の目標値は130/80mmHg未満とされ、この管理によって網膜症の進行リスクが約30%低減することが報告されています。また、脂質異常症も網膜血管の健康に悪影響を与えるため、LDLコレステロールは100mg/dL未満、トリグリセリドは150mg/dL未満に維持することが望ましいとされています。さらに、腎機能障害は網膜症と密接に関連しているため、塩分摂取の制限(6g/日未満)と適切な水分摂取を心がけるとともに、尿検査による定期的な評価が重要です。なお、肥満(特に内臓脂肪型肥満)は全身の炎症状態を悪化させ、網膜にも悪影響を与えるため、BMI 25未満を目指した体重管理も有効です。これらの多角的なリスク管理には、糖尿病専門医、眼科医、栄養士などの多職種連携によるアプローチが理想的です。
糖尿病患者の目の健康を守るには、血糖値の適切な管理(HbA1c 7.0%未満)を基本としながら、日常生活の様々な側面に注意を払うことが重要です。デジタル機器使用時の目の休息、適切な栄養摂取、十分な睡眠確保などによって目の疲労を軽減し、網膜への負担を減らすことができます。また、高血圧(130/80mmHg未満)や脂質異常症(LDLコレステロール100mg/dL未満)など、他の全身的リスク要因の管理も網膜症予防に不可欠です。これらの予防策を総合的に実践することで、網膜症のリスクを大幅に減らし、視力を長期的に保護することが可能となります。
糖尿病と目の霞み - 早期発見と専門医の診察が視力を守る鍵
高血糖状態が続くと網膜の血管が傷つき、やがて視力低下や最悪の場合は失明に至る危険性があります。しかし、これらの合併症は早期発見・早期治療によって進行を遅らせることが可能です。年に一度の定期的な眼科検診は、症状が自覚される前に異常を発見できる重要な機会となります。また、日常生活での血糖値コントロールも極めて重要です。適切な食事管理、運動、服薬を継続することで合併症リスクを大きく低減できます。したがって、目の霞みや視力の変化、飛蚊症などの症状に気づいたら医療機関への受診を強くお勧めします。糖尿病専門医と眼科専門医による連携した治療が、あなたの大切な視力を守るための最良の選択です。なお、当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、お気軽にご相談ください。
当日の順番予約はこちらから
2025.06.10
糖尿病の初期症状|女性特有の糖尿病の初期症状や予防法について解説
糖尿病・代謝内科に関する記事です。
この記事では「女性特有の糖尿病の初期症状」について解説していきます。後半部分では「糖尿病の予防法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病とは?女性が特に注意すべき理由
女性特有の糖尿病の初期症状について
見逃しやすい代表的な糖尿病の初期症状
女性の糖尿病予防と対策
糖尿病合併症を防ぐためのケア方法
まとめ
糖尿病とは?女性が特に注意すべき理由
女性の糖尿病は、ホルモンバランスの変動や生活環境の変化に大きく影響を受けます。まずは、女性が特に意識すべき「糖尿病の特徴」と「対策」について詳しく解説します。
糖尿病の基本的な症状
糖尿病の初期症状は自覚しにくく、進行するまで気付かないことが多いのが特徴です。最も代表的な症状は、喉の渇きと頻尿です。体内で血糖値が上昇すると、それを薄めようとして喉が渇き、水分を多く摂取することで頻尿になります。また疲れやすさや傷の治りが遅いことも特徴的です。血液中のブドウ糖が細胞内に取り込めないため、エネルギー不足になり疲労感が生じます。さらに高血糖状態が続くと、血管が傷つき、網膜症や腎症などの合併症を引き起こす可能性が高まります。なお、女性特有の症状として、膣カンジダ症にかかりやすくなることも知られています。高血糖状態は細菌の増殖を促すため、感染症のリスクが高まるのです。
女性ホルモンと糖尿病の関係性
女性ホルモンのエストロゲンには、インスリンの働きを助ける効果があります。しかし月経周期によってホルモンバランスが変動するため、血糖値のコントロールが難しくなることがあります。特に月経前は、プロゲステロンの影響でインスリンの効きが悪くなり、血糖値が上昇しやすくなります。また妊娠中は、胎盤から分泌されるホルモンの影響で一時的にインスリンの効きが悪くなり、妊娠糖尿病を発症するリスクが高まります。なお、更年期以降はエストロゲンの分泌が減少するため、それまで保たれていた血糖値が上昇しやすくなります。
年代別の発症リスクと要因
女性の糖尿病発症リスクは、年齢やライフイベントによって大きく変化します。各年代特有の生活習慣や身体的な変化を理解し、適切な予防対策を講じることが重要です。ここでは、年代別の主なリスク要因と、その予防法について解説します。
<20代前半-30代前半のチェックポイント:生活習慣の乱れに要注意>
この時期は、就職や結婚など、生活環境が大きく変化する時期です。不規則な生活習慣や運動不足が主なリスク要因となります。特に夜型の生活習慣は、体内時計の乱れを引き起こし、血糖値のコントロールに悪影響を与えます。また、食生活の乱れや偏り、特に欠食や深夜の食事は、インスリンの分泌リズムを狂わせる原因となります。さらに、デスクワークによる運動不足も、血糖値の上昇を促進する要因となります。
<30代後半-40代のチェックポイント:妊娠・出産期の血糖管理>
妊娠・出産を経験する可能性が高いこの時期は、特に注意が必要です。妊娠中は、胎盤から分泌されるホルモンの影響でインスリンの効きが悪くなり、妊娠糖尿病を発症するリスクが高まります。また、出産後の体重増加や、育児・仕事の両立によるストレスも血糖値に大きな影響を与えます。特に産後うつや睡眠不足は、ホルモンバランスを崩す原因となり、糖尿病リスクを高めます。
<50代-60代のチェックポイント:更年期と加齢の影響>
更年期を迎えるこの時期は、女性ホルモンの急激な減少により、血糖値が上昇しやすくなります。エストロゲンの減少は、インスリンの働きを低下させる要因となります。また、加齢に伴う筋肉量の減少も、血糖値の上昇を促進します。この時期は、基礎代謝の低下も著しいため、同じ食事量でも体重が増加しやすく、それに伴って血糖値も上昇しやすくなります。
<遺伝的要因と家族歴>
年齢に関係なく重要なのが、遺伝的要因です。両親や兄弟に糖尿病患者がいる場合、発症リスクは約2倍に上昇すると言われています。特に母親が糖尿病の場合、そのリスクはさらに高まります。ただし、これは発症が確定するということではなく、適切な生活習慣の改善により、リスクを大きく低減することができます。
女性の糖尿病は、ホルモンバランスの変動や生活環境の変化に大きく影響を受けます。しかし、定期的な健康診断で血糖値をチェックし、バランスの良い食事と適度な運動を心がければ、予防や早期発見が可能です。特に家族歴のある方は、若いうちから生活習慣の改善を意識することが重要です。また妊娠を考えている方は、妊娠前から血糖値の管理を始めることで、母体と赤ちゃんの健康を守ることができます。糖尿病は決して特別な病気ではありません。正しい知識を持ち、適切な予防と管理を行うことで、健康的な生活を送ることができるのです。
女性特有の糖尿病の初期症状について
女性の場合、糖尿病の初期症状が更年期障害や月経前症候群と似ているため、見過ごされやすい傾向にあります。そのため、早期発見のためにも、女性特有の症状を正しく理解することが重要です。ここでは、女性が特に注意すべき「糖尿病の初期症状」について、詳しく解説していきます。
更年期症状との見分け方
糖尿病の初期症状は、更年期障害との区別が難しいことがあります。例えば、疲労感や不眠、イライラなどの精神症状は両者に共通しています。しかし、糖尿病特有のサインがいくつかあります。まず、のどの渇きと頻尿の組み合わせです。更年期でも頻尿は起こりますが、強い口渇を伴うことは少ないのが特徴です。また、手足のしびれも重要なサインです。更年期障害による一時的なしびれと異なり、糖尿病の場合は持続的で、特に夜間に悪化することが多いです。さらに、体重変化のパターンも異なります。更年期では緩やかな体重増加が一般的ですが、糖尿病では急激な体重減少が起こることがあります。
女性ホルモンの変化による症状の特徴
女性ホルモンの変動は、血糖値に大きな影響を与えます。月経周期に伴う症状の変化が特徴的です。例えば、月経前は血糖値が上昇しやすく、疲労感や食欲増加が強くなります。また、エストロゲンの減少は皮膚の乾燥を引き起こしますが、糖尿病があると症状がより顕著になります。特に、デリケートゾーンのかゆみや不快感が生じやすくなります。これは高血糖状態が酵母菌の増殖を促すためです。さらに、爪の変形や巻き爪になりやすい、足の裏が異常に熱くなるなども、女性に特徴的な初期症状です。
妊娠・出産による糖尿病リスク
妊娠中は、胎盤から分泌されるホルモンの影響で一時的にインスリンの効きが悪くなります。そのため、妊娠糖尿病を発症するリスクが高まります。初期症状としては、急激な体重増加、強い疲労感、頻尿などが現れます。また、つわりとの区別が難しい吐き気や食欲不振も注意が必要です。なお、妊娠糖尿病の場合、出産後に通常は血糖値は正常化しますが、将来的に2型糖尿病を発症するリスクが約7倍高くなると言われています。特に出産後、授乳期の急激な体重変化や強い疲労感は、糖尿病発症の警告サインかもしれません。
女性特有の糖尿病の初期症状は、ホルモンバランスの変化や生活環境の影響を受けやすく、他の症状と見分けることが難しい場合があります。しかし、症状の組み合わせや持続時間、発現パターンを注意深く観察することで、早期発見につながります。特に、のどの渇きと頻尿の組み合わせ、持続的なしびれ、皮膚症状の悪化などは重要なサインです。また、妊娠・出産期は糖尿病のリスクが高まる時期であり、定期的な検査と適切な生活管理が必要です。不安な症状がある場合は、医師に相談することをお勧めします。
見逃しやすい代表的な糖尿病の初期症状
糖尿病の初期症状は、日常生活でよくある症状と似ているため、見過ごされやすい特徴があります。特に、皮膚や爪の変化、神経症状などは他の疾患と混同されやすく、発見が遅れる原因となっています。ここでは、「見逃しやすい初期症状」について解説していきます。
皮膚の変化(かゆみ、乾燥)
糖尿病による皮膚の変化は、最も見落としやすい初期症状の一つです。高血糖状態が続くと、皮膚の血行が悪くなり、全身的な乾燥が起こります。特に、肘や膝の内側、首の後ろなどが黒ずんでくることがあります。また、皮膚の痒みも特徴的です。高血糖により皮膚の水分が奪われ、乾燥が進むことで痒みが生じます。この痒みは入浴後や就寝前に特に強くなり、掻きすぎによる傷跡が治りにくいのも特徴です。さらに、水虫などの皮膚感染症にもかかりやすくなるため、日頃から皮膚の状態を確認し、異常を感じたら早めに医療機関を受診するようにしてください。
爪のトラブル(変形、感染症)
爪の変化は、糖尿病の重要な初期サインとなります。高血糖状態が続くと、爪が脆くなり、割れやすくなります。特に足の爪は変形しやすく、巻き爪や肥厚爪になりやすい傾向があります。また、爪周囲の感染症も起こりやすくなります。これは血糖値が高いと、白血球の働きが低下し、免疫力が弱まるためです。なお、爪の変化は、単なる加齢現象と思われがちですが、複数の爪に同時に起こる変化や、急激な変形は注意が必要です。詳しくは「糖尿病初期症状による爪の変化|色や形の特徴や予防策を解説」をご覧ください。
神経症状(しびれ、痛み)
神経症状は、糖尿病の代表的な初期症状の一つです。高血糖により神経が障害されると、手足のしびれや痛みが現れます。特に、足先から始まり、徐々に上方に広がっていく感覚障害が特徴的です。初期は夜間に悪化することが多く、「靴下をはいているような」「ピリピリする」といった症状を訴える方が多いです。また、暑さや寒さを感じにくくなったり、足の位置感覚が鈍くなったりすることもあります。これらの症状は、疲労や加齢による症状と混同されやすいですが、持続的で左右対称性に現れることが特徴です。
その他の全身症状
糖尿病の初期には、様々な全身症状が現れます。疲れやすさや倦怠感は最も一般的ですが、これらは日常的なストレスや睡眠不足による症状と区別が難しいです。また、視界がぼやけたり、かすんだりする症状も見られます。これは水晶体が高血糖の影響を受けて一時的に腫れることが原因です。さらに、歯周病になりやすくなったり、傷の治りが遅くなったりすることもあります。これらの症状は、高血糖による血行障害や免疫力低下が原因です。なお、性機能の低下や、うつ状態なども見られることがあります。
糖尿病の初期症状は、日常生活で経験する様々な不調と似ているため、単なる疲れや加齢現象と思われがちです。しかし、これらの症状が持続的に現れたり、複数の症状が同時に出現したりする場合は、糖尿病を疑う必要があります。特に、皮膚の変化、爪のトラブル、神経症状は重要なサインとなります。早期発見・早期治療が合併症の予防につながるため、気になる症状がある場合は、できるだけ早く医師に相談することをお勧めします。
女性の糖尿病予防と対策
女性の糖尿病は、ホルモンバランスの変化や生活スタイルの影響を強く受けます。特に仕事と家庭の両立や、妊娠・出産、更年期など、ライフステージの変化に応じた適切な予防と対策が重要です。ここでは、女性の生活に寄り添った「実践的な予防法」と「対策」について解説していきます。
生活習慣の改善ポイント
女性の糖尿病予防には、規則正しい生活リズムの確立が不可欠です。特に睡眠時間の確保は重要で、成人女性は7-8時間の睡眠が推奨されます。質の良い睡眠は血糖値の安定に直接影響を与えるだけでなく、食欲のコントロールにも重要な役割を果たします。また、夜型生活を避け、朝食をしっかりとることで、一日の血糖値の変動を抑えることができます。家事や育児で忙しい女性は、自分の時間を確保することが難しいかもしれませんが、家族の協力を得ながら、少なくとも週に一度は自分のための時間を作ることをお勧めします。なお、定期的な健康診断の受診も重要です。年に一度は必ず血糖値のチェックを行ってください。
食事管理のコツ
女性の食事管理では、栄養バランスと食事のタイミングが重要です。一日三食を規則正しく取り、特に朝食は血糖値の安定に欠かせません。主食、主菜、副菜をバランスよく摂取し、食物繊維を意識的に取り入れることで、血糖値の急激な上昇を防ぐことができます。また、女性に不足しがちな鉄分やカルシウムも意識的に摂取してください。なお、間食については、完全な制限は逆効果です。適度な間食は血糖値の急激な変動を防ぐことができます。ただし、菓子類は糖質が多いため、ナッツ類や低糖質のおやつを選ぶことをお勧めします。
運動療法の実践方法
女性に適した運動療法は、無理なく継続できることが最も重要です。ウォーキングは最も取り組みやすい運動です。また、ヨガやピラティスなども女性に人気の運動で、筋力アップとストレス解消の両方に効果的です。なお、運動は一度に長時間行う必要はなく、10分程度の短い運動を一日に数回行うことでも十分な効果が得られます。また、家事の合間にストレッチを行ったり、階段を使ったりするなど、日常生活の中で運動を取り入れることも有効です。ただし、月経期間中は体調に合わせて運動強度を調整することが大切です。
ストレス管理の重要性
ストレスは血糖値を上昇させる大きな要因となります。特に女性は、仕事、家事、育児など多くの役割を担う中で、ストレスを感じやすい傾向にあります。そのため、ストレス管理は糖尿病予防や血糖コントロールにおいて非常に重要です。まずは、自分がどのような場面でストレスを感じやすいか、ストレス要因を把握することから始めてください。例えば、定期的にリラックスできる時間を確保したり、趣味に打ち込む時間を持つことは、効果的なストレス解消法になります。また、深呼吸やストレッチ、アロマテラピーなど、自宅で簡単にできるリラクゼーション法も取り入れてください。さらに、悩みを一人で抱え込まず、家族や友人に話して気持ちを楽にすることも大切です。必要に応じて、カウンセリングなど専門家のサポートを受けることも検討してください。
女性の糖尿病予防と対策は、日々の生活習慣の改善から始まります。規則正しい生活リズム、バランスの取れた食事、適度な運動、そして効果的なストレス管理が重要です。これらの取り組みは、一度に完璧に実行する必要はありません。できることから少しずつ始め、自分のペースで習慣化していくことが大切です。
糖尿病合併症を防ぐためのケア方法
糖尿病の合併症は、早期発見と適切なケアによって予防や進行を抑えることができます。特に足のケアや皮膚の管理は、重要な予防策となります。ここでは、日常生活で実践できる「具体的なケア方法」と「定期検査の重要性」について解説していきます。
フットケアの具体的な方法
フットケアは、糖尿病の合併症予防において欠かせない管理の一つです。毎日の足の観察と清潔保持を基本として取り組んでください。具体的には、入浴時に38度程度のぬるめのお湯で優しく洗い、特に指の間は丁寧に洗って、しっかり乾かすことが大切です。また、爪は深爪を避け、まっすぐに切ることで、巻き爪や爪周囲の炎症を予防してください。さらに、靴選びも重要です。足に合った大きさで、つま先に余裕があり、圧迫や摩擦が少ないものを選んでください。なお、足の皮膚が乾燥している場合は、保湿クリームを塗布して、乾燥やひび割れを防ぎますが、指の間には塗らないようにしてください。また、冬場は足元を温めすぎないよう注意が必要です。電気毛布や湯たんぽは低温やけどの危険があるため、長時間の使用は避け、温度にも十分注意してください。
スキンケアの重要性
糖尿病患者の皮膚は乾燥しやすく、感染症にかかりやすいため、全身的なスキンケアに取り組むことが大切です。入浴は皮膚を清潔に保つ良い機会ですが、熱いお湯や長時間の入浴は避け、ぬるめのお湯で10-15分程度を目安にしてください。また、洗浄料は刺激の少ない弱酸性のものを選び、ナイロンタオルやたわしの使用は避けて、柔らかいタオルや手で優しく洗うようにしてください。さらに入浴後は、肌が温かく柔らかいうちに、全身に保湿剤を塗布してください。特に、肘、膝、かかとなど乾燥しやすい部分は、丁寧に保湿を行うことが重要です。なお、日光対策も欠かせません。外出時は、日焼け止めを使用し、帽子や日傘を活用して直射日光を避けるようにしてください。
定期的な健康診断の活用
定期的な健康診断は、合併症を早期に発見するために欠かせません。一般的な血糖値検査に加えて、眼科検査、腎機能検査、心電図検査も定期的に受けるようにしてください。特に、眼科検査は年に1〜2回受診し、網膜症の早期発見に努めることが大切です。また、歯科検診も重要で、糖尿病患者は歯周病になりやすいため、半年に一度は受診し、口腔内の健康を保つようにしてください。さらに、血圧測定や脂質検査も欠かさず行い、心血管系の合併症予防に取り組んでください。これらの検査結果は記録し、経過を把握しておくことで、異常の早期発見につながります。継続的に健康状態を確認しながら、適切な管理を続けていくことが大切です。
早期発見のためのセルフチェック
日々のセルフチェックは、合併症を早期に発見するために重要な役割を担います。まず、朝晩に血糖値を測定し、習慣として続けてください。測定値は必ず記録し、変動の傾向を把握することで、異常に早く気付くことができます。また、体重測定も定期的に行い、急激な増減がないか確認してください。加えて、足の観察は毎日行い、傷や腫れ、変色などがないか丁寧にチェックしてください。さらに、視力の変化や手足のしびれ、疲れやすさなど、体のわずかな異変にも注意を払ってください。なお、新たな症状が現れたり、いつもと違う違和感を覚えたりした場合は、速やかに医療機関を受診するようにしてください。
糖尿病合併症の予防には、日常的なケアと定期的な検査の両方が重要です。フットケアやスキンケアは毎日の習慣として取り入れ、定期検査は必ず受診するようにしてください。
まとめ
女性の糖尿病は、ホルモンバランスの変動や生活環境の変化に大きく影響を受けるため、男性とは異なる特徴があります。特に、更年期障害との症状の類似性や、妊娠・出産による影響など、女性特有の注意が必要な点があります。初期症状として注意してほしいのは、皮膚の変化や爪のトラブル、神経症状です。具体的には、皮膚の乾燥やかゆみ、爪の変形や感染症のリスク増加、手足のしびれなどが代表的です。これらの症状は、日常的な不調と混同されやすいため、持続的に現れる場合や、複数の症状が同時に出現する場合は、糖尿病の可能性を考えてください。さらに、合併症を防ぐために、日々のケアも欠かせません。フットケアやスキンケアなどの日常的な取り組みに加え、定期的に健康診断を受け、自己管理の一環としてセルフチェックを続けることが大切です。これらは、一度に完璧に行う必要はありません。無理なくできることから少しずつ始め、自分のペースで続けてください。なお、当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、お気軽にご相談ください。
当日の順番予約はこちらから
2025.02.25
糖尿病初期症状による爪の変化|色や形の特徴や予防策を解説
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病が引き起こす爪の変化」について解説していきます。後半部分では「爪のケアと予防法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病によって爪に起こる変化とは
爪に現れる糖尿病初期症状の主な症状
なぜ糖尿病で爪に異常が起こるのか?
早期発見のためのチェックポイント
爪のケアと予防法
糖尿病治療のための大切なポイント
まとめ
糖尿病によって爪に起こる変化とは
糖尿病は全身の血管や神経に影響を及ぼす疾患であり、爪にも様々な変化をもたらします。これらの爪の変化は、糖尿病の重要な早期発見のサインとなることがあります。まずは、糖尿病による「爪の変化」について解説していきます。
糖尿病が引き起こす爪の変化の概要説明
糖尿病患者の爪には、いくつかの特徴的な変化が観察されます。最も一般的なのは爪の肥厚で、爪が通常よりも厚く、硬くなる現象です。また、爪の色調変化も見られ、黄色や茶色がかった色調を呈することがあります。さらに、爪の成長速度も変化し、通常よりも遅くなることが多いです。なお、爪の表面が凸凹になったり、縦線が目立つようになったりすることもあります。これらの変化は、必ずしもすべての患者に現れるわけではありませんが、糖尿病による血液循環の悪化や神経障害の影響を反映している可能性があります。
なぜ爪の変化が重要なサインとなるのか
爪の変化は糖尿病の早期発見や病状の進行を示す重要な指標となります。特に、爪の変化は目で見て確認できる症状であり、患者自身が気づきやすいという特徴があります。また、爪の状態は足の健康状態を反映することが多く、糖尿病性足病変の予防という観点からも重要です。なお、爪の変化に気づくことで、早期に適切な治療介入を行うことができ、重症化を防ぐことができます。さらに、定期的な爪の観察は、糖尿病の血糖コントロールの状態を推測する手がかりにもなります。
爪の変化が現れるメカニズム(血流・神経への影響)
糖尿病による爪の変化は、主に血流障害と神経障害という二つの要因によって引き起こされます。高血糖状態が続くと、末梢血管が徐々に障害され、爪床への血流が低下します。これにより、爪の成長に必要な栄養供給が不足し、成長速度の低下や爪質の変化が生じます。同時に、末梢神経障害により、足趾の感覚が鈍くなることで、無意識のうちに爪を傷つけたり、不適切な爪切りを行ったりすることも、爪の変形の原因となります。
糖尿病による爪の変化は、単なる美容上の問題ではなく、重要な健康上のサインです。日々の観察を通じて異常を早期に発見し、必要に応じて医療機関を受診することが推奨されます。
爪に現れる糖尿病初期症状の主な症状
糖尿病の初期段階では、全身にさまざまな変化が現れますが、特に爪の色調変化は重要な早期サインとなります。これらの変化を適切に観察し理解することは、糖尿病の早期発見につながる可能性があります。ここでは、「爪に現れる色や形状の変化」について詳しく解説していきます。
爪の色の変化
<白濁化の症状と特徴>
糖尿病による爪の白濁化は、比較的早期から観察される症状の一つです。爪全体が均一に白く濁ったように見えたり、部分的に白い斑点として現れたりすることがあります。この白濁化は、爪床への栄養供給の低下や、爪母細胞の機能異常によって引き起こされます。特に爪の先端から白濁が始まり、徐々に根元に向かって広がっていくパターンがよく見られます。この変化は、血糖値の上昇による微小血管障害を反映している可能性があります。
<黒い斑点の出現とその意味>
爪に現れる黒い斑点は、特に注意が必要な症状です。これは、爪床下の微小出血や血管の損傷を示している可能性があります。糖尿病では、血管が脆弱化しやすく、わずかな圧力や刺激でも出血を起こしやすい状態となります。黒い斑点は、点状や線状など様々な形で現れることがあり、その大きさや形状は様々です。これらの斑点が突然出現したり、徐々に大きくなったりする場合は、医療機関での評価が必要です。
<その他の色の変化(黄色・紫色など)>
糖尿病による爪の色の変化は、黄色や紫色など、さまざまな色調として現れることがあります。黄色化は、爪の肥厚や真菌感染症を伴うことが多く、糖尿病による免疫機能の低下を示唆する可能性があります。また、紫色の変化は、末梢循環障害が進行している可能性を示唆します。これらの色調変化は、単独で現れることもあれば、複数の色調変化が同時に観察されることもあります。
爪の形状の変化
<爪の肥厚(厚くなる)現象>
糖尿病による爪の肥厚は、最も一般的に見られる形状変化の一つです。この現象では、爪が通常の厚さの2倍から3倍程度まで肥厚することがあります。肥厚は主に血流障害と代謝異常によって引き起こされ、爪床への栄養供給の変化が爪の成長パターンに影響を与えます。また、肥厚した爪は硬く、柔軟性が低下するため、通常の爪切りが困難になることがあります。さらに、肥厚は均一ではなく、爪の一部分だけが特に厚くなることもあります。これらの変化は、特に足の爪で顕著に現れ、歩行時の不快感や痛みの原因となることがあります。
<巻き爪の発生メカニズム>
糖尿病患者は、巻き爪が発生するリスクが高まります。巻き爪は、爪の両端が下向きに湾曲し、時には爪床に食い込むような状態となります。この状態は、末梢循環障害による爪の成長異常と、神経障害による不適切な圧力分布が組み合わさって発生します。特に、糖尿病性神経障害により足の感覚が鈍くなると、無意識のうちに不適切な力がかかり、巻き爪の形成が促進されます。また、靴選びの問題や不適切な爪切りも、巻き爪の発生要因となります。
<爪の変形パターン>
糖尿病による爪の変形は、様々なパターンで現れます。最も一般的なのは縦方向の隆起や溝で、爪の表面に縦線が目立つようになります。また、爪の表面が波打つように不規則になったり、爪の一部が剥離したりすることもあります。さらに、爪の成長方向が変化し、斜めや横向きに成長することもあります。これらの変形は、爪母細胞の機能異常や血流障害、さらには繰り返される微細な外傷などが複合的に関与して発生します。なお、変形した爪は、靴との摩擦や圧迫により、さらなる問題を引き起こす可能性があります。
その他の爪の変化
<爪の成長速度の変化>
糖尿病患者は、爪の成長速度が変化することがよく観察されます。通常、健康な爪は約1日に0.1ミリメートルのペースで成長しますが、糖尿病では、この成長速度が著しく低下することがあります。これは主に、末梢循環障害による爪床への血流低下が原因です。血流が低下すると、爪の成長に必要な栄養や酸素の供給が不足し、爪の成長が遅くなります。また、爪の成長が不均一になることもあり、爪の一部分だけが遅く成長したり、成長方向が不規則になったりすることがあります。
<脆くなる症状>
糖尿病による代謝異常は、爪の質にも影響を与え、爪が脆くなる症状を引き起こすことがあります。脆くなった爪は、わずかな衝撃や圧力でも割れたり、裂けたりしやすくなります。これは、爪を構成するケラチンタンパク質の形成異常や、爪床での栄養不足が原因とされています。特に、爪の先端部分が層状に剥離したり、縦方向に割れたりする現象がよく見られます。また、爪が柔軟性を失い、曲げたり圧力をかけたりした際に、簡単に破損してしまうことがあります。
<爪床からの剥離>
爪床からの剥離は、糖尿病患者において特に注意が必要な症状です。この状態では、爪が爪床から浮き上がり、隙間ができてしまいます。剥離は通常、爪の先端から始まり、徐々に根元に向かって進行していきます。この症状は、血流障害による爪床の栄養不足や、感染症などの合併症によって引き起こされることがあります。なお、爪床からの剥離は、細菌や真菌が繁殖しやすい環境を作り出すため、二次感染のリスクが高まります。特に、免疫機能が低下している糖尿病患者では、この問題が重要となります。
糖尿病による爪の変化は、成長速度の低下、脆弱化、爪床からの剥離など、多岐にわたります。これらの変化は、単なる美容上の問題ではなく、重要な健康指標となります。特に、これらの症状が急激に進行したり、感染症の兆候が見られたりする場合は、早急な医療機関の受診が必要です。
なぜ糖尿病で爪に異常が起こるのか?
糖尿病による爪の異常は、単なる偶然ではありません。高血糖状態が続くことで、全身の血管や神経に様々な影響が及び、それが爪の健康状態に大きく影響を与えます。ここでは、糖尿病が「爪に異常をもたらすメカニズム」について詳しく解説していきます。
血糖値と爪の健康状態の関係
持続的な高血糖状態は、爪の形成に直接的な影響を与えます。例えば、血液中のブドウ糖が過剰な状態が続くと、タンパク質の糖化が進み、爪を構成するケラチンタンパク質の質に変化が生じます。また、高血糖状態は細胞のエネルギー代謝にも影響を与え、爪母細胞の機能低下を引き起こします。これにより、爪の成長速度が低下したり、爪質が変化したりします。さらに、糖化によって爪の構造タンパク質が変性することで、爪が脆くなったり、変形しやすくなったりする原因となります。
神経障害による影響
糖尿病性神経障害は、爪のトラブルを引き起こす重要な要因となります。具体的には、末梢神経が障害されると、足や爪周辺の感覚が鈍くなり、痛みや圧迫感を適切に感じ取ることができなくなります。その結果、無意識のうちに爪に過度な圧力をかけたり、不適切な靴選びをしたりすることで、爪の変形や損傷が起こりやすくなります。また、神経障害により足の筋肉のバランスが崩れ、歩行時の圧力分布が変化することで、爪への負担が増加することもあります。
血流障害による症状
糖尿病による血管障害は、爪の健康に深刻な影響を及ぼします。高血糖状態が続くと、末梢血管が徐々に損傷し、爪床への血流が低下します。その結果、爪の成長に必要な酸素や栄養素の供給が不足し、爪の成長異常や変形が生じやすくなります。特に、爪床の微小血管が障害されると、爪の色調異常や爪床からの剥離などの症状が現れやすくなります。さらに、血流障害は創傷治癒を遅延させ、爪周囲の小さな傷が重症化するリスクを高めるため、細心の注意が必要です。
感染症リスクの上昇
糖尿病患者は、免疫機能の低下により、爪の感染症リスクが著しく上昇します。高血糖状態が続くと、白血球の機能が低下し、病原体への抵抗力が弱まります。さらに、血流障害と神経障害が重なることで、小さな傷や感染の早期発見が遅れやすくなります。特に、爪周囲の細菌感染や爪真菌症のリスクが高まり、これらの感染症は通常よりも重症化しやすい傾向にあります。また、爪床からの剥離や爪の変形は、病原体が繁殖しやすい環境を作り出す要因となるため、適切なケアが不可欠です。
糖尿病による爪の異常は、高血糖がもたらす複数の病態が複雑に絡み合って発生します。血糖値の上昇、神経障害、血流障害、免疫機能の低下など、それぞれの要因が爪の健康に影響を与え、様々な症状を引き起こします。これらの問題を予防するためには、適切な血糖コントロールの維持が最も重要です。また、定期的な足のケアと観察、早期の医療介入も重要な予防策となります。
早期発見のためのチェックポイント
糖尿病による爪の変化を早期に発見することは、合併症の予防において非常に重要です。ここでは、ご自身で行える観察方法と、特に注意が必要な症状について詳しく解説していきます。
定期的な爪の観察方法
爪の観察は、十分な明るさのある場所で、できれば拡大鏡を使用して行うことをお勧めします。観察する際は、爪全体の色調、形状、厚さなどを注意深く確認します。特に、足の爪は自分で見にくい場合があるため、鏡を使用したり、家族に協力してもらったりすることも有効です。また、爪の観察は清潔な状態で行うことが重要です。さらに、爪の周囲の皮膚の状態も含めて観察し、変化が見られた場合はメモや写真で記録を残すことをお勧めします。
要注意の症状一覧
日常的な観察で特に注意が必要な症状は以下の通りです。
<色の変化に関する症状>
・爪全体が白く濁る
・黒い斑点や線が出現
・黄色や茶色に変色
・爪床の色が通常より白っぽい
<形状の変化に関する症状>
・爪が著しく厚くなる
・爪が湾曲する(巻き爪)
・表面に縦筋や横筋が目立つ
・爪が割れやすくなる
<その他の重要な症状>
・爪床からの剥離
・爪周囲の発赤や腫れ
・爪の成長速度の著しい変化
・爪の周りの皮膚の異常
自己チェックの頻度と項目
自己チェックは以下の頻度と項目で実施することをお勧めします。
<チェックの基本頻度>
・毎日:入浴時の簡単な観察
・週1回:詳細なチェック
・月1回:写真撮影による記録
<チェック項目と手順>
・爪の色調の確認
・爪の厚さの変化
・爪の形状の観察
・爪床との密着度
・爪周囲の皮膚の状態
・痛みや違和感の有無
爪の定期的な観察は、糖尿病の合併症予防において重要な役割を果たします。異常を早期に発見することで、重症化を防ぎ、適切な治療を開始することができます。特に、急激な変化や複数の症状が同時に現れた場合は、すぐに医療機関を受診することが推奨されます。また、自己チェックの習慣化とともに、適切な爪のケアや血糖値の管理を継続することが、爪の健康維持には不可欠です。異常に気づいた際は、医師に相談し、専門的なアドバイスを受けることをお勧めします。
爪のケアと予防法
糖尿病患者にとって、適切な爪のケアは合併症予防の重要な要素です。正しいケア方法を知り、実践することで、多くのトラブルを未然に防ぐことができます。ここでは、日常的に実践できる「爪のケア」と「予防法」について解説します。
適切な爪の切り方
爪切りは入浴後など、爪が柔らかくなっている時に行うのが最適です。爪切りの形状は、まっすぐに切ることが重要で、カーブを付けて切ることは避けてください。また、爪の両端を深く切り込むことも禁物です。これは巻き爪や陥入爪の原因となります。さらに、爪切りの刃は清潔なものを使用し、適度な長さを保つことが大切です。目安としては、指の先から1-2ミリメートル程度の長さを残すようにしてください。なお、切った後の爪の表面は、爪やすりで丁寧に整えることで、引っかかりや割れを防ぐことができます。
日常的なフットケアの重要性
フットケアは、爪の健康を維持するために欠かせない重要な要素です。足全体の清潔を保ち、適切なケアを行うことで、爪のトラブルを予防できます。したがって、毎日の足洗いは丁寧に行い、特に指の間を念入りに洗ってください。また、洗浄後は、しっかりと水分を拭き取り、保湿クリームを塗布して皮膚の乾燥を防いでください。さらに、足の観察も欠かせません。傷や腫れ、変色などの異常がないかを毎日確認し、早期発見・早期対応を心がけてください。
靴選びのポイント
靴は足の形に合ったものを選び、特に爪が当たる部分に余裕があることが重要です。靴先が狭すぎたり、圧迫が強すぎたりする靴は、爪の変形や損傷の原因となります。また、靴の素材は通気性の良いものを選び、長時間の着用では適度な休憩を取ることをお勧めします。なお、靴下も同様に、締め付けが強すぎないものを選び、毎日清潔なものに交換することが大切です。
清潔を保つための方法
爪とその周囲の清潔を保つことは、感染症予防の基本となります。そのため、入浴時には爪の周りを専用のブラシで優しく洗い、汚れを落としてください。ただし、強くこすりすぎると傷つける可能性があるため、注意が必要です。また、爪の間の清掃も重要ですので、柔らかい布や綿棒を使用して丁寧に行ってください。なお、足を拭く際は、タオルを指の間までしっかりと入れて水分を拭き取ってください。さらに、清潔な靴下の着用と定期的な靴の手入れを習慣づけ、足元の清潔を維持してください。
糖尿病患者の爪のケアは、日常的な注意と適切な管理が重要です。正しい爪切り、定期的なフットケア、適切な靴の選択、そして清潔の維持、これらすべてが爪の健康を守るための重要な要素となります。
糖尿病治療のための大切なポイント
糖尿病は早期発見と適切な治療、そして継続的なケアが重要な生活習慣病です。ここでは、生活の質を維持しながら、「合併症を予防するための重要なポイント」についてお伝えします。
血糖値コントロールや早期治療の重要性
糖尿病の治療において、血糖値のコントロールは最も重要な要素です。高血糖状態が継続すると、全身の血管が徐々に損傷を受け、様々な合併症を引き起こす可能性が高まります。特に注意が必要なのは、網膜症による視力低下、腎症による腎機能障害、神経障害による手足のしびれなどです。これらの合併症は一度発症すると治療が困難となるため、早期発見と適切な治療介入が非常に重要となります。なお、血糖値の管理目標は患者の年齢や生活環境、合併症の有無などによって個別に設定されますが、一般的にHbA1c値を7.0%未満に保つことが推奨されています。定期的な血液検査を通じて、自身の血糖値の変動を把握し、必要に応じて治療内容の調整を行うことが大切です。
継続的な経過観察の必要性
糖尿病の治療は長期的な視点で進めていく必要があります。定期的な通院と検査により、血糖値の推移だけでなく、合併症の早期発見も可能となります。特に重要なのは、3ヶ月ごとのHbA1c検査、年1回の網膜検査、尿検査、神経伝導検査などです。これらの検査結果を基に、治療方針の見直しや生活習慣の改善アドバイスを行います。また、食事療法や運動療法の効果を評価し、必要に応じて投薬内容の調整も行います。継続的な経過観察により、治療の効果を最大限に引き出し、合併症の予防や進行抑制を図ることができます。
生活習慣の改善ポイント
糖尿病治療の基本は、適切な食事管理と運動習慣の確立です。食事に関しては、総カロリーの制限だけでなく、栄養バランスにも注意を払う必要があります。特に炭水化物の摂取量と食事の時間帯を整えることが重要です。運動については、ウォーキングなどの有酸素運動を中心に、週3〜4回、1回30分程度を継続的に実施してください。また、十分な睡眠時間の確保とストレス管理も血糖値の安定に欠かせません。これらの生活習慣の改善を薬物療法と組み合わせることで、より効果的な治療成果が期待できます。
糖尿病治療の成功には、医療機関による適切な治療と患者自身による自己管理の両方が不可欠です。血糖値の定期的なモニタリング、合併症の早期発見のための検査、そして生活習慣の改善を継続的に行うことで、良好な血糖コントロールを維持することができます。
まとめ
糖尿病が引き起こす爪の変化は、患者の生活の質に大きく影響する可能性があります。特に注意が必要なのは、爪の肥厚化、変形、脆弱化などの症状です。これらは神経障害や血行障害が原因で発生します。また、高血糖状態が続くことで、爪周囲の感染症にもかかりやすくなりますので、ご注意ください。爪の症状が現れた場合は、すぐに医師に相談することが重要です。特に足の爪の異常は、重症化すると足病変につながる可能性があるため、早期発見と適切な治療が不可欠です。さらに、爪のケアと同時に血糖値の適切なコントロールも重要です。良好な血糖コントロールを維持することで、爪の変化や症状の進行を抑制できます。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、お気軽にご相談ください。
当日の順番予約はこちらから
2025.02.25
【専門医監修】空腹時の眠気と糖尿病の関係について
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病による空腹時の眠気」について解説していきます。後半部分では、「空腹時の眠気に対する対策」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
空腹と眠気の関係:糖尿病との接点について
糖尿病による空腹時の眠気の特徴とは?
空腹時の眠気と糖尿病治療
空腹時の眠気に対する対策と予防
糖尿病による眠気と他の病気との違い、糖尿病検査について
空腹時の眠気が引き起こす合併症リスク
空腹時の眠気と糖尿病への対処法
空腹と眠気の関係:糖尿病との接点について
まずは「糖尿病と空腹時の眠気の関連性」について詳しく解説します。
<空腹時の眠気が糖尿病のサインである可能性>
空腹時の眠気は、糖尿病の初期サインである可能性があります。特に、体内のインスリン抵抗性や血糖値の不安定さが、疲労感や集中力の低下を引き起こすことがあります。なお、空腹時だけでなく、食後すぐに強い眠気を感じる場合も血糖代謝に異常があることが考えられます。このような症状が現れた場合は注意が必要です。詳しくは「糖尿病と眠気の関係を徹底解説|食後や朝のひどい眠気の解消方法も」をご覧ください。
<血糖値の急激な変動が眠気に与える影響>
食事後に血糖値が急上昇すると、インスリンが大量に分泌され、その反動で急激な血糖値低下が起こります。この血糖値の変動は、脳へのエネルギー供給を不安定にし、強い眠気や倦怠感を引き起こすことがあります。特に、炭水化物を過剰に摂取すると、血糖値の急激な変動を引き起こしやすくなるため注意が必要です。
<低血糖による眠気のメカニズム>
低血糖状態は、脳のエネルギー供給を直接阻害します。具体的には、インスリンの過剰分泌によって血糖値が急降下すると、グルコースが脳細胞に十分に供給されなくなり、神経系の機能が低下します。また、HbA1c値が高い場合、慢性的な血糖コントロールの不良が原因で日中の眠気を感じやすいことが研究で示されています。したがって、HbA1c値が高い方は特に注意が必要です。なお、糖尿病患者さんが服用する血糖降下薬も、時に低血糖を引き起こし、同様の症状を生じさせる可能性があるため注意が求められます。
空腹時の眠気は単なる疲労ではなく、糖尿病の重要なサインである可能性があります。血糖値の変動と眠気の関係を理解し、早期に医療専門家に相談することが重要です。また、定期的な健康診断や生活習慣の改善が、糖尿病予防と管理において大切な役割を果たします。
糖尿病による空腹時の眠気の特徴とは?
糖尿病と空腹時の眠気には密接な関連があります。ここでは「具体的な特徴と対策」について詳しく説明します。
<低血糖による眠気と他の症状(めまい、脱力感など)>
低血糖状態は、眠気だけでなく、めまいや脱力感などの複数の身体症状を引き起こします。これらの症状は血糖値が急激に低下することによって生じ、脳へのエネルギー供給が不足します。その結果、自律神経にも影響を与え、患者さんは虚脱感や不安定さを感じることがあります。また、思考力や運動能力が一時的に低下することもあります。
<空腹時の眠気と食事のタイミング>
糖尿病患者さんにとって、食事のタイミングは眠気と深く関連しています。不規則な食生活は血糖値の乱れを引き起こし、その結果、強い眠気を誘発します。特に、朝食を抜いたり食事時間が不規則な場合、身体は血糖値を安定させるために過度なエネルギー代謝を行い、その結果として強い眠気が現れることがあります。
<糖尿病治療薬と眠気の関係>
糖尿病治療薬の中には、眠気を引き起こす可能性があるものもあります。インスリン製剤や一部の経口糖尿病薬は、血糖値のコントロールと同時に身体のエネルギー代謝に影響を与え、疲労感や眠気を引き起こすことがあります。特にインスリン分泌促進薬は血糖値の急激な変動を引き起こし、その結果、日中の眠気を増強することがあります。適切な食事管理、服薬指導、定期的な健康チェックは、これらの症状を軽減するために重要です。したがって、早期に医師に相談し、包括的な治療アプローチを検討することが大切です。
空腹時の眠気と糖尿病治療
糖尿病治療において、空腹時の眠気は重要な健康指標となります。以下に「眠気への対策」と「治療方針」を解説します。
<血糖値コントロールの重要性と眠気の軽減>
適切な血糖値管理は、空腹時の眠気を軽減するための最も重要な戦略です。持続的に血糖値を安定させることで、エネルギー代謝が最適化され、不要な疲労や眠気を防ぐことができます。そのため、医療専門家と協力し、患者さん一人ひとりに適した血糖値目標を設定することが必要です。また、定期的な血糖モニタリング、食事療法、適度な運動は、血糖値の変動を最小限に抑え、眠気を軽減する効果的な方法です。
<インスリン治療と低血糖リスクの管理>
インスリン治療は血糖値のコントロールに重要な役割を果たしますが、低血糖のリスクも伴います。そのため、インスリン治療では適切な投与量とタイミングを医師とともに慎重に計画し、低血糖による眠気を予防することが重要です。さらに、携帯用のグルコース補給剤の準備、定期的な血糖値チェック、服薬スケジュールの厳密な管理が、低血糖リスクを軽減し、空腹時の眠気を抑制するための鍵となります。
<生活習慣の改善による眠気の予防>
規則正しい生活習慣は、空腹時の眠気を防ぐために欠かせません。バランスの取れた食事、定期的な運動、そして十分な睡眠を心がけることで、血糖値の安定が図られて代謝機能が向上します。さらに、ストレス管理や質の高い睡眠は糖尿病患者さんの全般的な健康状態を改善し、眠気の軽減にも寄与します。具体的には、食事ではタンパク質や複合炭水化物を含むバランスの良い内容を心がけ、運動は週に150分程度の中程度の有酸素運動を目標にしてください。
空腹時の眠気は、糖尿病治療における重要な指標です。患者さん一人ひとりの状況に応じた治療戦略を立て、継続的なモニタリングと調整を行うことで、眠気の軽減と生活の質の向上が期待できます。
空腹時の眠気に対する対策と予防
空腹時の眠気を改善するためには、糖尿病患者さんにとって実践的で持続可能な戦略が必要です。以下に「具体的な対策」を紹介します。
<適切な食事間隔と量の調整>
血糖値を安定させるためには、規則正しい食事と適切な量の管理が重要です。1日3回のバランスの取れた食事を心がけるとともに、極端な空腹や過食を避けることが求められます。また、少量で頻繁な食事スタイルを採用することで、急激な血糖値の変動を防ぎ、持続的なエネルギー供給が可能になります。特に、タンパク質、健康的な脂質、複合炭水化物を組み合わせることで、血糖値の安定と眠気の軽減に寄与します。
<低血糖を予防するための間食の工夫>
適切な間食の取り入れは、低血糖による眠気を防ぐ効果的な方法です。食事の間に、タンパク質や複合炭水化物を含む軽い間食を摂取することで、血糖値の急激な低下を防げます。なお、ナッツ、ヨーグルト、果物、全粒粉のクラッカーなどは、安定したエネルギー供給を実現し、眠気の予防に適した食品です。
<運動と睡眠の質が眠気に与える影響>
適度な有酸素運動は、インスリン感受性を高めて代謝機能を改善します。一方、質の高い睡眠はエネルギー代謝と血糖値の調整に不可欠です。なお、運動は1日30分程度を目安に行い、睡眠時間は7〜8時間を確保することで、生活リズムを整えながら眠気対策を強化できます。
空腹時の眠気は、適切な食事管理、間食の工夫、運動習慣の確立、そして質の高い睡眠によって効果的に予防することができます。個別の状況に応じたアプローチを取り入れ、医療機関と連携することで、糖尿病患者さんの生活の質を向上させることが可能です。
糖尿病による眠気と他の病気との違い、糖尿病検査について
次は「糖尿病特有の眠気と他の疾患との差異」について解説します。
<空腹時血糖値検査と眠気の症状>
空腹時血糖値検査は、糖尿病診断の基本的な方法です。血糖値の正常範囲は100mg/dL未満で、100〜125mg/dLの場合は境界型、126mg/dL以上で糖尿病と診断されます。この検査は、血糖値の異常が眠気とどのように関連しているかを評価する重要な指標です。なお、糖尿病による眠気は、血糖値の急激な変動や代謝異常が原因で生じ、単なる疲労感とは異なる特徴的な症状を示します。このような眠気は、朝食を抜いた後や食後の急激な血糖値の低下時に特に顕著になることがあります。
<睡眠時無呼吸症候群など他の疾患との鑑別>
糖尿病による眠気は、睡眠時無呼吸症候群(SAS)による眠気と症状が似ている場合があります。どちらも日中の過度な眠気を引き起こしますが、その原因は異なります。SASは、睡眠中に呼吸が一時的に停止したり弱くなったりすることで酸素が不足し、疲労感や眠気を引き起こします。一方、糖尿病の眠気は血糖値の急激な変動やエネルギー代謝の異常が主要な原因です。これらを区別するには、血糖値検査やポリソムノグラフィー(睡眠検査)など、詳細な医学的検査が必要です。
糖尿病による眠気の診断には、血糖値の測定を含む包括的な医学的評価が不可欠です。また、似た症状を持つ疾患が存在するため、専門医による正確な検査と診断が重要です。早期発見と適切な治療を受けることで、眠気やその他の症状を改善し、生活の質を向上させることができます。
空腹時の眠気が引き起こす合併症リスク
空腹時の眠気は、糖尿病患者さんにとって重大な健康リスクを示す警告信号です。以下では「具体的なリスク」について解説します。
<慢性的な低血糖が及ぼす長期的な健康影響>
血糖値の不安定な変動は、神経細胞の機能を低下させ、認知機能や記憶力の低下を徐々に引き起こします。また、血管内皮の障害を通じて心血管系のリスクが高まります。これらの影響は一時的なものではなく、長期的に深刻な健康問題を招く可能性があるため、早期の対応が重要です。
<眠気による日中の活動量低下と糖尿病の進行>
眠気が原因で日中の活動量が低下すると、運動不足が進み、インスリン感受性がさらに低下します。その結果、代謝機能が悪化し、肥満や筋肉量の減少を引き起こします。このような悪循環は糖尿病の進行を促進し、治療をより困難にします。
<眠気と他の糖尿病症状との関連性>
慢性的な疲労感は、免疫機能を低下させるだけでなく、うつ症状や神経障害のリスクも高めます。さらに、血糖値の不安定さは網膜症、腎症、末梢神経障害といった深刻な合併症に直結しています。眠気はこれらの症状と密接に関連しており、身体からの重要な警告信号と捉えるべきです。
空腹時の眠気を軽視せず、早期の医学的介入と包括的な治療アプローチを行うことが、合併症リスクを軽減し、健康を守るための鍵となります。
まとめ:空腹時の眠気と糖尿病への対処法
空腹時に眠気を感じることは、血糖値の急激な低下が関係している場合があり、糖尿病の重要な健康サインとなり得ます。この症状は、血糖値の不安定な変動が原因となることが多く、認知機能や代謝、神経系に長期的かつ深刻な影響を及ぼす可能性があります。そのため、医師との継続的な連携と個人による自己管理が極めて重要です。具体的な対策としては、タンパク質と複合炭水化物をバランスよく組み合わせた食事を心がけることが有効です。これに加え、適切な間食を取り入れることでエネルギーの安定供給を図り、血糖値の急激な変動を防ぐことができます。また、1日30分程度の中程度の運動を習慣化し、7〜8時間の質の高い睡眠を確保することは、血糖値を安定させ、生活の質を向上させる重要なポイントです。さらに、定期的な血糖値のモニタリングを行い、早期発見と積極的な治療を行うことが、合併症のリスクを軽減する最も効果的な方法です。空腹時の眠気を軽視せず、日々の生活習慣を見直し、医療専門家と密接に連携することで、糖尿病の進行を防ぎ、健康を維持するための基盤を作り上げることができます。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.25
糖尿病による足のしびれの原因と治療法について
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病による足のしびれの原因と治療法」について解説していきます。後半部分では、「日常生活での対策と予防方法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病と足のしびれの関係
血糖値コントロールと神経障害の進行
足のしびれの症状と部位
神経障害の診断と検査
糖尿病性神経障害の治療法
日常生活での対策と予防方法
糖尿病による足のしびれへの対処法
糖尿病と足のしびれの関係
糖尿病患者さんの多くが悩まされる足のしびれは、血糖値の変動や合併症と密接な関係があります。ここでは「糖尿病と足のしびれの関係」について解説します。
<糖尿病と足のしびれの関係>
糖尿病は高血糖により末梢神経に深刻な影響を与える疾患です。長期間の血糖コントロール不良は、神経障害を引き起こし、足にしびれや痛みを生じさせます。特に、血管や神経の障害は足の感覚に大きな変化をもたらし、患者さんの生活の質を著しく低下させる可能性があります。このため、早期発見と適切な管理が非常に重要となります。
<糖尿病性神経障害の特徴と発症メカニズム>
糖尿病の合併症の中でも、「糖尿病性神経障害」「糖尿病網膜症」「糖尿病腎症」は、3大合併症とされています。この中で「糖尿病性神経障害」は、最も頻度が高く、最も早期に発症する合併症であり、手足の先に痛みを伴うことがあります。糖尿病性神経障害は、高血糖による代謝異常が神経細胞に悪影響を及ぼすことで発症します。具体的には、血糖値が高い状態が続くと神経細胞の代謝が障害され、神経伝達物質の機能が低下し、神経構造が変性します。この結果、末梢神経の感覚機能や運動機能が損なわれ、足のしびれや痛み、感覚の鈍麻などの症状が現れるのです。
<高血糖が末梢神経に与える影響>
高血糖は、神経細胞に酸化ストレスを引き起こし、ミトコンドリアの機能障害を招きます。また、血管内皮細胞が障害されることで、神経への血流が減少します。これらの要因が複合的に作用し、神経細胞は十分な栄養を受け取れなくなり、徐々に変性と機能低下が進行します。その結果、末梢神経の感覚機能が著しく低下し、足のしびれや痛みが生じるのです。
<しびれの初期症状と進行パターン>
足のしびれは通常、足先や指先から始まり、徐々に足全体に広がります。初期症状としては、軽い痛みやチクチクした感覚、夜間に特に感じられる痛みなどが特徴的です。進行すると、温度感覚や痛覚が鈍くなり、最終的には感覚を完全に失う場合もあります。そのため、定期的な血糖値管理と神経機能のチェックが非常に重要です。
糖尿病性神経障害による足のしびれは、早期発見と適切な血糖管理によって進行を抑制できます。そのため、定期的に医療機関で検査を受け、血糖コントロールを行うこと、さらに生活習慣を改善することが重要です。症状に気づいた場合は、早急に専門医に相談し、適切な治療を受けることが推奨されます。
血糖値コントロールと神経障害の進行
適切な血糖管理は、糖尿病性神経障害の進行を遅らせる最も効果的な方法です。以下では、「血糖管理の重要性」について解説します。
<血糖管理の重要性と神経障害への影響>
高血糖状態が長期間続くと、神経細胞に代謝障害が生じ、修復が困難になります。そのため、高血糖を放置せず、適切に血糖管理を行うことが重要です。血糖値を安定させることで、神経細胞への酸化ストレスを軽減し、神経機能の保護と回復が期待できます。また、継続的な血糖管理は神経障害の悪化を防ぐ最も有効な戦略です。
<HbA1cと神経障害の関連性>
HbA1cは過去3か月の平均血糖値を反映する指標で、神経障害のリスクと密接に関連しています。HbA1cが高いほど、神経障害の進行リスクが高まります。医学研究によると、HbA1cを7.0%未満に管理することで、神経障害の発症や進行を有意に抑制できることが示されています。なお、定期的な検査と適切な治療により、神経障害のリスクを低減できます。
<血糖コントロール改善による症状軽減の可能性>
血糖コントロールの改善は、神経障害の症状を軽減する可能性があります。具体的には、適切な血糖管理により、神経細胞の代謝機能が改善され、しびれや痛みなどの症状が緩和されることがあります。また、インスリン感受性の向上や生活習慣の改善が、神経機能の回復を促進する可能性があります。
血糖値コントロールは、糖尿病性神経障害の進行を抑制する最も重要な方法です。定期的な医療チェック、適切な治療、生活習慣の改善を組み合わせた包括的なアプローチが、神経障害の管理と症状軽減に不可欠です。個々の患者さんに合わせた適切な対策を講じることが、神経障害のリスクを最小限に抑える鍵となります。
足のしびれの症状と部位
ここでは、「足のしびれの症状・部位」について解説します。
<しびれが現れやすい足の部位とその特徴>
糖尿病性神経障害によるしびれは、通常、足先から始まり、足指や足裏に最も顕著に現れます。進行すると、しびれは足全体に広がり、くるぶしや下腿部にも及ぶことがあります。なお、末梢神経の障害が進むにつれ、感覚の喪失や異常が広範囲に及び、患者さんは次第に足の感覚変化を自覚するようになります。
<痛みやジンジンする感覚など関連する症状>
足のしびれに伴い、ピリピリとした痛み、チクチクする感覚、灼熱感などが生じます。特に夜間に症状が悪化することが多く、患者さんは睡眠を妨げられることがあります。また、温度感覚の低下により、熱傷や怪我のリスクが高まるため注意が必要です。
<左右対称に現れる症状の意味>
糖尿病性神経障害による足のしびれは、通常、左右対称に現れます。これは神経障害が全身性であり、両側の末梢神経に同時に影響を与えるためです。なお、両足に同様の症状が現れることは、神経障害の進行が全身的であることを示す重要なサインとなります。
糖尿病における足のしびれは、早期発見と適切な管理が鍵となります。定期的な医療チェックや血糖コントロール、生活習慣の改善によって、症状の進行を抑えることが可能です。異常を感じた場合は、速やかに専門医に相談し、適切な治療を受けることが重要です。
神経障害の診断と検査
続きましては、糖尿病性神経障害の早期発見に向けた、専門的な診断プロセスと検査方法を解説します。
<末梢神経伝導検査の概要と重要性>
末梢神経伝導検査は、神経障害の診断に最も重要な検査の一つです。末梢神経伝導検査では、電気的刺激を神経に与え、神経の伝導速度と信号強度を測定します。この検査により、神経の機能障害の程度や部位を正確に特定でき、糖尿病性神経障害の早期発見と進行度評価に不可欠な情報を提供します。
<問診と神経学的診察の内容>
医師は詳細な問診を通じて、しびれ、痛み、感覚異常の症状を確認します。次に、神経学的診察として、腱反射検査、振動覚検査、触覚検査を実施します。これらの検査により、神経障害による感覚や運動機能の変化を包括的に評価し、患者さんの神経機能の状態を詳細に把握します。
<その他の関連検査(血液検査、眼底検査など)>
血液検査では、HbA1c、血糖値、腎機能、脂質プロファイルなどを確認します。また、眼底検査では、糖尿病による血管障害の有無を評価し、これが神経障害とどのように関連しているかを調べます。これらの検査は、糖尿病が全身に及ぼす影響を包括的に理解し、神経障害の背景要因を把握する上で重要です。
糖尿病性神経障害の早期診断には、包括的な検査アプローチが欠かせません。定期的な検査と適切な管理を行うことで、神経障害の進行を抑え、患者さんの生活の質(QOL)を維持することが可能です。
糖尿病性神経障害の治療法
糖尿病性神経障害の効果的な治療には、包括的なアプローチが不可欠です。ここでは、「糖尿病性神経障害の治療法」について解説します。
<血糖コントロールの基本的アプローチ>
糖尿病性神経障害の根本的な治療は、厳格な血糖管理から始まります。患者さんは、定期的な血糖値モニタリングに加え、食事療法、運動療法、そしてインスリンや経口血糖降下薬を組み合わせた治療を行うことが重要です。特に食事療法では、低糖質かつ栄養バランスの取れた食事を心がけ、炭水化物の摂取を適切にコントロールすることが求められます。一方、運動療法はインスリン感受性を改善し、神経障害の進行を遅らせる効果があるため、積極的に取り入れることが推奨されます。治療の基本は、医療チームと協力しながら、個々の患者さんに適したカスタマイズされた血糖管理計画を策定することにあります。
<薬物療法(アルドース還元酵素阻害薬など)の選択肢>
神経障害の治療には、アルドース還元酵素阻害薬が重要な役割を果たします。これらの薬剤は、高血糖が神経細胞に与える代謝異常を抑制し、神経障害の進行を遅らせる効果が期待されます。また、神経障害に伴う痛みやしびれに対しては、プレガバリンやガバペンチンなどの抗てんかん薬、三環系抗うつ薬が使用されます。これらの薬剤はそれぞれ異なる作用機序と副作用を持つため、患者さんの症状や全身状態に応じて慎重に選択する必要があります。
<痛み・しびれに対する対症療法>
神経障害による痛みやしびれに対しては、多面的なアプローチが求められます。温熱療法やマッサージ、理学療法などの非薬物的治療は、症状緩和に役立つ場合があります。また、局所麻酔薬やカプサイシンを含む外用薬も有効な選択肢です。さらに、鎮痛剤や経皮的電気神経刺激療法(TENS)が適用される場合もあります。加えて、ストレス管理、十分な睡眠、適度な運動が症状の改善を促進する可能性があります。
糖尿病性神経障害の治療には、血糖コントロール、薬物療法、対症療法を組み合わせた包括的なアプローチが重要です。患者さん個々の症状や状態に合わせた、きめ細かな治療計画を立案し実行することで、神経障害の進行を抑制し、生活の質(QOL)の向上につなげることが可能です。
日常生活での対策と予防方法
糖尿病性神経障害の予防には、日常的な健康管理と生活習慣の改善が重要です。
<早期発見のための自己観察と定期健診の重要性>
糖尿病性神経障害を予防する上で、早期発見は極めて重要なポイントです。具体的には、足先のしびれや痛み、感覚異常などの初期症状に細心の注意を払い、些細な変化も見逃さないよう心がけることが大切です。加えて、定期的に神経学的検査や血糖値検査を受けることで、医療専門家と連携しながら症状の進行を早期に把握できます。特に、足の状態を毎日チェックし、傷や感染のリスクを最小限に抑える取り組みが求められます。
<生活習慣の改善と健康的な食生活>
血糖値を安定させ、神経障害のリスクを低減するためには、バランスの取れた食生活と適切な運動が不可欠です。低糖質かつ栄養豊富な食事を心がけ、野菜、魚、全粒穀物などを積極的に取り入れてください。また、定期的な有酸素運動や筋力トレーニングを行うことで、インスリン感受性が向上し、血糖コントロールの改善が期待できます。さらに、アルコールの過剰摂取を避けることや禁煙も、神経障害の予防において重要な要素となります。
<フットケアと日常的な神経保護対策>
糖尿病性神経障害において、足のケアは予防の中心的な役割を果たします。具体的には、足に適した靴を選び、毎日丁寧に洗浄・乾燥を行ってください。また、通気性が良く締め付けの緩い靴下を選び、傷や靴ずれを防ぐ工夫も大切です。さらに、日常的にストレッチやマッサージを取り入れることで、血行促進と神経機能の維持に役立てることができます。
糖尿病性神経障害の予防は、日々の生活習慣と健康管理が基盤です。血糖コントロール、定期健診、適切な食事と運動、そして丁寧なフットケアを実践することで、神経障害のリスクを大幅に低減することが可能です。
糖尿病による足のしびれへの対処法
糖尿病性神経障害による足のしびれは、深刻な健康リスクを伴う症状です。高血糖状態が持続することで末梢神経が徐々に損傷を受け、感覚や運動機能に大きな影響を及ぼします。この神経障害は、痛みやしびれ、感覚喪失を引き起こし、適切な対策を講じなければ、最終的に重大な合併症に発展する可能性があります。そのため、足のしびれを放置することは絶対に避けなければなりません。足のしびれを軽視せず、早期に適切な対応と管理を行うことが、糖尿病患者さんにとって生活の質を維持し、深刻な合併症のリスクを低減する最も重要な戦略となります。また、糖尿病に関連する足のしびれは、早期発見が非常に重要です。少しでも異常を感じた際は、速やかに専門医に相談することを強くお勧めします。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.25
糖尿病による足のかゆみの原因と対処法
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病による足のかゆみ」について解説していきます。後半部分では、「効果的な予防とケアの方法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病と足のかゆみの関係
血糖値コントロールと皮膚の健康について
糖尿病による足のかゆみの症状と部位
かゆみを放置するリスク
効果的な予防とケアの方法
かゆみの初期症状と注意点
生活習慣の改善と自己管理のポイント
まとめ:糖尿病による足のかゆみへの対処法
糖尿病と足のかゆみの関係
糖尿病患者さんの多くが悩まされる足のかゆみは、血糖値の変動や合併症と密接な関係があります。ここでは「糖尿病と足のかゆみの関係」について解説します。
<糖尿病患者の足のかゆみの特徴と原因>
糖尿病患者さんの足のかゆみには、特徴的なパターンがあります。多くの場合、夜間に症状が悪化し、両足の甲やふくらはぎにかゆみを感じることが多いのが特徴です。この症状の背景には、主に三つの要因が関係しています。一つ目は血糖値の上昇による末梢神経への影響、二つ目は皮膚の乾燥、そして三つ目は血行不良です。特に血糖値が高い状態が続くと、皮膚の水分保持機能が低下し、かゆみを引き起こす原因となります。また、糖尿病性末梢神経障害により、知覚異常としてかゆみを感じることもあります。
<皮膚乾燥と神経障害の関連性>
糖尿病による神経障害は、皮膚の状態に大きな影響を及ぼします。具体的には、自律神経障害により汗腺の機能が低下すると、皮膚の保湿機能が損なわれ、乾燥が進行します。また、末梢神経障害によって皮膚の感覚が鈍くなると、無意識のうちに掻きすぎて皮膚を傷つけてしまうことがあります。これらの要因が重なり合い、皮膚の乾燥とかゆみの悪循環に陥ることがあります。なお、神経障害と皮膚乾燥は密接に関連しており、一方が悪化すると他方も悪化する傾向があります。
<高血糖が皮膚に与える影響>
血糖値が高い状態が続くと、皮膚のコラーゲン(タンパク質)が糖化され、皮膚の弾力性が低下します。また、高血糖は血液循環を悪化させ、皮膚への酸素や栄養の供給が不足します。さらに、高血糖状態では免疫機能も低下するため、細菌やカビなどの感染症にかかりやすくなります。これらの要因が複合的に作用し、皮膚のバリア機能が低下して、かゆみやその他の皮膚トラブルを引き起こします。糖尿病による足のかゆみは単なる皮膚の症状ではなく、血糖コントロールや神経障害と密接に関連しています。そのため、適切な血糖コントロールを行うことに加えて、保湿ケアや清潔保持といったスキンケアを継続的に行うことが重要です。また、かゆみが強い場合や長期間続く場合には、合併症の可能性も考慮し、必ず医師に相談することをお勧めします。
血糖値コントロールと皮膚の健康について
血糖値の管理は、糖尿病治療の基本となるだけでなく、皮膚の健康維持にも重要な役割を果たしています。ここでは、「血糖値コントロール」と「皮膚の健康」について解説します。
<血糖コントロールの重要性>
血糖値の適切なコントロールは、全身の健康を支える基盤であり、皮膚の健康維持においても重要です。血糖値が高い状態が続くと、皮膚細胞が必要とする栄養素の代謝に悪影響を及ぼし、細胞の修復や再生が遅延する可能性があります。一方で、正常な血糖値を維持することで、皮膚細胞は十分な栄養を取り込み、新陳代謝が正常に行われます。なお、血糖値の適切なコントロールは、皮膚の免疫機能を保つ上でも欠かせません。血糖値が安定することで、皮膚のバリア機能が強化され、外部からの刺激や感染から身体を守ることができます。また、適切な血糖コントロールは、皮膚の水分保持機能も向上させ、健康的な肌状態の維持に貢献します。
<高血糖が引き起こす皮膚トラブル>
持続的な高血糖状態は、さまざまな皮膚トラブルの原因となります。例えば、血液中の過剰な糖が皮膚のコラーゲンと結合することで、皮膚の弾力性が低下し、乾燥やかゆみが生じやすくなります。また、高血糖による血行不良は、皮膚への酸素や栄養の供給を妨げ、傷の治りを遅らせる要因となります。さらに、高血糖状態では免疫機能が低下し、細菌感染や真菌感染のリスクが増大します。特に足の皮膚トラブルは重症化しやすいため、早期の適切な治療が必要です。
<血糖値改善による皮膚症状の軽減>
血糖値を適切な範囲内にコントロールすることで、多くの皮膚症状が改善することが分かっています。例えば、血糖値が安定すると皮膚の水分保持機能が回復し、乾燥やかゆみが軽減します。また、血行が改善されることで、皮膚への酸素や栄養の供給が正常化し、傷の治りも早くなります。さらに、免疫機能の回復により、感染症のリスクも低下します。ただし、皮膚症状の改善には一定の時間を要することがあるため、継続的な血糖コントロールが重要です。血糖値の適切なコントロールは、皮膚の健康維持に欠かせない要素です。高血糖による皮膚トラブルを防ぐためには、日々の血糖管理を徹底することが必要です。また、皮膚に異常を感じた場合には、早めに医師に相談することをお勧めします。
糖尿病による足のかゆみの症状と部位
糖尿病患者さんの多くが経験する足のかゆみには、発症部位や症状に特徴的なパターンがあります。かゆみの部位や症状を正しく理解することで、早期発見と適切な治療につながります。深刻な合併症を防ぐためにも、症状の把握が重要です。
<足全体に現れるかゆみの特徴>
糖尿病による足のかゆみは、一般的なかゆみとは異なる特徴を持っています。多くの場合、両足に左右対称的に症状が現れ、夜間に悪化する傾向があります。かゆみの性質としては、じわじわと持続する深いかゆみが特徴的で、掻いても一時的にしか症状が軽減しないことがあります。また、皮膚が乾燥してカサカサした状態になりやすく、この乾燥感とかゆみが足全体に広がることもあります。特に血糖値が高い状態が続くと、症状が顕著になる傾向があります。
<よくかゆみが生じる部位とその理由>
糖尿病による足のかゆみは、特定の部位に集中して現れることが多いです。最も多いのが足の甲とくるぶし周辺で、これは皮膚が薄く乾燥しやすいためです。次によく見られるのがふくらはぎや足首の後ろ側で、この部分は血行が悪くなりやすく、靴下などによる摩擦の影響を受けやすい場所です。また、足の指の間もかゆみが生じやすい部位で、湿気がたまりやすく真菌感染を起こしやすいためです。さらに、足底部にもかゆみが出現することがありますが、これは圧力がかかる部分で神経障害の影響を受けやすいためです。
<赤い斑点や水ぶくれなどの関連症状>
かゆみに伴い、さまざまな皮膚の変化が現れることがあります。最も一般的なのは赤い斑点で、かゆみの強い部分に出現しやすく、掻くことでさらに悪化することがあります。また、小さな水疱や水ぶくれが形成されることもあり、これは皮膚のバリア機能の低下や感染症が原因となる場合があります。さらに、皮膚が厚くなったり、色素沈着が起こったりすることもあり、これらは長期間のかゆみや掻爬による二次的な変化です。これらの症状を放置すると悪化する可能性があるため、早期の対応が重要です。
かゆみを放置するリスク
糖尿病による足のかゆみは、軽症に見える症状でも放置すると重大な合併症につながる可能性があります。そのため、早期発見と適切な治療が、深刻な足病変の予防において重要です。ここでは、「糖尿病による足のかゆみを放置するリスク」について解説します。
<皮膚感染症の危険性>
糖尿病による足のかゆみを放置すると、皮膚感染症を引き起こすリスクが高まります。具体的には、掻きすぎによって皮膚が傷つき、そこから細菌や真菌が侵入しやすくなります。特に血糖値が高い状態では免疫機能が低下しているため、感染症にかかりやすく、治りにくい状態にあります。また、軽い感染症でも糖尿病患者さんの場合は重症化しやすく、蜂窩織炎などの深部感染症に進展する可能性もあります。さらに、水虫などの真菌感染症は通常より悪化しやすく、爪真菌症に進行することもありますので、ご注意ください。
<糖尿病性足病変への進行>
糖尿病患者さんに生じる足のトラブルを総称して「糖尿病性足病変(とうにょうびょうせいあしびょうへん)」といいます。放置されたかゆみは、糖尿病性足病変の引き金となることがありますので注意が必要です。具体的には、掻爬による傷が潰瘍化し、その状態が持続すると、深い組織まで感染が広がる可能性があります。特に神経障害がある場合、痛みを感じにくいため、傷の存在に気づかないまま悪化することがあります。また、血行障害を合併していると、傷の治りが遅れ、壊疽に進行するリスクがあります。このような重症化は、最悪の場合、足の切断が必要になることもあり、日常生活に重大な影響を及ぼします。したがって、こうした事態を避けるためにも、糖尿病自体の治療をしっかり行って血糖を適切な状態に保つことはもちろん、毎日足の状態をよく観察して早く異常を見つけることが大切です。
<かゆみを放置することの危険性>
持続的なかゆみは睡眠障害を引き起こし、日中の活動にも支障をきたす可能性があります。また、繰り返し掻くことで皮膚が肥厚し、さらなるかゆみを誘発する悪循環に陥ることも少なくありません。さらに、持続的なかゆみは血糖コントロールに悪影響を及ぼすリスクがあり、ストレスによる血糖値の上昇や、傷に伴う炎症反応が血糖管理を一層困難にする場合もあります。このような事態を防ぐためにも注意が必要です。
足のかゆみを放置することは、さまざまな合併症のリスクを高めます。特に糖尿病患者さんの場合、軽微な症状でも重症化しやすいため、早めの対応が重要です。日々の足のケアと観察を怠らず、かゆみが出現した際は速やかに医療機関を受診することをお勧めします。
効果的な予防とケアの方法
糖尿病による足のかゆみは、適切な予防とケアで症状を軽減することができます。ここでは、「効果的な予防」と「ケアの方法」について、具体的に解説していきます。
<適切な保湿剤の選び方と使用方法>
糖尿病患者さんの足のケアには、適切な保湿剤の選択が重要です。保湿剤は無香料・無着色のものを選び、刺激の少ないものを使用することをお勧めします。また、尿素やヒアルロン酸を含む製品は、皮膚の保湿効果が高く、長時間潤いを保つことができますので、お勧めです。使用方法としては、入浴後や足を洗った後の皮膚がまだ湿っているうちに塗布するのが効果的です。特に足の甲やくるぶしなど、乾燥しやすい部分には丁寧に塗り込んでください。ただし、指の間には保湿剤を付けすぎないよう注意が必要です。皮膚の状態に応じて使用量を調整し、べたつきが気になる場合は、清潔なタオルで軽く押さえて余分な保湿剤を取り除いてください。
<フットケアの重要性と具体的な方法>
毎日のフットケアは、かゆみの予防に欠かせません。まず、ぬるめのお湯でやさしく足を洗い、特に指の間は丁寧に洗いながらも、ゴシゴシと強く擦らないようにします。洗った後は、清潔なタオルで水分をしっかりと拭き取り、特に指の間は完全に乾かすことが重要です。そして爪切りは、まっすぐに切ることを心がけ、深爪を避けてください。なお、足の観察も重要で、傷や変色、腫れなどがないか毎日チェックしてください。必要に応じて、足専門の医療機関でケアを受けることもお勧めです。
<靴選びと足の清潔保持のコツ>
適切な靴の選択は、足の健康維持に重要な役割を果たします。靴は足に合ったサイズで、歩いたときにつま先に1センチ程度の余裕があり、通気性の良い素材のものがお勧めです。また、靴底のクッション性も確認し、歩行時の衝撃を和らげられるものを選んでください。そして、靴下は綿やウールなどの天然素材で吸湿性の高いものを選び、毎日清潔なものに履き替えることが大切です。さらに、靴の中が蒸れないよう、一日の途中で靴を履き替えたり、夜間は靴の中を乾燥させたりすることもお勧めです。なお、足が汗をかきやすい場合は、除菌効果のある足用パウダーを使用するのも効果的です。
糖尿病による足のかゆみを予防するためには、日々の丁寧なケアが欠かせません。適切な保湿剤の使用、毎日のフットケア、そして快適な靴の選択という三つの要素を組み合わせることで、効果的な予防が可能です。また、早期発見・早期治療が重要なため、気になる症状がある場合は、すぐに医師に相談することをお勧めします。定期的な診察時には、些細な変化でも医師に報告し、必要に応じて専門的なアドバイスを受けることで、より効果的な予防とケアが実現できます。
かゆみの初期症状と注意点
糖尿病による足のかゆみは、早期発見と適切な対応が重要です。ここでは、かゆみの初期症状を見逃さないためのセルフチェック方法と、深刻な合併症を防ぐための注意点について解説します。
<早期発見のためのセルフチェック方法>
足の状態を毎日観察することは、かゆみの早期発見に重要です。したがって、入浴後や就寝前に足全体を確認する習慣をつけてください。特に注意が必要なのは、足の甲、くるぶし周り、指の間、そして足の裏です。鏡を使用して足の裏を確認したり、見えにくい部分は家族に協力してもらってください。また、皮膚の乾燥、発赤、腫れ、温度変化などの異常がないかもチェックしてください。さらに、爪の変形や変色、皮膚の硬化なども要注意です。これらの変化に気づいたら、早めに記録を取り、経過を観察することが大切です。
<要注意の症状と即座に受診すべき状態>
即座に医療機関を受診すべき症状がいくつかあります。まず、強い発赤や腫れを伴うかゆみは、感染症の可能性があるため、早急な受診が必要です。また、水疱や潰瘍の形成、皮膚の変色や硬化が急速に進行する場合も要注意です。特に発熱を伴う場合や、傷が治りにくい状態が続く場合は、重症化のリスクが高いため、すぐに専門医に相談してください。なお、掻きすぎによって皮膚が破れたり、出血したりする場合も、感染予防の観点から医師の診察を受けることが推奨されます。かゆみが睡眠を妨げるほど強い場合や、市販薬では改善が見られない場合も、専門医への相談が必要です。
<神経障害による痛覚低下への対処>
糖尿病性神経障害により、足の痛覚が低下している場合は特別な注意が必要です。糖尿病性神経障害では、痛みを感じにくいため、傷や炎症に気づきにくく、重症化するリスクが高まります。このような場合は視覚的な確認がより重要になります。具体的には、足の色や形の変化、腫れなどを注意深く観察し、わずかな変化も見逃さないようにしてください。また、温度感覚も低下していることがあるため、熱い湯での足浴や、温めすぎる暖房器具の使用は避けてください。なお、定期的な医療機関での検査も重要です。専門医による足の状態チェックを3ヶ月に1回程度は受けることをお勧めします。
糖尿病による足のかゆみは、早期発見と適切な対応が予後を大きく左右します。毎日のセルフチェックを習慣化し、異常を感じたら躊躇せずに医療機関を受診することが重要です。
生活習慣の改善と自己管理のポイント
足のかゆみの改善には、適切な血糖値コントロールと健康的な生活習慣が不可欠です。日々の自己管理と生活習慣の改善で、かゆみの症状を軽減し、よりよい生活を送ることができます。ここでは、「具体的な改善方法」をご紹介します。
<血糖値コントロールの具体的な方法>
まず重要なのは、規則正しい食事習慣です。一日三食を決まった時間に摂取し、間食は控えめにすることが基本となります。また、食事の内容も重要です。具体的には、炭水化物の量を適切に調整し、食物繊維を十分に摂取することで、食後の急激な血糖値の上昇を防ぐことができます。さらに、自己血糖測定を定期的に行い、その記録を取ることで、自分の生活パターンと血糖値の関係を理解することができます。なお、測定値は必ずノートに記録し、食事内容や運動量との関連も書き留めておくと、より効果的です。
<ストレス管理と睡眠の質の向上>
ストレスと睡眠の質は、血糖コントロールとかゆみの症状に大きく影響します。ストレス管理には、自分に合ったリラックス方法を見つけることが重要です。具体的には、軽い運動やストレッチ、深呼吸、趣味の時間を持つことなどが効果的です。また、良質な睡眠を確保することも重要です。さらに、寝室の環境も重要で、適切な温度と湿度を保ち、快適な睡眠環境を整えることも大切です。なお、かゆみで夜間に目が覚めてしまう場合は、寝る前の保湿ケアを丁寧に行い、必要に応じて医師に相談することをお勧めします。
<定期的な運動の重要性>
適度な運動は、血糖コントロールを改善し、血行を促進させる効果があります。ただし、運動の強度や時間は個人の状態に合わせて調整することが重要です。そのため、まずは、ウォーキングや水中運動など、足への負担が少ない運動から始めることをお勧めします。運動は1日30分程度を目安に、週3回以上行うことが理想的ですが、体調に応じて無理のない範囲で調整してください。また、運動前後には、必ず足のケアを行い、傷や異常がないか確認する習慣をつけてください。さらに、汗をかいた後は速やかに足を清潔にし、必要に応じて保湿ケアを行うことが大切です。運動は継続することで効果が得られるため、自分に合った方法で無理なく続けることを心がけてください。
足のかゆみを改善するためには、血糖値のコントロール、ストレス管理、適切な運動など、総合的な生活習慣の改善が必要です。これらの取り組みは、一時的なものではなく、継続的に行うことが重要です。また、定期的な医療機関での検査と相談を行い、専門家のアドバイスを受けながら自己管理を進めることをお勧めします。
まとめ:糖尿病による足のかゆみへの対処法
糖尿病による足のかゆみは、血糖値の変動や末梢神経障害、皮膚の乾燥、さらには血行不良など、複数の要因が重なって発生する症状です。特に高血糖状態が続くと、皮膚の免疫機能が低下し、細菌やカビの感染リスクが高まることで、かゆみが悪化する可能性があります。このような足のかゆみに対しては、まず適切な血糖コントロールが基本となります。毎日の血糖値測定と記録、主治医との相談による投薬調整、そして規則正しい食事と運動習慣の維持が重要です。また、足の清潔を保つために、ぬるま湯でのやさしい洗浄と、洗浄後の十分な保湿ケアが必要です。さらに、かゆみが強い場合は、医師に相談の上で適切な外用薬を使用することも検討してください。専門医との連携は、糖尿病性の足のトラブル予防において非常に重要です。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.25
糖尿病による皮膚症状:赤い斑点について解説
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病による皮膚症状」について解説していきます。後半部分では「赤い斑点の治療法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病と皮膚の関係について
糖尿病による赤い斑点の原因
赤い斑点の症状とタイプ
赤い斑点の治療法
糖尿病患者のためのスキンケア
糖尿病のコントロール方法
まとめ:赤い斑点にはご注意ください
糖尿病と皮膚の関係について
糖尿病は血糖値の上昇にとどまらず、乾燥やかゆみ、感染症のリスク増加など、多様な皮膚トラブルを引き起こす可能性があります。ここでは、糖尿病が皮膚に与える影響や、早期発見・予防のポイントについて詳しく解説します。
<糖尿病の基本知識>
糖尿病は、体内で作られるインスリン(血糖値を抑えるホルモン)の働きが不足することにより、高血糖状態になる疾患です。糖尿病は血糖値の調節だけでなく、脂質やタンパク質など、ほぼ全ての体内代謝に異常を及ぼします。また、糖尿病は心筋梗塞や脳梗塞、失明、腎不全など、深刻な合併症を引き起こす可能性があります。そのため、糖尿病の症状が見られた際には、放置せずに速やかに専門医の診察を受けることが重要です。
<糖尿病と皮膚の関係>
糖尿病患者さんの多くは、さまざまな皮膚トラブルを経験します。血糖値の上昇により、体内の組織に多岐にわたる影響が生じるためです。具体的には、高血糖状態が続くと血管が損傷し、皮膚の血行不良を引き起こします。また、神経障害によって皮膚の感覚が鈍くなることで、傷や炎症に気づきにくくなる場合もあります。さらに、高血糖環境下では免疫機能が低下し、細菌や真菌(カビ)による感染症にかかりやすくなります。このように、糖尿病による皮膚への影響は多岐にわたります。
<皮膚に現れる症状の概要>
糖尿病に関連する皮膚症状は多岐にわたります。代表的なものに、皮膚の乾燥やそれに伴うかゆみが挙げられます。これは血糖値の上昇が原因で、皮膚の水分保持機能が低下するためです。また、血行不良により傷の治りが遅くなるのも特徴的な症状の一つです。さらに、足の皮膚が厚くなる、皮膚感染症を繰り返すといった症状が見られることもあります。中でも注意が必要なのは、糖尿病性壊疽と呼ばれる重篤な状態です。糖尿病性壊疽は、血流障害や感染症が原因で組織が壊死し、特に足に深刻な影響を及ぼす状態です。進行すると、最悪の場合、切断が必要になることもあります。このため、早期発見と適切な治療が極めて重要です。傷や炎症を放置せず、違和感がある場合はすぐに医療機関を受診してください。
<赤い斑点の意味と重要性>
糖尿病患者さんに見られる赤い斑点は、特に注意が必要な症状です。これらの斑点は、血管の損傷や炎症反応によって引き起こされることが多く、時として深刻な合併症の前兆となることがあります。特に下肢に現れる赤い斑点は、末梢血管障害の可能性を示唆します。また、突然現れる赤い発疹は、細菌感染症やカンジダ症などの真菌感染症のサインかもしれません。そのため、これらの症状を発見した際には、速やかに医療機関を受診することが重要です。なお、糖尿病による皮膚症状について詳しく知りたい方は「糖尿病による皮膚の症状について」をご覧ください。
糖尿病による赤い斑点の原因
ここでは、糖尿病による赤い斑点の原因について解説します。
<血糖値の影響と皮膚トラブル>
高血糖状態が続くことによって、血管系にさまざまな変化が生じます。特に、毛細血管の損傷は皮膚の表面に赤い斑点として現れることがあります。これは、血管内皮細胞が高血糖の影響を受けて機能が低下し、血管の透過性が亢進することが主な原因です。また、血液の粘度が上昇することで、微小循環が悪化し、皮膚表面に赤い斑点として現れることもあります。さらに、血糖値の変動が激しい場合、血管の収縮と拡張が繰り返されることで、皮膚表面に小さな出血斑が生じることもあります。これらの症状は、血糖値のコントロールを適切に行うことで改善する可能性があります。
<感染症のリスクとその原因>
糖尿病患者さんは、免疫機能の低下により、さまざまな感染症にかかりやすい状態にあります。特に、細菌感染症や真菌感染症は赤い斑点として現れることが多いです。また、高血糖状態では、白血球の機能が低下し、病原体への対処能力が弱まります。さらに、皮膚のバリア機能も低下するため、通常では問題にならない程度の細菌でも感染を引き起こすことがあります。特に多いのが、ブドウ球菌による毛包炎や蜂窩織炎、カンジダ菌による皮膚カンジダ症です。これらの感染症は適切な治療を行わないと重症化する可能性があるため、早期発見と治療が重要です。
<その他の皮膚疾患との関係>
糖尿病患者さんに見られる赤い斑点は、必ずしも糖尿病が直接の原因ではない場合もあります。例えば、糖尿病性脂質異常症による黄色腫の周囲に発赤が見られることがあります。また、糖尿病性末梢神経障害により、掻痒感が強くなり、掻破による発赤が生じることもあります。さらに、糖尿病患者さんは血管性の皮膚疾患を合併しやすく、結節性紅斑や環状肉芽腫などが見られることもあります。これらの皮膚疾患は、糖尿病の治療と並行して、皮膚科専門医による適切な治療が必要となることが多いです。
糖尿病による赤い斑点の出現は、さまざまな要因が複雑に絡み合って生じます。血糖値のコントロール不良による直接的な影響、感染症のリスク増加、そして他の皮膚疾患との関連など、その原因は多岐にわたります。重要なのは、これらの症状を早期に発見し、適切な対応を取ることです。したがって、日常的な皮膚の観察と、定期的な医療機関の受診が推奨されます。
赤い斑点の症状とタイプ
続きましては、赤い斑点の症状とタイプについて解説します。
<湿疹や乾癬の症状>
湿疹と乾癬は、見た目が似ていることがありますが、その性質は大きく異なります。湿疹は皮膚の表面に現れ、赤みを帯びた斑点として始まり、進行すると水疱を形成することがあります。特に急性期には強い痒みを伴い、掻くことで症状が悪化する傾向にあります。一方、乾癬は境界が明確な赤い斑点として現れ、表面には銀白色の鱗屑を伴うことが特徴です。乾癬の場合、痒みは湿疹ほど強くないことが多いですが、関節症状を伴うことがあります。両者とも慢性化すると皮膚が厚くなり、色素沈着を残すことがあります。
<かゆみや炎症について>
かゆみは炎症の重要なサインであり、体内でヒスタミンなどの化学物質が放出されることにより生じます。炎症部位は通常、発赤、腫れ、熱感を伴い、時には痛みが見られることもあります。特に夜間にかゆみが強くなることが多く、これは体内の炎症メディエーターが日内変動を起こすためです。また、ストレスや発汗がかゆみを増強させることがあり、これらが炎症を悪化させる原因になることもあります。
<ブツブツや皮膚炎の見分け方>
皮膚に現れるブツブツや発疹は、その形状や性状に基づいて原因を推測することが可能です。例えば、蕁麻疹は盛り上がった赤い斑点として現れ、数時間ごとに場所を移動するのが特徴です。一方、毛包炎は毛穴を中心とした小さな赤いブツブツとして現れ、場合によっては膿を伴います。また、接触性皮膚炎は、原因物質が触れた部分に一致して境界が明瞭な発赤や水疱が生じます。これらの症状は、発症部位や経過、随伴症状を総合的に評価することで、より正確な診断が可能です。
赤い斑点の症状とタイプは非常に多岐にわたります。その原因や性質に応じて適切な治療法が異なるため、症状を正確に観察し、早期に適切な診断を受けることが重要です。
赤い斑点の治療法
皮膚に現れる赤い斑点は、その原因や症状によって適切な治療法が異なります。ここでは、医学的な治療法から日常的なケアまで、赤い斑点への対処方法について詳しく解説します。
<薬物治療の選択肢>
赤い斑点の治療には、さまざまな薬物療法が用いられます。最も一般的なのはステロイド外用薬で、炎症を抑え、かゆみを和らげる効果があります。また、非ステロイド性抗炎症外用薬は、長期使用が必要な場合や副作用を抑えたい場合に用いられることがあります。感染を伴う場合は、抗生物質や抗真菌薬が処方されることもあります。特に重症例では、内服薬や注射薬が必要になることがあります。さらに、免疫抑制外用薬は慢性的な症状に対して効果的です。これらの薬物は、医師の診断と指示に基づいて適切に使用することが重要です。
<皮膚科での受診が必要な理由>
専門医は、症状を視診や触診、必要に応じた検査によって正確に診断します。また、赤い斑点が単なる皮膚の炎症によるものか、あるいは内臓疾患の症状であるかを見極めることも可能です。専門医は症状の重症度を適切に評価し、最適な治療法を選択することができるため、糖尿病に関連する皮膚症状が見られる場合は、皮膚科の受診を強くお勧めします。
<日常生活での対策と注意点>
日常生活における適切なスキンケアは、症状の改善と予防に欠かせません。まず、皮膚を清潔に保つことが基本ですが、過度な洗浄は避け、肌に優しい石鹸を使用します。また、入浴後には皮膚が乾燥しないうちに保湿剤を塗布することが推奨されます。さらに、ストレスや疲労が症状を悪化させる可能性があるため、十分な休息を取ることが大切です。なお、食生活では、バランスの取れた食事を心がけ、アレルギー反応を引き起こす可能性のある食品には注意してください。
赤い斑点の治療には、医学的な治療と日常的なケアの両方が重要です。皮膚科専門医による定期的な診察と生活習慣の改善を組み合わせることで、多くの場合、症状のコントロールが可能になります。
糖尿病患者のためのスキンケア
糖尿病患者さんにとって、適切なスキンケアは重要です。正しいケア方法を知ることで、健康的な肌を保つことができます。ここでは、糖尿病患者さんに最適なスキンケア方法について詳しく解説します。
<乾燥対策と保湿の重要性>
皮膚の乾燥はバリア機能の低下を引き起こし、さまざまな皮膚トラブルの原因となります。そのため、乾燥対策として保湿ケアを行うことが重要です。保湿ケアは、朝晩の洗顔後や入浴後、皮膚が少し湿っている状態で行うと最も効果的です。特に尿素やヒアルロン酸などの保湿成分を含む製品を選ぶことが推奨されます。なお、保湿剤はやさしく円を描くように塗布し、皮膚を刺激しないよう注意してください。
<刺激の少ないスキンケア製品>
糖尿病患者さんの肌は敏感になりやすいため、スキンケア製品の選択には特に注意が必要です。そのため、洗顔料は弱酸性で刺激の少ないものを選んでください。強い洗浄力を持つ製品は、必要な皮脂まで取り除く可能性があるため避けてください。また、保湿剤は無香料・無着色の製品が望ましく、アルコールなどの刺激性成分を含まないものを選ぶことが重要です。美白成分や抗酸化成分など、機能性を謳う製品を使用する際には、少量から試すことをお勧めします。
<アレルギーと注意が必要な成分>
糖尿病患者さんは皮膚のバリア機能が低下しているため、通常は問題のない成分でもアレルギー反応を起こすことがあります。特に注意が必要なのは香料、防腐剤、アルコール類です。新しい製品を使用する際は、必ず腕の内側など目立たない部分でパッチテストを行ってください。また、天然成分であってもアレルギー反応を引き起こす可能性があることを忘れないでください。なお、症状が出た場合は、直ちに使用を中止し、必要に応じて医療機関を受診することが重要です。
保湿を中心としたケアを継続的に行い、刺激の少ない製品を選択することで、健康的な肌を保つことができます。また、新しい製品の使用には慎重を期し、異常が見られた場合は早めに対処することが大切です。日々の丁寧なスキンケアは、皮膚トラブルの予防だけでなく、QOLの向上にもつながります。
糖尿病のコントロール方法
糖尿病の適切な管理は、合併症の予防と健康的な生活の維持に不可欠です。ここでは、効果的な糖尿病コントロールの方法について、医学的な観点から詳しく解説します。
<血糖値の管理とモニタリング>
血糖値の適切な管理は、糖尿病治療の基本です。具体的には、自己血糖測定器を用いた定期的なモニタリングにより、日々の血糖値の変動を把握することが重要です。測定は、空腹時、食後2時間、就寝前など、一日の中で決まった時間に行うことで、より正確な傾向を把握できます。また、継続的なグリコヘモグロビン(HbA1c)の測定により、長期的な血糖コントロールの状態を評価します。なお、血糖値が目標範囲を超えた場合は、医師に相談の上、投薬内容や生活習慣の見直しを検討する必要があります。
<食事療法と運動の役割>
食事療法と運動は、糖尿病治療の重要な柱です。食事については、総カロリーの管理だけでなく、炭水化物、タンパク質、脂質のバランスにも注意を払う必要があります。また、規則正しい食事時間の維持も血糖値の安定に重要な役割を果たします。なお、運動は、インスリンの働きを改善し、血糖値の低下に効果的です。ウォーキングなどの有酸素運動を中心に、自分の体力に合わせた運動を継続的に行うことが推奨されます。ただし、合併症のある方は、運動強度や種類について医師に相談してください。
<医療機関での定期検査>
定期的な医療機関での検査は、糖尿病の管理状態を評価する上で欠かせません。血液検査では、血糖値やHbA1cに加え、肝機能、腎機能、脂質代謝なども確認します。また、網膜症の早期発見のための眼底検査や、神経障害の評価、足の状態のチェックも重要です。これらの検査結果に基づき、治療方針の見直しや合併症の予防策を検討します。さらに、医師との定期的な面談を通じて、服薬状況や生活習慣の改善点について相談することができます。
糖尿病のコントロールには、血糖値の管理、適切な食事と運動、そして定期的な医療機関での検査が重要です。これらを総合的に取り入れることで、より効果的な治療が可能となります。
まとめ:赤い斑点にはご注意ください
高血糖状態が続くと、血管が傷つき、皮膚の微小循環に影響を及ぼすことで、体のさまざまな部位に赤い斑点が現れることがあります。特に下肢に多く見られ、かゆみを伴うこともあります。これらの症状は、放置すると潰瘍化や感染のリスクが高まるため、早期発見と適切な対応が不可欠です。日常生活においては、清潔な肌の状態を保ち、保湿を心がけてください。また、定期的な皮膚の観察を習慣化し、新しい斑点の出現や既存の斑点の変化に気づいたら、すぐに医療機関を受診することをお勧めします。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.25
血糖トレンドによる新しい糖尿病対策
糖尿病・代謝内科に関する記事です。
この記事では「血糖トレンド」について解説していきます。後半部分では「血糖トレンドの活用法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
血糖トレンドとは
血糖トレンドの読み方と活用法
血糖トレンドを測るメリットや生活への影響
血糖トレンドを測る器具と特徴
まとめ:血糖トレンドと糖尿病管理について
血糖トレンドとは
血糖トレンドとは、1日のうちで血糖値がどのように変動しているかという傾向のことです。血糖トレンドは、24時間連続グルコースモニタリング(CGM)を用いて、継続的に血糖値の変化を可視化する革新的な手法です。従来の血糖値測定は、1日数回の指先採血による「点」での測定が一般的でしたが、血糖トレンドでは「線」として血糖値の変動を捉えることができます。具体的には、CGMセンサーを皮下に装着することで、24時間体制で5分ごとに間質液中のグルコース濃度を自動的に測定し、スマートフォンなどの端末でリアルタイムに確認することが可能です。この継続的なモニタリングにより、食事の影響、運動効果、投薬のタイミングなど、日常生活における様々な要因と血糖値の関係性を詳細に把握することができます。なお、血糖トレンドの最大の利点は、従来の方法では見逃されていた血糖値の急激な変動や夜間の低血糖などを早期に発見できることです。また、食後高血糖の持続時間や、低血糖のリスクが高まる時間帯なども正確に特定できるため、より個別化された治療方針の立案が可能となります。さらに、血糖コントロールの全体像を把握する上で、血糖トレンドは非常に重要な役割を果たします。日々の生活パターンと血糖値の変動の関連性を理解することで、患者さん自身が生活習慣の改善点を具体的に認識でき、より効果的な自己管理が可能となります。加えて、医療従事者側も詳細なデータに基づいて、投薬内容や生活指導の最適化を図ることができます。このように、血糖トレンドは糖尿病治療における新しい可能性を開き、より精密な血糖コントロールの実現に貢献する画期的なツールとして注目を集めています。
血糖トレンドの読み方と活用法
糖尿病治療において血糖トレンドの適切な理解と活用は、より効果的な血糖コントロールを実現する鍵となります。ここでは、血糖トレンドデータの読み方から実践的な活用方法まで、詳しく解説していきます。
<AGPレポートを読み解く:血糖変動パターンの理解>
AGP(Ambulatory Glucose Profile)は、複数日の血糖値データを1日24時間に重ね合わせて表示したグラフです。グラフの青い実線は血糖値の中央値を示し、その周囲の色付きの領域は血糖値の変動範囲を表しています。濃い青色の部分は血糖値が存在する確率が高い範囲(25-75パーセンタイル)を、薄い青色の部分はより広い変動範囲(10-90パーセンタイル)を示しています。このグラフを通じて、食事の影響や日内変動のパターンを視覚的に把握することができ、特に注意が必要な時間帯や改善が必要な生活習慣を特定することが可能です。
<低血糖リスクの早期発見と対策>
血糖トレンドデータでは、低血糖のリスクを事前に予測し、予防することが可能です。グラフ上で血糖値が70mg/dL以下になる時間帯や頻度を確認し、特にリスクの高い深夜から早朝にかけての変動に注目します。また、運動後や食事の遅れによる低血糖リスクも確認できます。これらの情報を基に、インスリン投与のタイミングの調整や補食の計画を立てることで、低血糖の予防が可能となります。なお、定期的なデータ確認により、低血糖の予兆を捉え、早期に対応することで、重症化を防ぐことができます。
<血糖コントロールの質的評価>
血糖値の目標範囲(一般的に70-180mg/dL)内に収まる時間の割合(Time in Range:TIR)は、血糖コントロールの質を評価する重要な指標です。中央値曲線の変化を観察することで、治療の効果や生活習慣の改善による影響を確認できます。また、血糖値の変動幅が大きい時間帯では、食事内容の見直しやインスリン投与量の調整が必要かもしれません。定期的なデータ分析により、より安定した血糖コントロールに向けた具体的な改善策を見出すことができます。
血糖トレンドは、これからの糖尿病治療に欠かせない重要なツールです。日々の変動パターンや低血糖リスクを把握し、目標範囲内での推移を確認することで、より安定した血糖コントロールが可能となります。
血糖トレンドを測るメリットや生活への影響
糖尿病治療において、血糖トレンドの測定は単なるデータ収集以上の意味を持ちます。ここでは、血糖モニタリングがもたらす具体的なメリットと、日常生活にもたらす変化について詳しく解説します。
<隠れた血糖変動の発見による予防的ケアの実現>
従来の血糖自己測定では気付きにくかった無自覚な血糖値の変動を、血糖トレンドは確実に捉えることができます。例えば、深夜に起こる低血糖は、翌朝まで気付かないことが多く、重症化のリスクがありましたが、血糖トレンドでは、アラート機能により早期に警告を受けることができます。また、自覚症状が出る前に血糖値の急激な上昇を検知することで、適切なタイミングでの対応が可能となり、高血糖による体調不良を未然に防ぐことができます。
<日常生活と血糖値の関係性の解明>
血糖トレンドを測定することで、食事内容や食事のタイミング、運動、ストレス、睡眠など、様々な生活要因が血糖値に与える影響を具体的に理解することができます。例えば、同じカロリーの食事でも、食材の組み合わせや摂取順序によって血糖値の上昇パターンが異なることや、運動の種類や強度、タイミングによって血糖値の変動が大きく変わることなどが明確になります。また、仕事や人間関係によるストレスが血糖値を上昇させる要因となっていることも、データとして確認することができます。こうした情報は、より効果的な生活習慣の改善につながります。
<自己管理への積極的な参画>
血糖トレンドの測定は、患者さん自身が治療に主体的に関わるきっかけとなります。リアルタイムで血糖値の変化を確認できることで、日々の選択がどのような結果をもたらすのかを即座に理解することができ、より意識的な生活習慣の改善が可能となります。また、医療従事者とのコミュニケーションも、具体的なデータに基づいて行えるため、より建設的な治療方針の相談が可能になります。自身の体調の変化と血糖値の関係を理解することで、より積極的な自己管理行動が促進されます。
血糖トレンドの測定は、糖尿病治療に新しい可能性をもたらします。従来の点での測定から、継続的なモニタリングへと移行することで、より精密な血糖管理が可能となり、合併症予防にも大きく貢献します。また、データに基づいた具体的な生活改善により、より質の高い日常生活を送ることができます。
血糖トレンドを測る器具と特徴
糖尿病患者さんの血糖管理において、測定デバイスの選択は重要な要素です。従来の血糖自己測定から最新の持続モニタリングまで、各デバイスの特徴と使用方法について詳しく解説していきます。
<従来の血糖値測定法:SMBG(血糖自己測定)>
SMBGは最も一般的な血糖値測定方法です。専用の測定器と使い捨ての穿刺針、測定用のテストストリップを使用します。具体的には、指先に小さな穴を開け、わずかな血液をテストストリップに付着させることで、約5秒で血糖値を測定できます。測定頻度は通常1日3~4回で、食前・食後や就寝前など、必要に応じて測定します。なお、SMBGの利点は正確な血糖値が得られることと、機器が比較的安価なことです。一方で、測定の度に指先を穿刺する必要があり、痛みを伴うことや、点としての測定であるため血糖値の変動を連続的に捉えることができないという制限があります。
<24時間持続モニタリング:CGM(持続グルコースモニタリング)>
CGMは皮下に挿入した小型のセンサーで、24時間連続して間質液中のグルコース濃度を測定するシステムです。センサーは約1週間使用可能で、5分ごとに測定値を記録します。データは専用の受信機やスマートフォンにリアルタイムで送信され、血糖値の変動をグラフとして確認できます。そして、高血糖や低血糖時にはアラートで警告する機能も備えています。なお、CGMは医療機関での較正が必要で、定期的なメンテナンスも重要です。主に重症の糖尿病患者さんや、厳密な血糖コントロールが必要な妊婦さんなどに推奨されます。
<スキャンで簡単測定:FGM(フラッシュグルコースモニタリング)>
FGMは腕の上腕部に装着する小型センサーを用いる測定システムです。センサーの使用期間は約14日間で、専用のリーダーやスマートフォンをかざすことで、その時点までの8時間分の血糖値データを読み取ることができます。なお、センサーは防水性があり、入浴時も装着したままで問題ありません。CGMと異なり較正が不要で、使用開始時のウォームアップ時間も短いのが特徴です。また、データは自動的に保存され、トレンドグラフとして確認できます。そのため、特に若年患者さんや活動的な患者さんに適しています。
<測定方法の比較と選択のポイント>
SMBGは血液を直接測定するため最も正確ですが、連続的なモニタリングはできません。CGMは詳細な血糖変動を把握でき、アラート機能も充実していますが、コストが高く、定期的な較正が必要です。FGMはCGMとSMBGの中間的な位置づけで、使いやすさとコストのバランスが良好です。ただし、リアルタイムアラート機能は限定的です。選択に際しては、患者さんの生活スタイル、必要な測定頻度、経済的な負担などを総合的に考慮する必要があります。
血糖値測定デバイスの選択は、より効果的な糖尿病管理の第一歩です。それぞれのデバイスには固有の特徴があり、一長一短があります。患者さんの生活パターンや治療目標に合わせて最適なデバイスを選択することで、より質の高い血糖管理が可能となります。医師と相談しながら、自身に最適な測定方法を見つけていくことが重要です。
まとめ:血糖トレンドと糖尿病管理について
血糖トレンドは、糖尿病管理における革新的なブレイクスルーとして、患者さんの生活の質を大きく向上させる可能性を秘めています。血糖トレンドを活用することで、食事、運動、投薬による血糖値への影響をリアルタイムで確認でき、より効果的な自己管理が可能となります。また、無自覚な低血糖の早期発見や、高血糖の予防など、より安全な血糖コントロールを実現できます。さらに、医療従事者との情報共有も容易となり、より個別化された治療方針の立案が可能となります。今後は、AIによるデータ解析や予測機能の向上、さらなる測定技術の革新により、より精密で効率的な血糖管理が可能となるかもしれません。したがって、血糖トレンドにご興味をお持ちの方には、まずは担当医に相談してみることをお勧めします。
当日の順番予約はこちらから
2025.02.25
糖尿病と脈拍の関係:知っておくべき重要ポイントと管理方法
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病が脈拍に与える影響とメカニズム」について解説していきます。後半部分では、「糖尿病治療薬による脈拍への影響」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病が脈拍に与える影響とそのメカニズム
糖尿病患者の適切な脈拍数と正常値との比較
糖尿病患者の運動療法と脈拍管理
糖尿病性ケトアシドーシスと脈拍変化
糖尿病治療薬による脈拍への影響
1型糖尿病と2型糖尿病:脈拍への影響の違い
まとめ:糖尿病管理における脈拍の重要性
糖尿病が脈拍に与える影響とそのメカニズム
糖尿病は、単なる血糖値の異常だけでなく、循環器系全体に重大な影響を及ぼす疾患です。特に脈拍への影響は、患者さんの生活の質と長期的な健康状態に深く関わる重要な問題となっています。まず高血糖状態が継続すると、血管壁が糖化タンパクによって硬化し、動脈の弾力性が低下します。これにより、心臓は正常な血液循環を維持するために、より強い力で収縮する必要が生じ、脈拍数が増加することがあります。特に重要なのは、糖尿病患者さんの中でも自律神経障害を合併している場合と、そうでない場合で心拍への影響が大きく異なることです。自律神経障害を合併していない患者さんでは心拍数の調節障害はありませんが、自律神経障害を合併すると、心拍数を適切にコントロールする機能が著しく低下し、安静時の頻脈や不整脈のリスクが高まります。さらに、糖尿病患者さんでは、血管内皮細胞の機能障害により、一酸化窒素の産生が減少します。一酸化窒素は血管を拡張させる重要な物質であり、その減少は血管の収縮性を高め、結果として血圧上昇と脈拍の変動をもたらします。これらの変化は、特に運動時や精神的ストレス時により顕著となり、通常よりも脈拍が上昇しやすく、回復に時間がかかる傾向があります。そのため、糖尿病患者さんの脈拍管理は、血糖コントロールと並んで重要な治療目標の一つとなります。適切な治療と生活習慣の改善により、これらの影響を最小限に抑えることが可能です。
糖尿病患者の適切な脈拍数と正常値との比較
一般的に健康な成人の安静時脈拍数は60〜100回/分とされていますが、糖尿病患者さんの場合、特に自律神経障害を合併している場合は、平均的に80〜90回/分とやや高めになる傾向があります(ただし個人差が大きく、血糖コントロールの状態や合併症の有無によっても異なります)。また、年齢や性別による違いも重要な要素です。一般的に、若年層(20〜30代)の正常脈拍は70〜80回/分程度ですが、糖尿病患者さんでは5〜10回/分ほど高くなることがあります一方、高齢者(65歳以上)の場合、正常値自体が60〜70回/分とやや低めですが、糖尿病患者さんではこの差がさらに顕著になり、80回/分前後まで上昇することも珍しくありません。さらに、女性は男性と比べて一般的に脈拍数が若干高めとなる傾向があり、この性差は糖尿病患者さんでも同様に認められます。脈拍数の変動は、患者さんの健康状態を反映する重要な指標です。安静時の脈拍が継続的に100回/分を超える場合、血糖コントロールの悪化や心血管系の合併症の進行を示唆する可能性があります。また、運動後の脈拍回復が遅い場合、自律神経障害の進行を示唆することがあります。なお、適切な脈拍管理のためには、定期的な脈拍測定と記録が重要です。特に、早朝空腹時や運動前後、症状を感じた時の測定値を主治医と共有することで、より適切な治療方針の決定に役立てることができます。
糖尿病患者の運動療法と脈拍管理
運動療法において、脈拍管理は安全で効果的な運動を実施するための重要な指標となります。運動中の適切な脈拍数は、年齢や体力レベル、合併症の有無によって個人差がありますが、一般的な目安として最大心拍数(220-年齢)の50〜70%の範囲内に維持することが推奨されます。また、運動中の脈拍モニタリングは、手首や頸部での触診による方法の他、心拍計の使用が有効です。特に自律神経障害を合併している患者さんは、運動強度の自覚が困難な場合があるため、客観的な脈拍測定が不可欠です。具体的には、運動開始前、運動中(少なくとも15分ごと)、運動後の測定を習慣化することで、より安全な運動療法が可能となります。なお、運動中に脈拍が急激に上昇したり、通常より回復が遅い場合は、運動強度の調整が必要です。特に、運動開始から終了まで徐々に脈拍が上昇し続ける場合や、運動後15分経過しても安静時の値に戻らない場合は、運動強度が高すぎる可能性があります。また、低血糖のリスクを考慮して、運動前後の血糖値チェックと合わせた脈拍管理が重要です。運動中に急激な脈拍上昇を感じた場合は、低血糖の可能性も考慮して、直ちに運動を中止し、血糖値を確認する必要があります。このように、脈拍モニタリングは単なる運動強度の指標だけでなく、安全管理の重要なツールとしても機能します。
糖尿病性ケトアシドーシスと脈拍変化
糖尿病性ケトアシドーシス(DKA)は、糖尿病急性合併症である「糖尿病昏睡」の一つです。インスリンの絶対的な不足により、血糖値が著しく上昇し、体内でケトン体が蓄積することで起こります。この状態は早期発見と適切な治療が必要であり、脈拍の変化は重要な警告サインとなります。以下、DKAにおける脈拍変化の特徴と臨床的意義について詳しく説明します。
<DKAにおける脈拍異常とその機序>
糖尿病性ケトアシドーシスでは、著明な頻脈が特徴的な所見となります。多くの場合、心拍数は120回/分以上に上昇し、重症例では140回/分を超えることもあります。この頻脈は、高血糖による血液の浸透圧上昇、脱水による循環血液量の減少、アシドーシスによる心筋収縮力の低下を代償するために生じます。また、ストレスホルモンの上昇も頻脈を助長する要因となります。
<脈拍モニタリングの臨床的意義>
脈拍の継続的なモニタリングは、DKAの重症度評価と治療効果の判定に不可欠です。頻脈の程度は脱水の重症度と相関し、治療による改善とともに正常化していきます。特に、脈拍の触れ方が弱く速い場合は、循環血液量の著明な減少を示唆する危険なサインです。また、治療開始後に脈拍が改善しない場合は、治療が不十分である可能性を考慮する必要があります。
<病態進行の指標としての脈拍>
脈拍変化は、DKAの進行度を評価する上で重要な指標となります。初期には代償性の頻脈のみが見られますが、病態が進行すると脈圧の減少や不整脈が出現することがあります。特に、突然の徐脈への変化や不整脈の出現は、電解質異常や心筋障害の合併を示唆する危険なサインとして注意が必要です。
糖尿病性ケトアシドーシスにおける脈拍変化は、病態の重症度を反映する重要な臨床指標です。頻脈の程度、脈圧の変化、リズムの異常などを継続的にモニタリングすることで、早期の治療介入と適切な治療効果の判定が可能となります。また、脈拍の正常化は治療の終点を判断する指標としても有用です。医療従事者と患者さん双方が脈拍変化の重要性を理解し、適切なモニタリングを行うことが、DKAの予後改善につながります。
糖尿病治療薬による脈拍への影響
糖尿病治療において、血糖コントロールのために様々な薬剤が使用されます。これらの薬剤の中には、脈拍に影響を与えるものがあるため、適切な薬剤選択と経過観察が重要となります。以下、各薬剤の脈拍への影響と注意点について詳しく解説します。
【糖尿病治療薬による脈拍への影響1】糖尿病治療薬の心拍数への作用機序
糖尿病治療薬の多くは、直接的または間接的に心拍数に影響を及ぼします。インスリン製剤は、低血糖による交感神経系の活性化を介して頻脈を引き起こすことがあります。また、GLP-1受容体作動薬は、消化管ホルモンを介して心拍数を若干増加させる傾向があります。一方、メトホルミンなどのビグアナイド薬は、一般的に心拍数への影響は少ないとされています。
【糖尿病治療薬による脈拍への影響2】要注意薬剤と心拍変動
以下の薬剤は、特に脈拍変化に注意が必要です。定期的な脈拍モニタリングと、必要に応じた用量調整が推奨されます。
<GLP-1受容体作動薬>
この薬剤は消化管ホルモンを介して心拍数に影響を与え、平均して2-3回/分の心拍数増加が認められます。特に投与開始時期には注意深い観察が必要で、急激な心拍数上昇が見られた場合は用量調整を検討する必要があります。
<SGLT2阻害薬>
浸透圧利尿による循環血液量の減少から、代償性の頻脈が出現することがあります。特に高齢者や腎機能低下患者、利尿薬併用例では注意が必要です。脱水予防と適切な水分摂取の指導が重要となります。
<スルホニル尿素薬>
低血糖による反射性頻脈が主な問題となります。特に高齢者や腎機能低下患者では、低血糖のリスクが高まるため、慎重な脈拍モニタリングが必要です。食事摂取量が不安定な患者さんでは特に注意が必要です。
<インスリン製剤>
低血糖による反射性頻脈が最も重要な副作用の一つです。特に夜間の低血糖は気付きにくく、持続的な頻脈の原因となることがあります。基礎インスリンの過量投与に注意が必要で、就寝前の血糖値と脈拍数の確認が推奨されます。
【糖尿病治療薬による脈拍への影響3】治療薬調整時の脈拍管理
薬剤開始時や用量調整時には、慎重な脈拍モニタリングが必要です。新規薬剤の開始後2-4週間は、朝晩の脈拍測定が推奨されます。また、運動療法を併用している場合は、運動時の脈拍変動にも注意が必要です。異常な脈拍変動を認めた場合は、速やかに医療機関に相談することが重要です。
糖尿病治療薬による脈拍への影響は、薬剤の種類や患者の状態によって様々です。特に、GLP-1受容体作動薬やSGLT2阻害薬などの新規薬剤では、定期的な脈拍モニタリングが重要となります。また、低血糖による反射性頻脈にも注意が必要です。医療従事者は、各薬剤の特性を理解し、個々の患者に応じた適切な薬剤選択と経過観察を行うことが求められます。さらに、患者自身による日常的な脈拍測定と記録も、安全な薬物療法を継続する上で重要な役割を果たします。
1型糖尿病と2型糖尿病:脈拍への影響の違い
1型糖尿病と2型糖尿病では、脈拍への影響メカニズムが異なるため、それぞれの特徴を理解し、適切な管理を行うことが重要です。ここでは、1型糖尿病と2型糖尿病が脈拍に与える影響の違いについて解説します。
<1型糖尿病の脈拍変動>
1型糖尿病では、膵臓のβ細胞が破壊されることによりインスリンが著しく不足し、これに伴う代謝の変化が自律神経系に影響を及ぼします。特に発症初期や血糖コントロールが不安定な時期には、交感神経系の活性化により脈拍数が増加する傾向がみられます。また、低血糖時には急激な脈拍上昇が起こることがあり、これは体が低血糖を補正しようとするストレス反応の一つとして現れます。なお、若年での発症が多い1型糖尿病では、この自律神経への影響が長期に及ぶ可能性があり、心拍変動性の低下として現れることがあります。
<2型糖尿病の脈拍管理>
2型糖尿病における脈拍への影響は、主にインスリン抵抗性と関連した代謝異常によってもたらされます。肥満や運動不足といった生活習慣要因が重なることで、安静時脈拍が徐々に上昇する傾向があります。また、高血圧や動脈硬化といった合併症の進行も脈拍変動に影響を与え、特に夜間の脈拍低下が見られにくくなることがあります。そのため、2型糖尿病患者の脈拍管理では、生活習慣の改善と合併症予防が重要な鍵となります。
<糖尿病タイプ別の心血管リスク管理>
1型糖尿病と2型糖尿病に共通するのは、長期的な血管合併症のリスクです。しかし、その発症メカニズムと進行過程には違いがあります。1型糖尿病では自己免疫反応による血管障害が主体となるのに対し、2型糖尿病では代謝症候群に関連する複合的な要因が関与します。脈拍管理においても、1型では急性の変動に注意が必要である一方、2型では慢性的な上昇傾向への対応が重要です。また、運動療法を行う際の脈拍管理も、それぞれのタイプで異なるアプローチが求められます。したがって、両タイプの糖尿病の違いを理解することが大切です。両タイプに応じた適切な脈拍管理を行うことで、より効果的な治療計画を立てることができ、結果的に患者のQOL向上にも貢献します。
まとめ:糖尿病管理における脈拍の重要性
糖尿病患者における脈拍管理は、血糖コントロールと並んで重要な健康指標です。1型糖尿病と2型糖尿病では、それぞれ異なる管理方法が必要ですが、いずれの場合も日常的な脈拍モニタリングが合併症予防に重要な役割を果たします。日常生活における具体的な管理方法としては、朝晩の定期的な脈拍測定を習慣化することが推奨されます。特に、運動前後や低血糖を疑う症状が現れた際の測定が重要です。また、安静時の脈拍が継続的に上昇傾向にある場合や日内変動が大きい場合には、生活習慣の見直しが必要となります。なお、脈拍データの詳細な収集にはウェアラブルデバイスが効果的です。これにより自己管理の質を高めることができます。さらに、医療専門家との連携においては、収集したデータを診察時に提示することで、運動療法の強度調整や投薬内容の見直しなど、より適切な治療方針の決定に役立てることができ、不整脈などの心血管合併症の早期発見にも有用です。このように、適切な脈拍管理は糖尿病の総合的なコントロールにおいて重要な役割を担っています。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.25
糖尿病患者のための間食ガイド:血糖値をコントロールしながら楽しむ方法
糖尿病・代謝内科に関する記事です。
この記事では「間食が血糖値に与える影響」について解説していきます。後半部分では、「糖尿病患者が避けるべき間食」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病と間食の基本知識
間食を摂るべきタイミングと注意点
血糖値を上げにくいおすすめ間食
間食におすすめの市販食品と選び方のポイント
糖尿病の方でも安心!栄養満点の手作り間食レシピ
妊娠糖尿病や1型糖尿病の場合の間食
間食と栄養バランス:たんぱく質と食物繊維を意識する
糖尿病患者が避けるべき間食
まとめ:間食で血糖値管理をサポートする
糖尿病と間食の基本知識
糖尿病の方にとって、間食は血糖コントロールに大きく影響する重要なポイントです。適切な間食の取り方を知ることで、より快適な血糖管理が可能になります。まずは、間食と血糖値の関係、安全に間食を楽しむコツをご説明します。
<間食が血糖値に与える影響>
間食は、食後血糖値に直接影響を与えます。特に単純糖質を含む菓子類は、摂取後すぐに血糖値を急上昇させます。これは、消化・吸収が速い糖質が一度に体内に入るためです。例えば、清涼飲料水や菓子パンなどは、摂取後15~30分で血糖値を急激に上昇させます。一方、食物繊維を含む野菜や、タンパク質、脂質を組み合わせた間食は、血糖値の上昇を緩やかにします。ただし、空腹時に間食を摂ると血糖値の変動が大きくなりやすい点に注意が必要です。
<血糖値スパイクや高血糖のリスク>
急激な血糖値の上昇(血糖スパイク)は、短期的には疲労感や口渇を引き起こし、長期的には血管障害のリスクを高めるため注意が必要です。特に就寝前の間食には注意が必要です。夜間の高血糖は質の良い睡眠を妨げ、翌朝の血糖コントロールにも悪影響を与える可能性があります。また、不適切な間食習慣は体重増加を招き、インスリン抵抗性を悪化させる恐れがあります。さらに、血糖値が急上昇した後の急激な低下(反応性低血糖)は、めまいや空腹感を引き起こす原因となるため、こちらも十分に注意が必要です。
<間食を楽しむための基本ルール>
糖尿病があっても間食を楽しむことは可能です。以下の基本ルールを守ることで、血糖コントロールと間食を両立させることができます。
・間食は1日の総カロリーの10~20%以内に抑える
・食物繊維が豊富な果物や、低GI食品を選ぶ
・タンパク質や脂質を組み合わせる(例:りんご+チーズ、豆乳+ナッツ類)
・空腹時を避け、食後2~3時間後に摂取する
・血糖値を測定し、自分に合う間食を見つける
特におすすめなのは、以下の食品です。
・食物繊維が豊富で低カロリーの野菜スティック
・良質なタンパク質を含む無糖ヨーグルト
・適度な脂質を含むナッツ類
糖尿病患者さんにとって、間食は単なる楽しみではなく、血糖コントロールに影響を与える重要な要素です。急激な血糖値の上昇を避けるため、食品の選び方や摂取のタイミングに注意を払うことが大切です。適切な間食習慣を身につけることで、血糖値の安定化と生活の質の向上の両立が可能になります。
間食を摂るべきタイミングと注意点
間食のタイミングは、糖尿病患者の血糖コントロールを左右する重要な要素です。適切なタイミングで間食を摂ることで、血糖値を安定させながら食事の満足感を高めることができます。ここでは、間食を摂る理想的なタイミングと注意点を解説します。
<最適な間食のタイミング>
一般的に、間食に最適な時間帯は食後2~3時間後です。この時間は、前回の食事による血糖値の上昇が落ち着き、次の食事まで余裕があるためです。具体的な例として以下のタイミングが推奨されます。
・朝食後の間食:10時前後
・昼食後の間食:15時前後
・夕食後の間食:避けることが望ましい
運動前後も良いタイミングです。特に運動前の軽い間食は低血糖の予防に役立ちます。ただし、空腹時の間食は血糖値を急激に上昇させる可能性があるため避けてください。
<夜間・就寝前の間食リスク>
夜間は身体の活動量が減少し、糖質の代謝が低下するため、高血糖状態が長時間続くリスクがあります。さらに、夜間の高血糖は良質な睡眠を妨げるだけでなく、翌朝の血糖コントロールを悪化させる原因にもなります。その一例として、「暁現象」と呼ばれる早朝の血糖値上昇を助長する可能性が挙げられます。この現象は、1日の血糖コントロール全体に影響を及ぼすため注意が必要です。なお、どうしても夜間に間食を摂る必要がある場合は、低糖質かつ高タンパクな食品を選ぶことが望ましいです。例えば、ゆで卵やチーズなどは適切な選択肢です。ただし、その際も摂取量を必要最小限に抑えることを心がけることが重要です。
<食後デザートの活用>
意外に感じるかもしれませんが、食事直後にデザートを楽しむことには特有のメリットがあります。食事で摂取した食物繊維やタンパク質により、糖質の吸収が緩やかになることに加え、すでにインスリンが分泌されている状態であるため、血糖値の上昇を抑えやすいという特徴があります。また、食事の一部としてデザートを楽しむことで、後からの間食欲求を抑制できる効果も期待できます。そのため、適度な甘味により食事全体の満足度が向上し、結果として過剰な間食を防ぐことにもつながります。ただし、これはデザートのカロリーを食事の総カロリーに含めて計算することが前提となります。
間食のタイミングは、血糖コントロールの重要な要素です。基本的には食後2〜3時間後が最適で、夜間の間食は避けることが推奨されます。また、食後すぐのデザートという選択肢も、適切に管理すれば血糖コントロールの面で有効な場合があります。ただし、これらは一般的な指針であり、個人の生活リズムや血糖値の変動パターンによって最適なタイミングは異なります。血糖値の自己測定を行いながら、自分に合った間食のタイミングを見つけていくことが大切です。不安な点がある場合は、必ず主治医に相談してください。
血糖値を上げにくいおすすめ間食
血糖値を上げにくい間食を選ぶことは、糖尿病の方の血糖コントロールに重要です。以下におすすめの間食をご紹介します。
<ナッツ類(アーモンド、くるみ、カシューナッツなど)>
ナッツ類には、良質な脂質とタンパク質が含まれている上に、血糖上昇が緩やかなためお勧めです。摂取量は1回手のひら半分程度(20-30g)を目安にしてください。
<チーズ・乳製品(プロセスチーズ、カッテージチーズなど)>
チーズ・乳製品には、カルシウムとタンパク質が豊富で満腹感が持続するためお勧めです。摂取量はプロセスチーズ1切れまたはカッテージチーズ大さじ2杯程度を目安にしてください。
<ゆで卵>
ゆで卵は、良質なタンパク質源で血糖値への影響が少ないためお勧めです。摂取量は1日1個程度を目安にしてください。
<こんにゃくゼリー>
こんにゃくゼリーは、食物繊維が豊富で、ほぼカロリーゼロのため、糖質が気になる方の甘味代わりとしてお勧めです。摂取量は1回1個程度を目安にしてください。
<野菜スティック(きゅうり、セロリ、人参など)>
野菜スティックは、食物繊維が豊富で低カロリーなためお勧めです。摂取量は片手に軽く乗る程度を目安にしてください。なお、少量の低脂肪ディップと組み合わせても楽しめます。
これらの間食は、単体で食べるよりも、組み合わせることでより効果的です。例えば、チーズと野菜スティック、ゆで卵とミニトマト、ナッツと乳製品など、タンパク質や食物繊維を組み合わせることで、血糖値の上昇を緩やかにし、満腹感も持続します。なお、間食を選ぶ際は一度に食べ過ぎないよう、あらかじめ小分けにしておくことをお勧めします。
間食におすすめの市販食品と選び方のポイント
市販食品を選ぶ際は、糖質量と食物繊維量を確認することが大切です。適切な選択により、血糖値を安定させながら間食を楽しむことができます。以下は特におすすめの市販食品とその選び方のポイントです。
<高カカオチョコレート(カカオ70%以上)>
カカオ含有量が70%以上の高カカオチョコレートは、糖質量を抑えつつ、食物繊維やポリフェノールを摂取できる優れた間食です。通常のチョコレートと比較して糖質が少なく、血糖値の急激な上昇を防ぐ効果が期待できます。ただし、食べ過ぎには注意してください。
<大豆バー(ソイジョイなど)>
大豆由来のたんぱく質と食物繊維が豊富な大豆バーは、満腹感を得やすい間食として最適です。ソイジョイなどの製品は糖質が比較的少なく、栄養バランスにも優れています。なお、1本あたりの糖質量が約10g程度で、間食として適切な範囲内に収まります。
<低糖質ゼリー>
低糖質ゼリーは、食後のデザートや軽い間食として便利です。特に寒天やこんにゃくを使用したものは食物繊維が豊富で、満腹感も得られます。なお、市販品を選ぶ際は糖質量が5g以下のものを基準にしてください。
<プロテインバー(糖質オフタイプ)>
糖質オフタイプのプロテインバーは、たんぱく質を効率よく摂取できる食品です。運動後の間食としても適しており、血糖値の上昇を抑えながら必要な栄養を補えます。ただし、人工甘味料を含む製品が多いため、体調や好みに合わせて選んでください。
これらの間食は、いずれも1回あたり100kcal前後に抑えることが理想的です。また、間食を摂る時間をあらかじめ決め、できるだけ毎日同じ時間にすることで血糖値の変動を最小限に抑えることができます。なお、商品選びの際は必ず栄養成分表示を確認し、糖質量と併せてカロリーもチェックすることをお勧めします。
糖尿病の方でも安心!栄養満点の手作り間食レシピ
糖尿病の方の間食は、市販品だけでなく手作りでも十分に楽しむことができます。ここでは、糖質を抑えながらたんぱく質や食物繊維が豊富な簡単レシピをご紹介します。
<野菜たっぷりの低糖質スープ>
野菜スープは、キャベツ、セロリ、玉ねぎなどを細かく刻み、コンソメと水で煮込むだけで簡単に作れます。食物繊維が豊富な野菜スープは満腹感を得やすく、温かい一杯で体も心もリラックスできます。
<豆腐を使った低糖質スイーツ>
絹ごし豆腐をミキサーで滑らかにし、低糖質の甘味料と粉ゼラチンを混ぜ合わせることで、プリンのような食感のスイーツが簡単に作れます。豆腐は良質なたんぱく質源で糖質が少ないため、血糖値を気にする方に特にお勧めです。なお、バニラエッセンスを加えると香りが良くなり、より本格的な味わいを楽しむことができます。
<サラダチキン>
鶏むね肉を使ったサラダチキンは、たんぱく質が豊富で糖質がほとんど含まれない優れた間食です。作り方はシンプルで、鶏むね肉に塩麹やハーブで下味をつけた後、沸騰したお湯で茹でるだけです。冷蔵保存で約5日間持つので、作り置きしておけば手軽に楽しめます。
これらの手作り間食は、自分で材料や分量を調整できるため、安心して食べられる点が魅力です。さらに、保存容器に小分けしておくことで、食べ過ぎを防ぎ、適量を守るのにも役立ちます。ただし、調理の際は油分を控えめにし、一食分のカロリーを100kcal程度に抑えることを意識してください。
妊娠糖尿病や1型糖尿病の場合の間食
妊娠糖尿病や1型糖尿病の方は、通常の糖尿病とは異なる間食の管理が必要です。ここでは、血糖値の安定と栄養管理の両立に向けた、適切な間食の取り方についてご説明します。
<妊娠中の適切な間食選び>
妊娠糖尿病の方は、胎児の健全な発育のために適切な栄養摂取が欠かせません。間食には低GI(グリセミック・インデックス)の食品を選び、1回200kcal以下を目安とします。具体的には、無糖ヨーグルトと果物の組み合わせや、全粒粉を使用したクラッカーとチーズなどがお勧めです。なお、間食は午前中の空腹時や夕方の疲れやすい時間帯に、計画的に摂取することが重要です。
<1型糖尿病とインスリン管理>
1型糖尿病の方は、間食の際にもインスリン投与が必要となる場合がありますので注意が必要です。また、間食の糖質量に応じて追加インスリンの量を調整する必要があるため、糖質量が把握しやすい食品を選んでください。例えば、個包装の栄養補助食品やプロテインバーなど、栄養成分が明確に記載された食品が適しています。なお、運動前後の間食は低血糖の予防に欠かせません。特に運動後は血糖値が変動しやすいため、適切な間食を摂取することで血糖値の安定を図ることができます。
<特殊な状況に応じた栄養指導のポイント>
妊娠糖尿病や1型糖尿病の方の中には、つわりや体調不良など、特殊な状況に直面することもあります。例えば、つわりのある妊婦さんは食事の匂いや味に敏感になり、通常の食事が取りづらくなる場合があります。このようなときには、食べやすいものを少量ずつ、頻回に分けて摂取する方法がお勧めです。また、体調不良時や発熱時は、通常より血糖値が不安定になりやすいため、より頻繁な血糖値チェックと併せて、消化の良い間食を選ぶことも大切です。具体的には、おかゆやスープなど、体に負担をかけない食品が適しています。
妊娠糖尿病や1型糖尿病の間食管理は、個々の状況に応じた細やかな調整が重要です。医師と相談しながら、自身の生活リズムに合わせた間食プランを立ててください。また、血糖値の記録と合わせて間食の内容も記録することで、より適切な管理が可能になります。
間食と栄養バランス:たんぱく質と食物繊維を意識する
間食では、単に糖質を制限するだけでなく、たんぱく質と食物繊維を適切に組み合わせることが血糖値管理にとって重要です。たんぱく質は血糖値の上昇を緩やかにし、筋肉量の維持にも欠かせません。また、食物繊維は糖質の吸収を遅らせ、血糖値の急上昇を防ぐ効果があります。さらに、腸内環境を整える働きもあり、総合的な健康管理に役立ちます。なお、間食を選ぶ際は、チーズや卵、豆腐などのたんぱく質源と、野菜や海藻類などの食物繊維を含む食品を組み合わせるようにしてください。特に、クッキーやフルーツなど糖質が多い食品を食べる際には、必ずたんぱく質や食物繊維と一緒に摂取することが大切です。例えば、りんごを食べる際にはプロセスチーズを添える、クッキーを食べる際には食物繊維が豊富なナッツを組み合わせるなどの工夫が効果的です。以下は、おすすめの組み合わせ例です。
・無糖ヨーグルト(100g)とブルーベリー(30g)
・カッテージチーズ(30g)とミニトマト(50g)
・茹で卵(1/2個)と野菜スティック(きゅうり・にんじん)
・絹豆腐(50g)と黒ごま(小さじ1)
・アーモンド(10g)と乾燥おから(大さじ1)
このように、たんぱく質と食物繊維を意識的に組み合わせることで、より効果的な血糖値管理と栄養バランスの改善が期待できます。日々の間食選びに、ぜひ参考にしてください。
糖尿病患者が避けるべき間食
糖尿病患者さんにとって、間食の選び方は血糖コントロールを左右する重要なポイントです。適切な間食選びは、血糖値の安定だけでなく、QOLの維持にも大きく影響します。ここでは、避けるべき間食と、健康的な代替案、さらに甘いものへの欲求をコントロールする方法をご紹介します。
<知っておきたい危険な間食の特徴>
間食による急激な血糖値の上昇は、糖尿病の管理において大きな課題となります。特に注意が必要なのは、精製糖質を多く含む食品です。例えば、市販のスイーツ類、清涼飲料水、果物の過剰摂取などが挙げられます。これらの食品は、血糖値を急激に上昇させるだけでなく、空腹感を助長し、過食のリスクも高めます。また、食べる時間帯も重要で、就寝前の間食は特に避けるべきです。
<要注意!高糖質・高カロリー食品の影響>
菓子パンやスナック菓子などの高糖質・高カロリー食品は、血糖値の急上昇を引き起こすだけでなく、インスリン分泌を過剰に促進します。これにより、インスリン抵抗性が悪化し、長期的な血糖コントロールを困難にする可能性があります。また、これらの食品には往々にして高い脂質含有量があり、肥満や心血管疾患のリスクも高めます。
<血糖値の変動を抑える食品選び>
血糖値の急激な変動を避けるために、以下の食品は控えてください。
・白米を使用したおにぎり
・市販のジュース類
・チョコレート菓子
・アイスクリーム
代替案としては、以下の食品がお勧めです。
・小豆入り糖質オフヨーグルト
・ナッツ類(無塩)
・低糖質プロテインバー
・蒸し野菜スティック
<甘いものへの欲求をコントロールする方法>
甘いものへの欲求は、単なる味覚の問題だけでなく、しばしばストレスや疲労と関連しています。これに対処するためには、まず規則正しい食事で血糖値を安定させることが重要です。血糖値が乱高下すると、さらなる甘いものへの欲求を引き起こすためです。また、ストレスは多くの場合、過食や間食の原因となるため、散歩や趣味などの自分に合ったストレス解消法を見つけることをお勧めします。さらに、日頃から低糖質の代替品を用意しておくことも効果的です。例えば、糖質オフのお菓子や、ナッツ類を常備しておくと、急な甘いものへの欲求に対応できます。なお、間食の時間を決めて計画的に摂取することで、無秩序な食行動を防ぐことができます。これらの方法を組み合わせることで、甘いものへの欲求をより効果的にコントロールすることが可能になります。
間食を完全に避けることは現実的ではありません。重要なのは、賢く選択することです。食物繊維が豊富でタンパク質を含む間食を選び、適量を守ることで血糖値の安定と満足感の両立が可能です。また、間食を楽しみながらも、自己管理の一環として捉える意識を持つことが大切です。定期的な血糖値チェックと合わせて、自分に合った間食のパターンを見つけてください。
まとめ:間食で血糖値管理をサポートする
糖尿病患者の皆様にとって、間食は決して禁止されるものではありません。むしろ、適切に選択し管理することで、血糖値の安定と生活の質の向上に役立てることができます。間食において大切なのは、食事と間食のバランスを考え、計画的に取り入れることです。例えば、午後の仕事中に集中力が低下する時間帯には、食物繊維が豊富な全粒粉のクラッカーとナッツ類を組み合わせることで、血糖値の急上昇を防ぎながら満足感を得ることができます。また、休日のティータイムには、糖質オフスイーツと温かい緑茶を楽しむことで、リラックスした時間を過ごせます。さらに、家族や友人と間食の時間を共有することで、より豊かな食生活を実現できます。このように、間食を制限するのではなく、賢く選択し楽しむことで、より持続可能な血糖値管理が可能となります。まずは小さな変更から始めて、自分に合った間食の習慣を見つけてください。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.25
糖尿病のインスリンポンプ療法とは:費用やメリット・デメリットを解説
糖尿病・代謝内科に関する記事です。
この記事では「インスリンポンプ療法」について解説していきます。後半部分では、「インスリンポンプ使用時の注意点」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
インスリンポンプ療法とは?
インスリンポンプ療法のメリット
インスリンポンプの基本的な使い方
小児糖尿病患者におけるインスリンポンプの使い方
インスリンポンプ使用時の注意点
インスリンポンプを使うための手続きと保険適用について
インスリンポンプのデメリット
特殊な状況でのインスリンポンプ使用
まとめ
インスリンポンプ療法とは?
インスリンポンプ療法は、体内で不足しているインスリンを24時間体制で持続的に補充する先進的な治療法です。この治療法では、携帯電話くらいの大きさの小型ポンプ装置を使用し、細いチューブを通じて皮下に持続的にインスリンを注入します。以下に、インスリンポンプの仕組み、従来のインスリン注射療法との比較、および導入時の注意点について解説します。
<インスリンポンプの仕組み>
インスリンポンプは、体内の膵臓の働きを模倣するように設計されています。ポンプ内部には超速効型インスリンが充填され、あらかじめプログラムされた設定に従って少量ずつ自動的に注入されます。これを基礎インスリンと呼び、生活リズムに合わせて時間帯ごとの注入量を細かく調整することが可能です。また、食事の際には患者自身がボタン操作で追加のインスリンを注入することができます。なお、食事量や運動量に応じて、柔軟に投与量を調整できる点も大きな特徴です。
<インスリン注射療法との比較>
従来のインスリン注射療法と比較すると、インスリンポンプ療法には複数の利点があります。まず注射回数が大幅に減少し、より自然な形でインスリン補充ができることから血糖値の変動を抑えやすくなります。また、夜間の低血糖のリスクも軽減され、きめ細かな血糖コントロールが可能になります。実際の臨床データでは、HbA1c値の改善や重症低血糖の減少が報告されています。
<導入にあたっての注意点>
1型糖尿病患者さんの場合、インスリンポンプ療法により生活の質が大きく向上することが期待できます。ただし、機器の操作方法の習得や定期的なメンテナンスが必要なため、導入時には医療チームによる十分な指導とサポートが不可欠です。また、保険適用の条件もありますので、主治医との詳しい相談が推奨されます。
インスリンポンプ療法のメリット
インスリンポンプ療法は、従来のインスリン注射療法と比較して、血糖コントロールの質を大きく向上させる可能性を持つ治療法です。24時間持続的なインスリン投与により、より生理的なインスリン補充が実現可能となります。以下に、インスリンポンプ療法のメリットを詳しく紹介します。
<血糖コントロールの改善と合併症予防>
最も重要なメリットは、血糖値の変動幅が小さくなることです。従来の注射療法では避けられなかった急激な血糖値の上昇や低下が抑えられ、より安定した血糖コントロールを実現できます。これにより、網膜症や腎症、神経障害といった糖尿病性合併症のリスクを低減させることが期待できます。臨床研究では、HbA1c値の改善や重症低血糖の発生頻度の減少が報告されています。
<生活の質(QOL)の向上>
インスリンポンプ療法では、従来の多数回の注射が不要となるため、外出先での注射の心配もなくなります。また、運動時や食事量の変更時にも、インスリン量を細かく調整できるため、より柔軟な生活が可能になります。
<最新技術との連携による利点>
最新のインスリンポンプは、連続血糖測定器(CGM)と連動することで、より精密な血糖管理が可能です。血糖値の傾向をリアルタイムで確認でき、それに応じてインスリン投与量を最適化できることは、患者さんの自己管理能力の向上にもつながります。また、データ管理機能により、医療チームとより効果的な治療方針の相談が可能となります。
このように、インスリンポンプ療法は血糖コントロールの改善だけでなく、患者さんの日常生活の質を総合的に向上させる可能性を持つ、画期的な治療法といえます。
インスリンポンプの基本的な使い方
インスリンポンプ療法を安全かつ効果的に実施するためには、機器の基本的な操作方法を正しく理解することが重要です。ここでは、インスリンポンプの基本的な使用方法と、日常生活での注意点について解説します。
<インスリンポンプの準備と装着>
インスリンポンプの使用を開始する際は、まず清潔な環境でポンプへのインスリンの充填を行います。具体的には、専用のカートリッジに超速効型インスリンを充填し、気泡がないことを確認します。その後、インフュージョンセットを腹部や上腕部などの皮下に装着します。初期設定では、医師の指示に基づき、基礎インスリン量やボーラス計算の設定を行います。また、装着部位は定期的に変更し、同じ部位の繰り返し使用を避けることが重要です。
<基礎インスリンの設定>
基礎インスリンは24時間にわたって少量ずつ持続的に投与されるインスリンです。患者さんの生活リズムに合わせて、時間帯ごとに異なる投与量を設定することが可能です。例えば、早朝に血糖値が上昇しやすい「暁現象」がある場合は、その時間帯の基礎インスリン量を増やすなどの調整を行います。なお、運動時や体調不良時には、一時的に基礎インスリン量を増減させることもできます。
<食事時のボーラス投与>
食事の際には、摂取する炭水化物量に応じてボーラスインスリンを投与します。ポンプには炭水化物量から必要なインスリン量を計算する機能が搭載されており、食前の血糖値や予定している運動量なども考慮して投与量を決定します。なお、ポンプのボタン操作のみで簡単に追加できるため、食事の席でも周囲を気にすることなく投与が可能です。また、おやつや夜食などの間食時も同様に対応できます。さらに食欲不振時や体調不良時など、食事量が不規則な場合でも、その場で柔軟に投与量を調整することができます。
<日常的なメンテナンス>
インスリンポンプの安全な使用には、定期的なメンテナンスが欠かせません。インスリンの残量と電池残量は毎日確認し、インフュージョンセットは2~3日ごとに交換します。なお、交換の際は必ず清潔な手技で行い、装着部位に発赤や腫れがないかも確認してください。また、ポンプの設定値や投与履歴は定期的にバックアップを取っておくことをお勧めします。
インスリンポンプの使用には、基本的な知識と技術の習得が不可欠です。医療チームによる指導のもと、準備から日常的なメンテナンス、トラブル対応まで、段階的に操作方法を身につけていくことで、安全で効果的な血糖コントロールが実現できます。
小児糖尿病患者におけるインスリンポンプの使い方
インスリンポンプ療法は小児1型糖尿病患者の血糖コントロールを改善し、生活の質を向上させる有効な治療法です。ここでは、お子様と保護者の方々に向けて、安全で効果的なインスリンポンプの使用方法について解説します。
<日常生活に寄り添うインスリンポンプの装着方法>
インスリンポンプの装着には、お子様の年齢や生活スタイルに応じた工夫が必要です。幼児期では腹部や上腕部への装着が一般的ですが、活発に動き回る子どもの場合は、チューブの引っ掛かりを防ぐため、専用のポーチやベルトを使用することをお勧めします。また、入浴時には防水機能のないポンプは取り外す必要がありますが、この際は必ず保護者が管理してください。なお、就寝時は寝返りで外れないよう、パジャマの内側にポケットを付けるなどの工夫が効果的です。また、季節に応じた装着部位の選択も重要で、夏場は汗による粘着力の低下を考慮し、防水テープで補強することが望ましいです。
<学校生活での適切な管理と対応>
学校生活においては、教職員との密接な連携が不可欠です。担任の先生に対して、インスリンポンプの基本的な仕組みと緊急時の対応方法を説明してください。また、体育の授業や運動会などの行事の際は、低血糖のリスクを考慮し、一時的な基礎インスリン量の調整が必要となる場合があります。さらに、給食時の炭水化物カウントについては、栄養教諭とも情報共有を行い、正確な投与量の計算ができるよう支援体制を整えてください。なお、友人からの質問に対しては、お子様自身が自信を持って説明できるよう、年齢に応じた説明の仕方を練習しておくことも大切です。
<保護者に求められる役割と必須の注意事項>
保護者の方々には、日常的なメンテナンスと緊急時対応の準備が求められます。具体的には、インスリンの残量確認、注入セットの定期的な交換、電池残量のチェックなど、基本的な管理を習慣化することが重要です。また、低血糖や高血糖の症状に関する知識を深め、適切な対応ができるよう準備してください。さらに、予備のインスリンや注入セット、血糖測定器具は常に携帯し、災害時や機器トラブル時にも対応できるようにしてください。なお、お子様の成長に伴う基礎インスリン量の調整についても、主治医と相談しながら適切に管理していく必要があります。
インスリンポンプ療法の成功には、医療チーム、学校、そして家族の連携が不可欠です。定期的な血糖値の記録と分析を行い、生活パターンに合わせた細やかな調整を心がけてください。
インスリンポンプ使用時の注意点
インスリンポンプは、糖尿病の治療において優れた血糖コントロールをもたらす一方で、適切な使用と管理が求められる医療機器です。ここでは、日常生活における具体的な注意点と対処法について解説します。
<運動時における安全な使用>
運動時の血糖管理には特別な配慮が必要です。運動を始める1~2時間前から基礎インスリン量を20~50%程度減量することで、運動による低血糖のリスクを軽減できます。また、運動強度や継続時間によって調整幅は異なりますので、運動前後の血糖値を測定し、個人に適した減量率を見つけることも重要です。さらに、長時間の運動や競技スポーツの場合は、一時的なポンプの取り外しも検討してください。この際は必ず主治医と相談の上、運動中の代替インスリン投与計画を立てておく必要があります。なお、運動中は15分から30分ごとに血糖値をチェックし、必要に応じて糖質を補給することをお勧めします。
<入浴・水泳時の適切な対応手順>
防水機能のないインスリンポンプは、入浴や水泳時に一時的な取り外しが必要となります。ポンプの取り外し時間は原則として2時間以内とし、それ以上となる場合は代替インスリン投与を検討してください。具体的には、入浴前には血糖値を測定し、やや高めの値を維持しておくことで、入浴中の低血糖を予防できます。また、水泳の場合は、事前に血糖値が200mg/dL程度あることを確認し、30分ごとに休憩を取って血糖値をチェックすることをお勧めします。なお、ポンプを外している間も注入セットの針刺入部は防水テープで保護し、水が入り込まないよう注意が必要です。
<機器トラブル時の対応と予防策>
インスリンポンプの故障や不具合に備えて、常に代替手段を用意しておくことが重要です。注入セットの閉塞、電池切れ、システムエラーなどの機器トラブルに対応するため、予備の注入セット、インスリン、注射器、電池を携帯してください。また、トラブル発生時の一時的な対応として、インスリン注射への切り替え方法を習得しておく必要があります。定期的なアラーム確認や注入セットの交換、インスリンの充填作業を確実に行うことで、多くのトラブルを未然に防ぐことができます。なお、緊急時の連絡先リストを作成し、24時間対応可能な医療機関の情報も把握しておくことも大切です。
インスリンポンプ療法を安全に継続するためには、日常的な注意点を理解し、適切な対応を心がけることが不可欠です。運動や入浴などの場面では、事前の血糖値確認と必要な調整を行い、機器トラブルへの備えも怠らないようにしてください。
インスリンポンプを使うための手続きと保険適用について
インスリンポンプ療法は、保険診療として実施できる治療法です。ここでは、インスリンポンプを使用する際の手続きについて詳しく解説します。
<医療機関での導入検討と相談プロセス>
インスリンポンプ療法の導入を希望する場合、まずは専門医のいる医療機関での相談が必要です。初回相談では、現在の血糖コントロール状態、生活習慣、自己管理能力などについて詳しい評価が行われます。また、医療機関では、糖尿病療養指導士や看護師を含む医療チームが、患者さんの生活スタイルや治療目標に合わせた機種選定のアドバイスを行います。さらに導入前には、機器の使用方法や基本的な管理について十分な指導を受けることになります。この際、家族の協力体制や緊急時の対応についても確認が行われ、必要に応じて複数回の説明会や練習セッションが設けられます。
<保険適用の要件と申請手続き>
インスリンポンプ療法の保険適用には、特定の条件を満たす必要があります。基本的な要件として、頻回な注射療法を行っているにもかかわらず血糖コントロールが不十分な場合や、重症低血糖を繰り返す場合などが該当します。そして保険適用の申請には、専門医による詳細な診断書や治療経過の記録が必要となります。また、指定難病としての申請も可能な場合があり、この場合はさらなる医療費の軽減が期待できます。なお、申請手続きは医療機関のソーシャルワーカーや医事課のスタッフがサポートしてくれますので、必要書類や申請手順について相談することができます。
<継続的なサポート体制の構築>
インスリンポンプ導入後は、定期的なフォローアップが重要です。通常、導入直後は週1回程度の外来通院が必要となり、その後は月1回程度の定期診察に移行していきます。なお、フォローアップでは、血糖値データの解析や基礎インスリン量の調整、合併症のチェックなどが行われます。また、多くの医療機関では24時間対応の相談窓口を設置しており、機器トラブルや緊急時の対応について相談することができます。さらに、同じインスリンポンプを使用している患者さん同士の交流会や勉強会なども定期的に開催されており、実践的な使用のコツや日常生活での工夫について情報交換を行うことができます。
インスリンポンプ療法の導入には、医療機関での十分な相談と適切な手続きが必要です。保険適用により経済的負担を軽減できる可能性がありますので、早めに専門医に相談することをお勧めします。
インスリンポンプのデメリット
インスリンポンプ療法は優れた血糖コントロール方法ですが、いくつかの課題や注意点も存在します。ここでは、治療を検討される方々に向けて、想定されるデメリットとその対策について詳しく解説します。
<機器トラブルのリスクと安全対策>
インスリンポンプは精密な医療機器であり、様々な理由で故障や不具合が発生する可能性があります。最も一般的なトラブルは注入セットの閉塞で、これによりインスリンが適切に投与されず、高血糖を引き起こす危険があります。また、電池切れやシステムエラーなどの機器的な問題も起こり得ます。これらのトラブルに備えて、常に予備の注入セットやインスリン、注射器を携帯する必要があるため、日常生活における負担となります。さらに、機器の誤作動により過剰なインスリンが投与されるリスクもあるため、定期的な血糖値チェックと機器の動作確認が欠かせません。このような管理の必要性は、特に旅行や長時間の外出時に大きな課題となります。
<皮膚トラブルの予防と管理>
インスリンポンプの使用に伴う皮膚トラブルは、多くの患者さんが経験する問題です。注入セットの刺入部位では、発赤や炎症、かゆみなどが発生することがあります。また、長期間の使用により、皮膚の硬化や脂肪組織の変性が起こる可能性もあります。これらの問題を予防するためには、注入部位の定期的な変更と適切なローテーションが必要です。さらに、テープかぶれやアレルギー反応を引き起こすリスクもあるため、個人に適した粘着テープの選択や皮膚の清潔管理が重要となります。特に夏場は汗による皮膚トラブルが増加するため、より慎重な管理が求められます。
<心理的負担と生活への影響>
インスリンポンプを常時装着することによる心理的負担は、見過ごすことのできない重要な問題です。機器を身につけていることへの違和感や、他人の目を気にする不安感は、特に若年層や社会活動が活発な方々にとって大きなストレスとなることがあります。また、24時間体制での機器管理の必要性は、精神的な疲労を引き起こす可能性があります。さらに、アラーム音が鳴ることへの懸念や、入浴や運動時の取り外しの手間など、日常生活のあらゆる場面で制約を感じることがあります。これらの心理的負担に対しては、同じ治療を受けている患者さんとの交流や、専門家によるカウンセリングが有効な支援となります。
インスリンポンプ療法には確かにいくつかの課題がありますが、これらは適切な対策と準備により軽減することが可能です。機器トラブルへの備え、皮膚トラブルの予防、心理的サポートなど、それぞれの課題に対する対策を十分に理解した上で治療を開始することが重要です。また、医療チームによる定期的なフォローアップを受けることで、これらの問題に適切に対応することができます。デメリットを理解した上で、個々の生活スタイルや治療目標に照らし合わせて、インスリンポンプ療法の導入を検討することをお勧めします。
特殊な状況でのインスリンポンプ使用
インスリンポンプ療法は、個々の患者さんの状況に応じて柔軟な対応が可能な治療法です。ここでは、妊娠期や高齢期、特殊な職業環境など、特別な配慮が必要な状況での使用方法について解説します。
<妊娠期における最適な血糖管理>
インスリンポンプは、妊娠中の急激なホルモン変動に対応した細やかなインスリン量の調整が可能です。妊娠初期は低血糖のリスクが高まるため、基礎インスリン量を通常より10~20%減量することがあります。一方、妊娠中期から後期にかけては、インスリン必要量が増加するため、段階的な増量が必要となります。また、つわりの時期には食事量や時間が不規則になりやすいため、一時基礎レートの機能を活用することで柔軟な対応が可能です。なお、分娩時には医療チームと連携し、陣痛の状況に応じたインスリン投与量の調整を行います。
<高齢者に適したインスリンポンプ管理>
高齢者のインスリンポンプ使用では、認知機能や視力、手先の器用さなどを考慮した対応が必要です。具体的には、機器の操作を単純化し、大きな文字表示や音声ガイダンス機能を活用することで、より安全な使用が可能となります。また、低血糖のリスクを軽減するため、やや高めの血糖値を維持する設定とし、急激な血糖値の変動を避けることが重要です。さらに、転倒時の機器破損を防ぐため、専用のケースや保護カバーの使用も検討します。
<多様な職業環境での使用>
職業や生活スタイルに応じたインスリンポンプの使用方法は、治療の成功に大きく影響します。例えば、工場での重労働や建設現場での作業では、機器の保護と汗対策が重要です。このような場合には、防水・防塵機能付きのケースを使用し、注入セットの固定を強化することで、安全な作業が可能となります。また、交代勤務の場合には、勤務シフトに合わせて基礎インスリン量のパターンを設定することで、不規則な生活リズムに対応できます。さらに、頻繁な海外出張がある場合には、時差への対応や予備機器の携帯方法について、事前に医療チームと相談することが推奨されます。
特殊な状況でのインスリンポンプ使用には、それぞれの状況に応じた細やかな調整と対策が必要です。妊娠期、高齢期、特殊な職業環境など、様々な状況において、医療チームとの密接な連携のもと、個々の生活スタイルに合わせた最適な使用方法を見出すことが重要です。
まとめ
インスリンポンプ療法は、体内で不足しているインスリンを24時間体制で持続的に補充する先進的な治療法です。近年の技術革新により、より使いやすく安全性の高い機器が開発され、連続血糖測定システムとの連携による自動制御機能なども実用化されつつあります。一方で、機器の管理や携帯の負担、皮膚トラブルなどの課題も存在します。これらの課題に対しては、医療チームによる継続的なサポートと、患者さん一人ひとりの生活スタイルに合わせた細やかな対応が重要となります。したがって、インスリンポンプ療法に興味をお持ちの方は、医療機関での相談をお勧めします。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.25
糖尿病入院の種類や諸費用、抑え方について
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病で入院が必要となる理由」について解説していきます。後半部分では「糖尿病による入院費用の抑え方」や「退院後にかかる継続的な糖尿病医療費」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病で入院が必要となる理由
糖尿病による入院と諸経費の概要
糖尿病入院の種類、期間、概算費用
糖尿病入院に活用できる医療保険と自己負担
特殊なケースの入院費用
糖尿病による入院費用の抑え方
退院後にかかる継続的な糖尿病医療費
まとめ:糖尿病入院の費用管理
糖尿病で入院が必要となる理由
糖尿病は、体内で作られるインスリンの働きが不足することにより、高血糖状態になる疾患です。糖尿病は、適切な治療と管理が重要な慢性疾患であるため、時には入院が必要となることがあります。以下、糖尿病で入院が必要となる主な理由です。
<検査入院>
検査入院とは、糖尿病の正確な病態や合併症の進行状況を詳細に調べるための入院です。検査入院では、血液検査、尿検査、眼底検査、神経機能検査など、包括的な検査を集中的に行います。
なお、検査入院は専門医による詳細な検査によって糖尿病の状態を正確に把握し、最適な治療方針を決定するために重要な役割を果たしています。また、合併症のリスク評価や早期発見にも大きく貢献しています。
<教育入院>
教育入院は、糖尿病と上手に付き合っていくための知識とスキルを学ぶ入院のことを言います。教育入院では、医療スタッフから血糖管理、食事療法、運動療法、薬物療法などについて、詳細な指導を受けることができます。また、自己血糖測定、インスリン注射の方法、低血糖への対処法、食事のコントロールなど、日常生活における具体的な管理方法を学びます。
このように、教育入院では患者の生活の質を向上させ、糖尿病の自己管理能力を高めることを目的としています。
<治療入院>
治療入院は、糖尿病の症状が深刻であったり、緊急を要する状態で積極的な医学的介入が必要な場合に行われます。具体的には、高血糖や低血糖による危険な状態、ケトアシドーシス、糖尿病性昏睡、重度の合併症などの緊急事態に対応するために入院治療が必要となります。なお、治療入院では、集中的な医学的管理、薬物療法の調整、合併症の治療など、専門的で集中的なケアを提供しています。
糖尿病での入院は、検査、教育、治療の3つの主要な目的で行われます。それぞれの入院では、個々の状況に応じて、最適な入院形態を選択することが重要です。適切な医学的介入と患者教育により、糖尿病患者の生活の質を向上させ、合併症のリスクを最小限に抑えることができます。
糖尿病による入院と諸経費の概要
糖尿病の治療には、多くの場合、高額な医療費が伴います。ここでは糖尿病入院時に発生する様々な費用について詳しく解説し、患者の経済的準備に役立つ情報をお伝えします。
<糖尿病の入院にかかる諸費用>
糖尿病の入院費用は、複数の要因によって変動します。具体的には、保険適用、入院期間、治療の複雑さ、医療機関の種類などによって、最終的な負担額が大きく異なります。そのため、事前に自身の保険内容を確認し、想定される費用について医療機関に相談することが重要です。
<医療費(診察、検査、治療)>
医療費は入院費用の中で最も大きな割合を占めます。糖尿病治療では、定期的な診察、血液検査、画像診断、合併症検査などが必要となります。
さらに、インスリン治療や経口薬、合併症に対する追加治療も含まれるため、費用は複雑になります(公的医療保険や高額療養費制度を活用することで、経済的負担を軽減できる可能性があります)。
<食事代>
食事代は通常、入院費用に含まれますが一部自己負担となる場合があります。特別な食事指導や栄養相談も、この費用に含まれることがありますので事前にご確認ください。
<差額ベッド代>
個室や特別室は、標準的な病室と比べて設備の充実度が異なります。そのため、個室や特別室を希望する場合は追加の差額ベッド代が発生します。
<その他の雑費>
入院中に必要となる日用品、衣類、通信費、テレビのレンタル料など、様々な雑費が発生します。これらの費用は直接的な医療費には含まれませんが、入院生活に必要な出費となりますので、事前にご確認ください。
糖尿病による入院費用は、医療費、食事代、差額ベッド代、雑費など、多岐にわたります。
そのため患者は事前に保険内容を確認し、高額療養費制度などの経済的支援制度を活用することが重要です。また、医療機関と相談しながら、最適な治療と経済的負担のバランスを取ることが求められます。入院に伴う経済的不安を最小限に抑えるための情報収集と準備が、糖尿病治療において重要な要素となります。
糖尿病入院の種類、期間、概算費用
ここでは、各入院タイプの「期間」と「概算費用」について解説します。
<検査入院>
検査入院は、通常3日から1週間程度の期間で、詳細な医学的検査を集中的に実施します。検査には、血液検査、尿検査、画像診断、眼底検査、神経機能検査などが含まれます。なお、検査入院の自己負担額は健康保険の種類や医療機関によって異なりますが、おおよそ3万円から5万円程度となります。
<教育入院>
教育入院は、1週間から2週間程度の期間で、栄養指導、運動療法、インスリン自己注射指導、血糖管理の実践的スキル習得を行います。
教育入院では、専門スタッフによる集中的な指導により、患者の生活の質を改善することを目的としています。なお、教育入院の自己負担額は3万円から15万円程度です。ただし自己負担額は保険適用や医療機関によって変動しますので、事前に確認しておくことをお勧めします。
<治療入院>
治療入院は、通常2週間から1ヶ月程度の入院期間となり、高血糖、ケトアシドーシス、合併症などの緊急事態に対応します。
治療入院では、高額療養費制度の適用により、患者の経済的負担を軽減できる可能性がありますので、医療機関にご確認ください。なお、治療入院では、集中的な治療と専門的なケアを提供することで、患者の状態の安定と改善を目指しています。
<1ヶ月入院の費用例>
68歳の男性が25日間入院した場合の概算費用を紹介します。
・入院基本料:約15万円
・検査費用:約5万円
・投薬・注射料:約8万円
・処置料:約4万円
・その他の医療費:約3.9万円
・合計自己負担額:約35.9万円(高額療養費制度適用後)
実際の費用は、患者の保険種別、医療機関、治療内容によって大きく異なることに注意が必要です。入院の費用について正確に知りたい方は、医療機関に確認することをお勧めします。また、入院する際は、高額療養費制度などの経済的支援制度を活用することが重要です。事前に医療機関と相談し、入院に伴う支援制度についてご確認ください。
糖尿病入院に活用できる医療保険と自己負担
糖尿病治療における医療費は、患者にとって大きな経済的負担となります。しかし適切な医療保険制度と支援策を理解することで、治療に伴う経済的不安を軽減できます。
ここでは、糖尿病患者が活用できる医療保険制度と自己負担の仕組みについて詳しく解説します。
<3割負担の仕組み>
公的医療保険における自己負担は、通常、医療費の3割となります。具体的には、70歳未満の現役世代は原則として3割、70歳以上75歳未満は2割(現役並み所得がある場合は3割)の自己負担となります。
この制度により、患者は医療費総額の一定割合を負担し、残りを保険が補償します。糖尿病のような長期治療が必要な疾患においては、この負担軽減は重要な支援となります。
<高額療養費制度>
高額療養費制度は、月ごとの医療費の自己負担額が一定額を超えた場合に、超過分を支給する制度です。年齢や所得によって自己負担の上限額が異なるため、低所得者や重症患者にとって大きな経済的支援となります。
例えば、70歳未満で標準報酬月額が83万円以上の場合、月間の自己負担限度額は252,600円+(医療費総額−842,000円)×1%となります。
<限度額適用認定証>
限度額適用認定証は、入院時の医療費の自己負担額を大幅に軽減できる制度です。事前に市区町村の国民健康保険窓口または勤務先の健康保険組合で申請することで、入院医療費の窓口負担が自己負担限度額までに抑えられます。
糖尿病患者は、この認定証を利用することで、高額な入院費用の即時支払いを回避できます。
<特定疾病療養受療証>
慢性腎不全(人工透析)などの特定疾病の患者向けの制度で、月額1万円の自己負担上限額が設定されています。糖尿病性腎症で透析が必要な患者に特に有効です。
<傷病手当金>
会社員が病気療養のために休務する際に、標準報酬日額の3分の2相当額が支給される制度です。長期入院が必要な糖尿病患者の所得補償に役立ちます。
糖尿病入院における医療費負担は、3割負担、高額療養費制度、限度額適用認定証などの公的支援制度によって大幅に軽減できます。
そのため、患者は自身の状況に応じて、これらの制度を積極的に活用することが重要です。適切な制度利用は、糖尿病治療における経済的・心理的負担を軽減する重要な手段となりますので、事前に保険窓口や医療機関にご確認ください。
特殊なケースの入院費用
糖尿病は複雑な慢性疾患であるため、患者の状態によって入院費用が大きく異なります。ここでは、糖尿病における特殊なケースの入院費用について詳しく解説します。
<合併症がある場合>
糖尿病の合併症は、入院費用を大幅に増加させる要因となります。
例えば、糖尿病性腎症による人工透析、糖尿病性網膜症による眼科治療、神経障害、心血管疾患などの合併症は、追加の検査、専門的治療、長期入院を必要とします。
これらの合併症治療には、通常の糖尿病入院費用に加えて、専門的な医療処置や高度な医療機器使用による追加費用が発生します。なお、自己負担額は、合併症の種類と重症度によって大きく変動し、数十万円から数百万円に達することもあります。
<インスリン治療が必要な場合>
インスリン治療を要する糖尿病患者の入院費用は、経口薬のみの治療と比較して高額になる傾向があります。
インスリンポンプや持続的な血糖モニタリングなどの先進的治療技術は、高額な医療機器と専門的な医療スタッフによる継続的な管理を必要とします。また、インスリン自己注射の指導や、血糖値の頻繁な調整など、集中的な医療ケアが求められるため、入院期間の延長や追加の医療費が発生します。
なお、10日ほどの入院で、3割負担で約12万円から16万円程度の自己負担額が想定されます。
<妊婦の糖尿病入院>
妊娠中の糖尿病(妊娠糖尿病)は、母体と胎児の両方の健康に重大な影響を与えるため、より慎重で集中的な医療管理が必要となります。
そのため、入院費用には、定期的な血糖検査、胎児の健康モニタリング、栄養管理、インスリン治療、合併症予防のための専門的ケアが含まれます。
なお妊娠中の糖尿病入院は、通常10日から14日程度となり、自己負担額は約10万円程度と見込まれます。妊娠後期や高リスク妊娠の場合は、さらに高額になる可能性があります。
特殊なケースにおける入院費用は、合併症、治療方法、患者の状態によって大きく異なります。
そのため、高額療養費制度や限度額適用認定証などの経済的支援制度を活用してください。また、医療機関と十分に相談することも重要です。適切な医療費管理と経済的支援の活用により、質の高い治療を受けながら経済的負担を軽減することができます。
糖尿病による入院費用の抑え方
糖尿病治療における入院費用は、適切な戦略と知識を持つことで効果的に抑制することが可能です。ここでは、糖尿病入院に伴う費用を最小限に抑えるための実践的な方法を詳しく解説します。
<公的支援制度の活用>
医療費を抑制する最も効果的な方法の一つは、公的支援制度を徹底的に活用することです。そのため、高額療養費制度、限度額適用認定証、特定疾病療養受療証などの制度を事前に確認し、申請することが重要です。
なお、70歳未満の患者は、月間の自己負担限度額を理解し、医療費が上限を超えた場合に還付を受けられることを知っておく必要があります。また、各自治体や健康保険組合が提供する独自の医療費助成制度についても調査し、利用可能な支援を最大限に活用してください。
<入院期間の最適化>
入院期間を可能な限り短縮することで、医療費を大幅に削減できます。そのため、医師と相談しながら、必要最小限の入院期間を検討することが重要です。
また、早期退院後の外来通院や在宅でのセルフケアを積極的に取り入れることで、入院費用を抑制できます。さらに、退院後のフォローアップ計画を綿密に立て、再入院のリスクを最小限に抑えることも費用削減につながります。
<外来治療との併用>
入院治療と外来治療をバランス良く組み合わせることで、医療費を効果的に管理できます。
具体的には、短期集中的な入院治療の後、外来通院での継続的な管理に移行することで、入院費用を抑制しつつ、質の高い治療を受けることができます。また、予防医療と生活習慣の改善に注力することで、将来的な入院リスクと医療費を削減できます。
糖尿病による入院費用を抑制するためには、積極的に情報収集することが大切です。事前の準備と計画的な医療管理が、糖尿病治療における経済的な負担を大幅に軽減する鍵となります。
退院後にかかる継続的な糖尿病医療費
糖尿病は長期にわたる治療が必要な慢性疾患であるため、退院後も継続的な医療費が発生します。ここでは、退院後に患者が負担する継続的な医療費について詳しく解説します。
<外来診療の費用>
退院後の外来診療は、糖尿病管理において不可欠な部分です。通常、2〜3ヶ月に1回の定期的な診察が必要となり、1回の外来診療費用は保険適用後で3,000円から8,000円程度かかります。
また、血液検査、尿検査、眼底検査、神経機能検査などの追加検査も定期的に行われ、これらの費用も自己負担となります。
<薬剤費(インスリンを含む)>
薬剤費は、糖尿病患者の継続的な医療費の中で最も大きな割合を占めます。例えば、経口血糖降下薬の月間費用は、保険適用後で3,000円から1万円程度です。
また、インスリン治療が必要な患者の場合、インスリン製剤とその関連器具の費用は月間で1万5,000円から3万円程度になります。なお、最新の持効型インスリンや高性能なインスリンポンプを使用する場合は、さらに高額になる可能性があります。
<自己管理に必要な機器の費用>
血糖自己測定に必要な機器も、継続的な医療費の重要な要素です。例えば、血糖測定器は初期費用として1万円前後、テストストリップは月間3,000円から7,000円程度かかります。また、持続的血糖モニタリングシステム(CGM)を使用する場合、初期投資と月間のセンサー交換費用として、年間10万円以上の出費となることがあります。
<栄養指導と運動療法の費用>
栄養士による栄養指導は、糖尿病管理において重要な要素です。1回の指導料は保険適用後で3,000円から6,000円程度で、年に数回の指導が推奨されます。
また、糖尿病患者向けの運動療法プログラムや指導も、継続的な医療費に含まれます。専門家による指導は、生活習慣の改善と糖尿病管理に不可欠です。
月間の医療費は、患者の状態や治療方法によって大きく異なりますが、概算で1万円から5万円程度と見込まれます。
そのため、患者は高額療養費制度や医療費助成制度を活用し、経済的負担を軽減しながら、適切な治療を継続することが重要です。定期的な医療費の見直しと、予防的アプローチが長期的な経済的負担を抑制する鍵となります。
まとめ:糖尿病入院の費用管理
入院に伴う費用は、患者と家族にとって大きな経済的課題となるため、事前の費用見積もりと長期的な視点での費用管理が不可欠となります。
したがって入院する際は、まず医療機関に相談し、予想される検査、治療、薬剤、滞在費用などの詳細な内訳を確認してください。また、高額療養費制度や限度額適用認定証などの経済的支援制度について確認しておくことも重要です。
さらに、医療保険の詳細な内容を確認し、どの程度の費用が補償されるのかを把握することも重要です。場合によっては、追加の医療保険や特定の疾病保険への加入を検討することで、将来の経済的リスクを軽減できる可能性があります。事前の綿密な計画と医療機関との密接なコミュニケーションを通じて、経済的な不安を最小限に抑えながら、最適な治療を受けてください。
なお当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
糖尿病による自宅入院とは何か:メリットや費用も解説
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病による自宅入院」について解説していきます。後半部分では「自宅入院中の食事療法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病による自宅入院とは
自宅入院が推奨される糖尿病患者
自宅入院の準備と環境整備
血糖自己測定について
自宅での血糖管理
自宅入院中の食事療法
運動療法と生活管理
自宅入院時の緊急時の対応と注意点
自宅入院の経済的側面
まとめ:専門医からの自宅入院アドバイス
糖尿病による自宅入院とは
糖尿病の治療方法には、患者が一定期間病院に入院し、食事療法、運動療法、薬物療法などについて専門家から集中的に指導を受ける「教育入院」というアプローチがあります。この教育入院に似た効果を、自宅にいながら得ることを目指したのが「自宅入院」です。自宅入院は従来の病院での教育入院とは異なり、患者が自宅で集中的な医療指導を受けられる革新的な取り組みです。
具体的には、患者が慣れ親しんだ自宅環境で、医療専門家からきめ細やかなサポートを受けられるため、心理的負担を軽減しつつ、効果的な治療を進めることが可能となります。
また、医療チームは遠隔指導や定期的なオンライン面談を通じて、患者の生活スタイルに合わせた個別支援を提供します。これにより、単なる医学的介入を超えた、包括的で持続可能な糖尿病管理が実現します。
自宅入院が推奨される糖尿病患者
糖尿病の自宅入院は、特定の条件を満たす患者にとって最適な治療アプローチとして注目されています。
では、どのような方が「自宅入院」の対象になるのでしょうか。主に、病状が軽症から中等症の患者が対象です。この範囲の患者は血糖値のコントロールが比較的安定しており、深刻な合併症のリスクが低い状態にあるからです。また、自己管理能力が高い患者も、自宅入院の最良の候補者となります。
自己管理能力が高い方は、日常的に自己血糖測定ができ、適切な食事管理や定期的な運動を実践できるからです。さらに、「オンライン面談」に積極的に参加でき、家族や周囲のサポート体制が整っている患者も適しています。
家族やサポート体制の充実は、治療に対する精神的な安心感をもたらし、継続的な管理と生活改善の重要な要素となるからです。このように、自宅入院は患者の状態や生活環境に応じた柔軟なアプローチを可能にしているため、新しい医療モデルとして注目されています。ただし、重症の糖尿病患者や急性期の合併症がある患者、自己管理が困難な患者には適していませんので、ご注意ください。
自宅入院の準備と環境整備
効果的な自宅入院を実現するためには、綿密な準備が不可欠です。以下に、自宅入院に向けた具体的な準備と注意点をご紹介します。
<必要な医療機器>
自宅入院を成功させるためには、以下の医療機器を事前に準備することが重要です。
・血糖測定器(正確な測定が可能な最新モデル)
・インスリン注入器またはインスリンペン
・血圧計
・体重計
・体温計
・パルスオキシメーター(酸素飽和度測定器)
・必要に応じて持続血糖測定システム
<血糖管理スペースの整備>
自宅内に血糖測定と記録のための専用スペースを確保することが重要です。専用スペースは、明るく清潔で、医療機器を安全に保管できる場所を選んでください。なお、測定結果を記録するノートやアプリを準備し、経過を正確に追跡できるようにしてください。また、測定時に必要な消毒綿や絆創膏なども常備しておくことをお勧めします。
<緊急時の連絡体制と対応>
自宅入院中は、迅速な緊急対応が可能な連絡体制を構築する必要があります。担当医の連絡先、最寄りの病院の情報、家族や介護者の緊急連絡先をわかりやすい場所に掲示してください。また、低血糖や高血糖時の対処法について、事前に医療チームから詳細な指示を受け、対応マニュアルを準備することが大切です。
自宅入院を成功させるには、医療機器の準備だけでなく、生活環境全体を整備することが重要です。バランスの取れた食事のための調理スペース、定期的な運動を行うためのエリア、十分な休息が取れる環境など、総合的な生活空間の最適化が求められます。
血糖自己測定について
血糖自己測定(SMBG:Self-Monitoring of Blood Glucose)は、患者自身が専用の測定器を使って指先から少量の血液を採取し、血糖値を測定する方法です。
この自己測定は、糖尿病治療において非常に重要な役割を果たしています。特にインスリン治療中の患者にとって、低血糖の早期発見や予防、インスリン量の調整に不可欠なツールとなっています。血糖値は食事、運動、ストレスなどの影響で日内変動が大きいため、定期的な医療機関での検査だけでは、日々の血糖値の変動を把握することが困難です。
そのため、自己測定によって血糖値を測定することが重要です。血糖自己測定により、食前・食後の血糖値の変化や、運動による影響を確認することができるため、より細やかな治療調整が可能となります。また、測定結果を記録することで、生活習慣と血糖値の関係性を理解し、自己管理能力の向上にもつながります。なお、測定頻度については治療内容や血糖コントロールの状態によって個人差がありますが、一般的な目安として、インスリン治療中の方は1日3-4回(毎食前と就寝前)の測定が推奨されます。
また、経口糖尿病薬を使用している方は、基本的には主治医の指示に従いますが、週に2-3回程度の測定で十分な場合も多いです。
定期的な測定により、より安全で効果的な糖尿病治療を実現することができます。
自宅での血糖管理
正確な測定値を得るためには、適切な手順で実施することが不可欠です。
ここでは、患者ご自身が安全かつ正確に血糖値を測定するための手順をわかりやすく説明します。まずは測定を始める前に、以下の物品をご準備ください。
<必要な物品>
・血糖測定器
・血糖測定用センサー
・穿刺器具
・穿刺針(ランセット)
・アルコール綿
・記録ノート
・使用済み針専用の廃棄容器
以下、正確に血糖値を測定するための手順です。
<測定手順>
1.必要物品を準備します
測定に必要な物品をすべて手の届く場所に用意します。そして測定器の電源を入れ、正常に作動することを確認します。なお、センサーの使用期限を確認し、期限切れのものは使用しないようにしてください。
2.流水で手を洗い、乾かす
微温湯でしっかりと手を洗います。手が冷たいと血液が出にくいため、必要に応じて少し温めてください。そして清潔なタオルでよく水分を拭き取ってください。
3.穿刺具に針をセットします
新しい穿刺針を取り出し、穿刺器具に正しくセットします。この時、針先に触れないよう注意してください。なお、深さ調整は自分の皮膚の厚さに合わせて設定してください。
4.測定器にセンサーをセットします
センサーを測定器に差し込みます。この時、測定器の表示を確認し、正しく認識されているか確認します。エラーが表示された場合は、センサーを差し直してください。
5.消毒綿で指先(手のひら)を消毒し、よく乾燥させます
アルコール綿で穿刺部位を丁寧に消毒します。アルコールが完全に乾いてから穿刺を行ってください。アルコールが残っていると、測定値に影響を与える可能性がありますので、ご注意ください。
6.穿刺します
中指か薬指の腹部の端から少し内側を穿刺します。同じ場所を繰り返し穿刺しないよう、部位をローテーションすることが大切です。
7.必要量の血液をセンサーに吸い取ります
十分な量の血液が出たら、センサーの先端を血液に軽く触れさせます。強く押しつけたり、こすりつけたりせず、自然に吸い上げられるのを待ちます。
8.数秒程度で結果が表示されます
測定器の表示画面に測定値が表示されるまで、静かに待ちます。エラーが表示された場合は、新しいセンサーで再測定を行ってください。
9.結果を記録します
測定値を記録ノートに記入します。日付、時間、食事との関係(食前・食後など)も併せて記録しておくと、血糖値の変動パターンを把握するのに役立ちます。
10.針を針捨てに捨てて片付けます
使用済みの穿刺針は、必ず専用の廃棄容器に入れます。決して家庭ごみとして捨てないでください。廃棄容器がいっぱいになったら、かかりつけの医療機関や薬局に相談するか、お住まいの自治体の指示に従って適切に処分してください。なお、自治体によって処分方法が異なりますので、事前に確認することをお勧めします。
自宅入院中の食事療法
糖尿病の自宅入院において、食事療法は最も重要な治療戦略の一つです。そのため、糖尿病患者は、医療チームと栄養士が作成した個別の食事プランに従い、慎重に食事を選択し、調理することが求められます。適切な栄養管理は、血糖コントロールと全身の健康維持に直接的な影響を与えますので、積極的に取り組むことが重要です。なお、近年は、糖尿病患者向けの宅配食サービスが大きな助けとなっています。これらのサービスは、栄養バランスが計算された専門的な食事を自宅に届けるため、患者の負担を大幅に軽減できます。ただし、宅配食に完全に頼るのではなく、自分で調理するスキルを身につけることも大切です。食事療法では、少量の炭水化物、適切なタンパク質、十分な野菜をバランスよく摂取し、血糖指数(GI値)の低い食品を選ぶことが鍵となります。また、食事プランは患者ごとに異なるため、医療チームと定期的に相談しながら、自分に合った食事療法を継続的に実践することが、自宅入院の成功につながります。
運動療法と生活管理
糖尿病の自宅入院において、運動療法は治療の重要な柱となります。適切な運動は血糖値の管理だけでなく、身体全体の健康に大きな影響を与える重要な治療戦略です。また、インスリンの感受性を高め、代謝機能を改善し、心血管系の健康を促進する効果があるため、医療チームと相談しながら継続的に取り組むことが大切です。以下に、自宅でできる運動プログラムをご紹介します。
<自宅でできる運動プログラム>
・スクワット(1日10〜15回、3セット)
・ストレッチング(朝晩各10分)
・椅子に座ってできる軽いレジスタンス運動
・やさしいヨガや太極拳の基本動作
・自転車エルゴメーター(体力に応じて15〜30分)
・軽いダンベル運動
運動療法は糖尿病管理において非常に重要な要素です。ただし、個人の体力や健康状態によって適切な運動強度は異なるため、必ず担当医師に相談し、安全で効果的な運動プログラムを設計することが重要です。無理をせず、徐々に運動習慣を身につけていくことが成功の鍵となります。
自宅入院時の緊急時の対応と注意点
糖尿病の自宅入院中には、予期せぬ事態が発生する可能性があります。そのため、不測の事態に備えて、事前に準備を整えることが極めて重要です。患者自身と家族が緊急時の対応方法を十分に理解し、冷静に行動できるようにすることが、安全で安心な自宅入院の鍵となります。以下に、具体的な対応方法と注意点について説明します。
【自宅入院時の緊急時の対応と注意点1】高血糖時の対処法
高血糖は深刻な合併症を引き起こす可能性があるため、迅速かつ適切な対応が求められます。
血糖値が300mg/dL以上に達した場合、まず主治医に連絡し、指示を仰いでください。また、水分を十分に摂取し、インスリン追加投与などの指示を受けることが重要です。なお、ケトアシドーシスの症状(吐き気、腹痛、呼吸困難など)がある場合は、直ちに救急医療機関への受診が必要となります。
【自宅入院時の緊急時の対応と注意点2】低血糖時の対処法
低血糖の症状が現れた際、まずは意識の有無を確認し、状況に応じて適切な対応をとる必要があります。ここでは、「意識がある場合」と「意識が朦朧としている場合」の2つのシナリオに分けて、具体的な対処法を紹介します。
<意識がある場合>
意識がある状態で低血糖症状が現れた場合、速やかに血糖値を上昇させることが重要です。まず、ブドウ糖10gまたは砂糖10g、あるいはブドウ糖を含むジュース150〜200mLを摂取します。これらの糖分は速やかに吸収され、血糖値の上昇を促します。ただし、ブドウ糖や砂糖以外の糖分は効果が現れるまでに時間がかかるため、避けるべきです。
そして次に、摂取後15分経過しても症状が改善しない、または血糖値が60mg/dL以下の場合は、同量の糖分を再度摂取します。それでも回復が見られない場合は、直ちに医療機関を受診する必要があります。
なお、特に注意が必要なのは、α-グルコシダーゼ阻害薬を服用している患者です。この薬剤は多糖類の分解・吸収を抑制するため、砂糖などでは低血糖への対処として効果がありません。
そのため、必ずブドウ糖を携帯しておくことが重要です。低血糖への対処を効果的に行うためには、日頃から準備をしておくことが大切です。ブドウ糖や砂糖を常に携帯し、定期的に血糖値をチェックする習慣をつけてください。
また、家族や周囲の人々にも低血糖の症状と対処法を理解してもらい、必要な際にサポートを受けられるようにしておくことが重要です。
<意識が朦朧としている場合>
意識が朦朧としている、または自分で対応できない重度の低血糖状態の場合は、周囲の人の助けが不可欠です。この状況では、患者自身がブドウ糖を摂取することが困難なため、家族や周囲の人が適切な対応をとる必要があります。まず、ブドウ糖や砂糖を患者の口に含ませたり、飲み込むことが難しい場合は、口唇や歯肉に塗りつけるなどの応急処置を行います。
これにより、少量でも糖分が吸収され、血糖値の上昇が期待できます。さらに、より効果的な対処法として、グルカゴン注射があります。
グルカゴンは血糖値を上昇させるホルモンです。1バイアル(1mg)を筋肉内または皮下に注射することで、速やかに血糖値を上昇させることができます。特に1型糖尿病患者や重篤な低血糖のリスクが高い患者には、医師からグルカゴン注射が処方され、使用方法が説明されます。なお、これらの応急処置を行った後は、速やかに主治医に連絡を取るか、または救急医療機関を受診することが重要です。
重度の低血糖は生命に関わる可能性があるため、専門的な医療処置が必要となる場合がありますので、ご注意ください。
低血糖状態に対処するためには、日頃から、家族や周囲の人々に低血糖の症状と対処法について理解してもらい、グルカゴン注射の使用方法やブドウ糖の保管場所を共有しておくことが大切です。また、患者自身も定期的に血糖値をチェックし、低血糖のリスクが高まる状況(食事の遅れ、激しい運動後など)に注意を払うことが重要です。
適切な準備と周囲の理解があれば、重度の低血糖にも迅速かつ効果的に対応することができます。
【自宅入院時の緊急時の対応と注意点3】救急医療機関への連絡基準
以下の症状が現れた場合は、即座に救急医療機関に連絡または受診してください。
・血糖値が400mg/dL以上で改善しない場合
・意識レベルの低下や、けいれんなどの神経学的症状がある場合
・呼吸困難や激しい腹痛がある場合
・高熱や severe な感染症の兆候がある場合
・インスリンショックの疑いがある場合
【自宅入院時の緊急時の対応と注意点4】家族の支援体制
自宅入院中の患者にとって、家族のサポートは非常に重要です。緊急時の連絡体制を事前に確立し、家族全員が対応手順を理解しておく必要があります。
患者の血糖測定器の使用方法、緊急連絡先、救急車の呼び方などを共有し、いつでも迅速に対応できるよう準備しておくことが大切です。
自宅入院中の緊急時対応は、事前の準備と冷静な判断が生命を守ります。定期的に主治医と相談し、最新の対応マニュアルを確認してください。患者本人と家族が協力し、リスクに備えることで、安全で効果的な自宅入院を実現できます。
自宅入院の経済的側面
通常の入院医療と比べると、自宅入院は医療費を大幅に削減できる可能性があります。病院での入院治療は、一日あたりの入院費用が高額になることが多く、経済的負担が大きくなりがちです。一方、自宅入院では医療資源を効率的に活用でき、入院に伴う間接的な費用も抑えられます。例えば、交通費、付き添いや面会の費用、仕事を休むことによる収入減少などが軽減される点は大きなメリットです。
さらに、近年では多くの健康保険会社が遠隔医療や自宅入院に対する保険適用範囲を拡大しています。このため、医療保険の観点からも自宅入院は費用削減の選択肢となり得ます。ただし、保険適用の条件や範囲は保険会社や地域によって異なるため、事前に自身の保険プランを確認することが重要です。自宅入院を検討する際は、保険適用範囲について十分に確認してください。
まとめ:専門医からの自宅入院アドバイス
自宅入院には、患者の生活環境を最大限に活用しながら、医療チームが継続的なサポートを提供できるという大きな利点があります。特に、日常生活の中で直接的な医療指導を受けられるため、個々の生活習慣に合わせたきめ細やかな治療が可能です。一方で、自宅入院にはいくつかの課題もあります。自宅入院では、患者自身が継続的に血糖値管理、食事コントロール、運動習慣の改善に取り組むことが求められます。
また、医療機関との緊密な連携も重要な鍵となります。自宅入院では、定期的なオンライン診察や遠隔での検査データ共有、必要に応じた迅速な対面診療の調整など、柔軟で持続可能な医療サポート体制が不可欠です。
したがって自宅入院では、高い意識と規律を持って実践することが求められます。なお、当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。
糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
糖尿病患者が心房細動になりやすい理由と注意点
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病患者が心房細動になりやすい理由」について解説していきます。後半部分では「心房細動による合併症リスク」や「心房細動の治療法」をご紹介しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
はじめに
糖尿病患者の心房細動リスク
糖尿病と心房細動の関連メカニズム
心房細動による合併症リスク
糖尿病患者の心房細動予防
糖尿病と心房細動の治療
まとめ:糖尿病専門医からのアドバイス
はじめに
糖尿病患者は、心房細動を発症するリスクが高いことが医学研究で明らかになっています。なぜなら慢性的な高血糖は、心臓の電気的活動に影響を与え、不整脈のリスクを増加させるからです。特に、インスリン抵抗性や慢性炎症は、心房細動の発症メカニズムに関与しています。したがって、糖尿病と心房細動は深い関連性を持っていると考えられています。なお、心房細動は、糖尿病患者の心血管系合併症として重大であり、脳卒中や心不全などのさらなる健康リスクを引き起こす可能性があります。そのため、適切な血糖管理と定期的な心機能チェックをして、合併症のリスクを軽減することが重要です。
糖尿病患者の心房細動リスク
2型糖尿病で血糖コントロール不良の状態が続くと、インスリン抵抗性や耐糖能異常が進行し、慢性的な炎症や酸化ストレスを引き起こします。これらの変化は、心臓の電気的活動に影響を与え、心房細動の発症リスクを高めます。さらに、糖尿病は心筋梗塞や心不全の危険因子であるため、心房細動との合併によってその危険性はさらに増大します。そのため、糖尿病患者は、糖尿病でない人と比較して「心房細動を合併するリスク」が高いことが知られています。なお、高血圧や肥満、慢性腎臓病などは、心房細動のリスクをさらに増大させる要因となります。したがって、適切な血糖管理と生活習慣の改善、定期的な心機能検査が極めて重要となります。
心房細動の症状と早期発見
心房細動は、症状の理解と適切な対応により、深刻な合併症のリスクを軽減することができます。以下に、心房細動の症状と早期発見のポイントをご紹介します。
【心房細動は不整脈の一種|ポイント1】心房細動の代表的な症状
心房細動の典型的な症状には、動悸、息切れ、胸部の不快感、めまい、疲労感などがあります。その他にも脈が不規則でリズミカルでない、あるいは心拍数が通常より速いあるいは遅いと感じることもあります。また、運動時に症状が顕著になり、日常生活に支障をきたすことがあります。これらの症状は、個人によって異なり、程度も様々です。
【心房細動は不整脈の一種|ポイント2】無症状の心房細動
驚くべきことに、多くの心房細動患者は無症状です。特に高齢者や糖尿病患者、高血圧患者では、自覚症状がないまま進行することがあります。なお、無症状の心房細動は、脳卒中などの重大な合併症のリスクを高めるため注意が必要です。定期的な健康診断や心電図検査が、こうした隠れた不整脈を発見する鍵となります。
【心房細動は不整脈の一種|ポイント3】早期発見のための自己チェック方法
自宅での簡単な脈拍チェックが、心房細動の早期発見に有効です。具体的には、手首や首の動脈で脈拍を測り、リズムの不規則さに注意してください。また、年齢や基礎疾患に応じて、医師と相談し、定期的な心電図検査や心臓超音波検査を受けることが推奨されます。なお、スマートウォッチなどの健康モニタリングデバイスも参考になりますが、あくまで補助的なツールであり、医療機関での正確な検査に代わるものではありませんので、ご注意ください。
心房細動は、早期発見と適切な管理が重要な不整脈です。自身の心臓の健康に関心を持ち、積極的に検査を受けることが、健康的な生活を維持する上で最も重要な対策となります。
糖尿病と心房細動の関連メカニズム
高血糖状態が長期間続くと、心臓の構造と機能に深刻な影響を及ぼします。また、慢性的な高血糖は、血管内皮細胞を傷つけ、酸化ストレスや炎症反応を引き起こし、心臓組織の線維化を促進します。この過程で、心房の電気的伝導系に異常が生じ、不整脈のリスクが高まります。さらに、糖尿病性神経障害も心房細動の発症に大きく関与しています。自律神経系の障害により、心臓の電気的活動の調節機能が低下し、不規則な心拍リズムを生み出す可能性があります。加えて、インスリン抵抗性や慢性的な炎症反応は、心房細動の発症メカニズムに深く関わっています。これらの複合的な要因により、糖尿病患者は心房細動を発症する確率が非常に高くなります。そのため、糖尿病患者は心血管系のリスクに常に注意を払う必要があります。
心房細動による合併症リスク
心房細動は、不整脈の一種であり、様々な深刻な健康リスクを引き起こす可能性があります。ここでは、心房細動に伴う合併症について解説します。
【心房細動は不整脈の一種|合併症1】脳梗塞
不規則な心臓の拍動により、血液凝固と血栓形成のリスクが増大し、脳の血管を塞ぐ可能性が高くなります。そのため、心房細動は脳梗塞発症リスクを4〜5倍に高めます。特に高齢者や糖尿病患者では、このリスクがさらに顕著になります。
【心房細動は不整脈の一種|合併症2】心不全
心房細動は心臓のポンプ機能を低下させ、心不全のリスクを高めます。また、不規則な心拍により、心臓は効率的に血液を送り出せなくなり、徐々に心筋の機能が低下します。そして長期的には、心臓の構造的変化や心筋のリモデリングを引き起こし、さらなる心機能障害につながる可能性があります。
【心房細動は不整脈の一種|合併症3】認知症
脳への血流障害や微小な血栓による脳の慢性的な酸素不足が、認知機能の低下を加速させます。そのため、心房細動は、認知症発症のリスクを約2倍に引き上げることが研究で示されています。なお、脳の微小血管障害や慢性的な炎症反応も、認知症発症に関与していると考えられています。
【心房細動は不整脈の一種|合併症4】腎機能障害
心房細動は腎臓への血流にも影響を与え、長期的に腎機能障害のリスクを高めます。また、不規則な心拍によって腎臓への血液供給が不安定になり、徐々に腎機能が低下する可能性があります。
心房細動は単なる不整脈ではなく、多臓器に重大な影響を及ぼす深刻な疾患です。早期発見、適切な治療、生活習慣の改善が、これらの合併症リスクを軽減する鍵となります。
糖尿病患者の心房細動予防
糖尿病患者における心房細動の予防は、包括的かつ慎重なアプローチが求められます。まず、血糖コントロールが最も重要な予防戦略となります。具体的には、HbA1cを適正範囲に維持することで、血管内皮機能の改善と炎症反応の抑制が可能となり、心房細動のリスクを軽減できます。また、食生活の改善も重要な予防策です。野菜、魚、全粒穀物を中心とした食事は、心血管系の健康維持に有効です。さらに、定期的な運動も心房細動予防に不可欠です。中強度の有酸素運動を週に150分程度行うことで、インスリン感受性が改善し、心臓の電気生理学的機能を安定させることができます。なお、定期的な健康診断が最も効果的な予防法です。心電図検査、血液検査を通じて、心房細動のリスク因子を早期に発見し、適切な対策を講じることが重要です。そして、糖尿病専門医と循環器専門医の連携による包括的な管理が、心房細動予防の鍵となります。
糖尿病と心房細動の治療
心房細動の治療は、患者の状態に応じた包括的なアプローチが求められます。ここでは、心房細動の治療戦略と選択肢について解説します。
【心房細動は不整脈の一種|治療法1】心房細動の治療概要
心房細動の治療は、症状の程度、患者の年齢、合併症、全身状態によって大きく異なります。現在の標準的なアプローチとしては、リズムコントロールと心拍数コントロールの2つの戦略を中心に展開されます。具体的には、若年層や症状が強い患者には根治的治療であるカテーテルアブレーションが推奨され、高齢者や合併症のある患者には薬物療法による管理が適切な場合が多いです。なお、治療の最終目標は、症状の改善、生活の質の向上、そして脳卒中などの重大な合併症のリスク低減にあります。
【心房細動は不整脈の一種|治療法2】薬物治療
薬物治療では、抗凝固薬による血栓予防が最も重要です。特に糖尿病患者は血栓形成リスクが高いため、ワーファリンやリバーロキサバンなどの新規経口抗凝固薬(DOAC)が処方されます。また、不整脈治療薬としては、アミオダロンやベプリジルなどが使用され、心拍数をコントロールするためにβ遮断薬やカルシウム拮抗薬も併用されます。なお、糖尿病治療薬との相互作用に注意しながら、個々の患者に最適な薬剤の組み合わせを慎重に選択していきます。
【心房細動は不整脈の一種|治療法3】アブレーション治療
近年、治療法として最も注目されているのがカテーテルアブレーション治療です。カテーテルアブレーション治療では、心臓の電気的異常を引き起こす部位を特定し、高周波や冷凍凝固によって選択的に焼灼または凍結します。特に発作性心房細動の患者に対して高い根治率を示し、薬物療法と比較して長期的な予後改善が期待できます。なお、近年はロボット支援手術や3Dマッピングシステムの導入により、治療の精度と安全性が大幅に向上しています。
【心房細動は不整脈の一種|治療法4】左心耳閉鎖術
抗凝固薬の服用が困難な患者や、脳卒中のリスクが非常に高い患者に対しては、左心耳閉鎖術が選択肢となります。左心耳は血栓形成の主要な部位であり、カテーテルを用いて閉鎖することで脳卒中リスクを低減できます。なお、近年、経カテーテル的左心耳閉鎖デバイスの技術は急速に進歩し、低侵襲かつ効果的な治療法として注目されています。
心房細動の治療は、患者の個別の状況に応じて最適化される必要があります。薬物療法、アブレーション、左心耳閉鎖術などの治療選択肢を、患者の年齢、全身状態、合併症、生活スタイルを総合的に考慮して決定することが重要です。
まとめ:糖尿病専門医からのアドバイス
糖尿病患者は、心房細動を発症するリスクが健常者と比較して約1.5倍高くなることが医学的に明らかになっています。そのため、両疾患の包括的な管理が極めて重要です。具体的には定期的な心電図検査、血液検査、そして身体所見の慎重な観察が、異常の早期検出につながります。また、自己管理も治療成功の鍵となります。
適切な食事管理、定期的な運動、ストレスコントロール、十分な睡眠は、糖尿病と心房細動の両方のリスクを軽減しますので、意識してください。さらに、医療専門家との連携も欠かせません。半年から1年に1回の定期的な専門医受診により、総合的な健康状態を把握してください。
なお、当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、お気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
糖尿病患者のうち運動してはいけないケースについて解説
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病患者が運動してはいけないといわれる理由」について解説していきます。後半部分では「糖尿病に効果的な運動プログラム」をご紹介しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病と運動の関係性について
糖尿病患者のうち運動してはいけない人とは
糖尿病患者に推奨される運動療法
安全な運動療法のためのメディカルチェック
糖尿病に効果的な運動プログラム
糖尿病患者が日常生活に取り入れるべき運動療法
運動時の血糖管理と注意点
まとめ:内科医からのアドバイス
糖尿病と運動の関係性について
糖尿病治療において、運動療法は食事療法や薬物療法と並ぶ重要な柱です。適切な運動は血糖値の改善だけでなく、インスリンの働きを高め、肥満の解消や心肺機能の向上にも効果があります。しかし、運動療法は諸刃の剣とも言える性質を持っています。
運動療法は、正しく実施すれば血糖コントロールの強力な味方となりますが、間違った方法で行うと期待する効果が得られないばかりか、かえって健康を損なう可能性があるのです。例えば、急激な運動は血糖値の急上昇や低血糖を引き起こす危険があります。
また、膝関節や腰部への過度な負担は、運動器障害のリスクを高めてしまいます。特に肥満がある方や高齢の方は、関節への負担に十分な注意が必要です。そのため、運動を始める前には必ず主治医に相談し、自分の体力や病状に合った運動の種類、強度、時間について、アドバイスを受けることが大切です。
糖尿病患者のうち運動してはいけない人とは
糖尿病治療において運動療法は基本となりますが、すべての患者に運動が推奨されるわけではありません。特に注意が必要なのは、血糖コントロールが極めて不安定な方です。血糖値が300mg/dL以上の高値を示している場合、運動によってさらに血糖値が上昇する可能性があるため危険です。
また、重症の糖尿病性網膜症の方も運動を控える必要があります。さらに、重度の糖尿病性腎症や心疾患を合併している方、足部に潰瘍や感染症がある方も運動は控えめにすべきです。より具体的に、以下に運動を禁止または制限すべき状態をまとめました。
運動を禁止すべき状態
• 血糖コントロールが著しく不良な場合(空腹時血糖値250mg/dL以上、または尿ケトン体中等度以上陽性)
• 増殖性網膜症・増殖前網膜症で出血リスクが高い場合、およびレーザー治療後3〜6ヶ月以内
• 腎症が進行し、顕性腎症後期(第3B期)以降の方(血清クレアチニン:男性2.5mg/dL以上、女性2.0mg/dL以上)
• 心筋梗塞などの重篤な心血管系疾患がある場合
• 高度の自律神経障害を伴う場合
• 1型糖尿病でケトーシスがある場合
• 急性感染症に罹患している場合
運動を制限すべき状態
• 重症高血圧(収縮期血圧180mmHg以上、または拡張期血圧110mmHg以上)
• 骨関節疾患などの整形外科的問題がある場合(特に肥満者や高齢者は注意)
• 糖尿病性壊疽がある場合
• 単純網膜症がある場合
これらの状態にある方は、必ず主治医に相談してください。状況に応じて各専門医の意見も仰ぎながら、安全で適切な運動方法を検討していく必要があります。
また、場合によっては、座位でできる軽い運動や、理学療法士の指導のもとでの運動など、個々の状態に合わせた活動方法を選択することが重要です。
糖尿病患者に推奨される運動療法
糖尿病の運動療法では、有酸素運動とレジスタンス運動の組み合わせが推奨されています。ここでは、それぞれの運動の特徴と実践方法について解説します。
【糖尿病患者に推奨される運動療法1】有酸素運動
有酸素運動とは、筋肉を収縮させる際のエネルギーに酸素を使う運動のことです。ウォーキング、ジョギング、サイクリングなどが一般的な有酸素運動の例になります。
有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。なお、一般的に週150分以上の有酸素運動が推奨されています。この目標に向かって努力することで、健康的な生活習慣を築くことができます。
【糖尿病患者に推奨される運動療法2】レジスタンス運動
レジスタンス運動とは、筋肉に負荷をかける動きを繰り返し行う運動のことです。ウエイトトレーニング、体幹トレーニング、ゴムチューブを使ったエクササイズなどがレジスタンス運動の例になります。
レジスタンス運動は、筋肉量を増やし、血糖値の管理をサポートするのに役立ちます。また、筋力トレーニングは骨密度を向上させ、骨粗鬆症のリスクを減らすのにも効果的です。そのため、糖尿病予防に極めて効果的な運動だと考えられています。なお、レジスタンス運動は、筋肉量の増加、筋力の向上、筋持久力の向上を促す筋力トレーニングとして、高齢者からアスリートまで広く行われています。
日本糖尿病学会の運動指針では、有酸素運動とレジスタンス運動を組み合わせた運動を推奨しています。具体的には、中等度の有酸素運動を週150分以上(できれば毎日30分程度)、レジスタンス運動を週2〜3回行うことを目標としています。ただし、これらは一般的な目安であるため、年齢や体力、合併症の有無などによって適切な運動量は異なります。
運動を始める前には必ず主治医に相談し、個々の状態に合わせた運動計画を立てることが大切です。継続的な運動習慣を築くためには、無理のない範囲から始め、徐々に運動量を増やしていくことをお勧めします。
安全な運動療法のためのメディカルチェック
運動療法を安全かつ効果的に実施するためには、患者の身体状況を総合的に評価することが不可欠です。そのために行うのが、メディカルチェックです。メディカルチェックでは、まず血糖コントロールの状態を評価します。具体的には、空腹時血糖値、HbA1c値、血圧などの基本的な検査データをチェックし、運動療法が可能な状態かどうかを判断します。
また、網膜症や腎症、神経障害といった糖尿病性合併症の有無とその程度も慎重に確認します。さらに、心血管系の状態を確認するため、心電図検査や必要に応じて運動負荷試験を実施します。加えて、膝や足関節などの運動器の状態も入念にチェックします。これらのメディカルチェックの結果を総合的に判断し、個々の患者に適した運動の種類、強度、時間、頻度を決定していきます。
運動療法を始める前には、必ずメディカルチェックを受け、主治医の指示のもとで安全に運動を開始することが大切です。
糖尿病に効果的な運動プログラム
糖尿病の方に効果的な1週間の運動プログラムをご紹介します。このプログラムは、有酸素運動とレジスタンス運動をバランスよく組み合わせて構成されています。
【月曜日・木曜日】有酸素運動中心の日
• 準備運動(5〜10分)
- 全身のストレッチ
- 軽い足踏み運動
• メイン運動:ウォーキング(20〜30分)
- 強度:会話ができる程度
- 心拍数:安静時の30〜40%増
• 整理運動(5分)
- クールダウンのための軽いストレッチ
【火曜日・金曜日】レジスタンス運動の日
• 準備運動(5〜10分)
- 関節の回旋運動
- 軽いストレッチ
• メイン運動:筋力トレーニング(20〜30分)
- スクワット:10〜15回×2〜3セット
- 腹筋運動:10〜15回×2〜3セット
- 腕立て伏せ(壁押しでも可):10回×2セット
- かかと上げ:20回×2セット
※セット間は1〜2分の休憩を入れる
• 整理運動(5分)
- 全身のストレッチ
【水曜日】水中運動の日
• 準備運動(5〜10分)
- プールサイドでのストレッチ
• メイン運動:水中歩行(20〜30分)
- 水深:胸程度まで
- バリエーション:前後歩き、横歩き
• 整理運動(5分)
- 軽いストレッチ
【土曜日】有酸素運動の日
• 準備運動(5〜10分)
- 全身のストレッチ
• メイン運動:自転車こぎまたはエアロバイク(20〜30分)
- 強度:軽く汗ばむ程度
- 徐々に時間を延ばしていく
• 整理運動(5分)
- クールダウン
【日曜日】休養日
• 軽いストレッチ程度にとどめる
• 散歩程度の軽い運動は可
これらのプログラムは、あくまでも基本的な例です。
年齢、体力、合併症の有無などによって、適切な運動量は異なりますので、必ず主治医と相談の上、個々の状態に合わせたプログラムを作成することが重要です。
糖尿病患者が日常生活に取り入れるべき運動療法
上述した通り、糖尿病の運動療法では、有酸素運動とレジスタンス運動の組み合わせが推奨されています。では具体的に、日常生活の中でどのように運動を取り入れていけばよいのでしょうか。まず目標とする1日の歩数は、健康な成人の場合8000歩以上ですが、糖尿病患者の場合はより意識的に歩数を増やし、1万歩を目指すことをお勧めします。
ただし、いきなり歩数を増やすのではなく、現在の歩数から徐々に増やしていくことが継続のコツです。例えば、通勤や買い物の際に一つ手前の駅やバス停で降りて歩く、エレベーターやエスカレーターを使わず階段を使う、昼休みに10分程度の散歩を取り入れるなど、できることから始めてください。なお、活動量の増加は、単に運動量を増やすだけでなく、生活リズムの改善にもつながります。
また、規則正しい運動習慣は、食事時間の安定化や睡眠の質の向上といった好ましい変化をもたらし、結果として血糖値の安定化に寄与します。実際、継続的な運動習慣を持つ患者は、HbA1cの改善が見られるケースが多く、インスリンの感受性も高まることが報告されています。運動療法は決して特別なことではありません。日常生活の中で少しずつ活動量を増やしていくことで、自然と血糖コントロールの改善につながっていきます。
運動時の血糖管理と注意点
糖尿病患者にとって運動は血糖コントロールの改善に有効ですが、安全に行うためにはいくつかの注意点があります。ここでは、運動時の血糖管理のポイントと注意すべき事項を詳しく解説します。
【運動時の血糖管理と注意点1】運動時の低血糖リスク
インスリンや血糖降下薬を使用している方は、運動時の低血糖に特に注意が必要です。特に食前や空腹時の運動は避け、食後2時間程度が運動の適切なタイミングとされています。
また、運動による血糖降下作用は翌日まで持続する可能性があるため、継続的な血糖値のモニタリングが重要です。運動強度や時間については、必ず主治医に相談して、個々の状態に合わせた調整を行ってください。
【運動時の血糖管理と注意点2】血糖コントロールと運動制限
血糖値が著しく高い状態(空腹時血糖250mg/dL以上)での運動は、かえって血糖値を上昇させる可能性があります。また、重症の網膜症や腎症がある方は、激しい運動により症状が悪化するリスクがあります。
したがって運動を始める前に、現在の血糖コントロール状態や合併症の有無を確認し、主治医と相談しながら適切な運動プログラムを決定することが大切です。
【運動時の血糖管理と注意点3】足のケアと適切な運動用具
糖尿病患者にとって、足のケアは合併症予防の観点から特に重要です。運動前後には必ず足の観察を行い、傷や水疱、発赤、腫れがないかをしっかりと確認してください。
また、運動靴は足に合ったものを選び、靴擦れを防ぐために新しい靴はじっくり慣らしていくことが大切です。
【運動時の血糖管理と注意点4】運動前後の血糖測定の重要性
安全な運動療法のために、運動前後の血糖測定は欠かせません。運動前の血糖値が70mg/dL未満の場合は低血糖のリスクが高いため、運動を控えめにするか、糖分を摂取してから開始してください。
また、運動後の血糖測定により、その方に適した運動強度や時間を把握することができます。定期的な血糖測定を習慣化し、運動の効果を確認しながら進めていくことが大切です。
【運動時の血糖管理と注意点5】水分補給と体調管理
運動中は通常以上に水分を失うため、適切な水分補給が重要です。特に気温の高い時期は、こまめな水分補給を心がけてください。ただし、激しい運動時は、スポーツドリンクなどの糖分を含む飲料は血糖値の上昇を招く可能性があるため、主治医に相談の上で選択してください。
運動は糖尿病治療の重要な柱ですが、安全に継続するためには適切な血糖管理と準備が欠かせません。血糖値の測定、水分補給、足のケアなど、基本的な注意点を押さえながら、無理のない範囲で運動を続けていくことが、良好な血糖コントロールにつながります。
まとめ:内科医からのアドバイス
運動療法は血糖コントロールを改善する上で効果的な治療法です。しかし、ただ闇雲に運動を始めるのではなく、血糖コントロールの状態や合併症の有無によって、運動の種類や強度を慎重に選択し、安全に、そして効果的に続けていくことが重要です。特に重要なのは、個々の状況に合わせた運動プログラムの作成です。
例えば、普段からデスクワークが中心の方は、軽いウォーキングから始めることが望ましいです。一方、体力に自信がある方であれば、ジョギングや水泳といった有酸素運動と軽い筋トレを組み合わせることも効果的です。さらに、運動療法を安全に継続するためには、定期的な診察と血糖値のモニタリングが欠かせません。
運動による体調の変化や気になる症状があれば、早めに医療機関に相談することをお勧めします。無理のない範囲で始め、徐々に運動量を増やしていくことで、安全かつ効果的に血糖コントロールの改善を目指してください。
なお当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、お気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
【医師監修】糖尿病 - グリコアルブミン(GA)の検査方法や目標数値について
糖尿病・代謝内科に関する記事です。
この記事では「グリコアルブミン(GA)の検査方法」について解説していきます。後半部分では「グリコアルブミン数値の見方」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
グリコアルブミン(GA)とは何か、糖尿病との関係について
グリコアルブミン検査の基礎知識:方法と診断基準
グリコアルブミンとHbA1cとの違い
グリコアルブミンと1,5-AG(1,5-アンヒドログルシトール)との違い
グリコアルブミン数値の見方、目標値と正常値
血糖コントロールにグリコアルブミンを活用する方法
透析患者や妊婦に必要なグリコアルブミンの管理
普段からグリコアルブミンを意識して糖尿病対策を行いましょう
グリコアルブミン(GA)とは何か、糖尿病との関係について
グリコアルブミンは血糖の管理指標です。主に糖尿病の検査で使われています。以下に、グリコアルブミン(GA)の基本的な知識と、糖尿病管理における役割について解説します。
<グリコアルブミン(GA)とは>
グリコアルブミン(GA)は、血液中のアルブミンというタンパク質にブドウ糖が結合した物質です。血液中のブドウ糖濃度が高い状態が続くと、アルブミンへのブドウ糖の結合が増加し、GAの値も上昇します。アルブミンの寿命は約2〜3週間であるため、GAの値は過去2〜3週間の血糖コントロール状態を反映します。
この特徴により、GAは短期間の血糖値の変動を評価できる有用な指標として注目されています。なお、測定は通常の採血で行うことができ、特別な前処置も必要ないため、患者の負担が少ない検査です。
ただし、肝臓疾患や甲状腺機能障害がある場合は、値が影響を受ける可能性があるため、解釈には注意が必要です。
<グリコアルブミン(GA)と糖尿病の関係>
グリコアルブミン(GA)は糖尿病の血糖コントロールを評価する重要な指標です。従来から使用されているHbA1cが過去1〜2ヶ月の平均的な血糖値を反映するのに対し、GAはより短期間の血糖状態を反映するという特徴があります。このため、治療内容の変更や食事・運動療法の効果を比較的早期に評価することができます。
特に、貧血や腎臓病などでHbA1cが正確に測定できない場合や、妊娠糖尿病の管理など、より迅速な血糖コントロールの評価が必要な場合に有用です。また、透析患者の血糖コントロール評価にも適しています。GAは、このようにHbA1cを補完する形で、糖尿病治療における重要な指標として位置づけられており、患者の状態に応じて使い分けることで、より適切な糖尿病管理が可能となります。
グリコアルブミン検査の基礎知識:方法と診断基準
グリコアルブミン検査は、糖尿病の診断や治療効果を評価するための重要な検査です。以下に、検査方法と診断基準について詳しく解説します。
<検査方法>
グリコアルブミン検査は、通常の採血で実施します。採血は、朝食前の空腹時採血である必要はなく、食事の影響を受けないため、時間を問わず実施できます。採血量は数ミリリットルと少量で、所要時間もわずか数分です。なお、採血した血液は専用の検査機器で分析され、結果は通常、数時間から1日程度で判明します。
グリコアルブミン検査は、特別な前処置や食事制限も必要ないため、患者の日常生活に支障をきたすことはありません。
<診断基準と評価>
グリコアルブミンの基準値は11〜16%とされています。糖尿病患者の場合、血糖コントロールの目標値は、以下のように設定されています。
・優れたコントロール:16%未満
・良好なコントロール:16〜20%
・不十分なコントロール:20〜24%
・不良なコントロール:24%以上
ただし、これらの値は目安であり、年齢や合併症の有無、生活状況などによって、個々の患者に適した目標値が設定されます。また、急激な血糖値の変動や、肝臓・腎臓の疾患がある場合は、値が影響を受ける可能性があるため、他の検査結果と併せて総合的に評価することが重要です。
<検査の特徴と注意点>
グリコアルブミン検査には、他の血糖値検査にはない独自の特徴があります。HbA1cと比較して短期間の血糖コントロール状態を評価できることが最大の特徴です。また、様々な病態や状況においても正確な評価が可能という利点があります。以下が主な特徴です。
・過去2〜3週間の血糖状態を反映
・食事の影響を受けない
・貧血の影響を受けにくい
・妊娠中の血糖管理にも有用
・透析患者の血糖評価に適している
ただし、以下の場合は値が影響を受ける可能性があるため、主治医との相談が必要です。
・重度の肝機能障害
・甲状腺機能障害
・ネフローゼ症候群
・著しい低アルブミン血症
このように、グリコアルブミン検査には注意が必要な場合もありますが、適切に活用することで、より正確な血糖コントロールの評価が可能となります。
患者の状態に応じて、他の検査結果と組み合わせながら、総合的な評価を行うことが重要です。
グリコアルブミンとHbA1cとの違い
グリコアルブミン(GA)とHbA1cは、どちらも血糖コントロールの状態を評価する重要な指標ですが、その特徴は大きく異なります。HbA1cは赤血球中のヘモグロビンに糖が結合したもので、過去1〜2ヶ月間の平均的な血糖値を反映します。一方、GAは血液中のアルブミンに糖が結合したもので、過去2〜3週間の血糖状態を反映します。
この違いにより、GAはより短期間での血糖コントロールの変化を評価できるため、治療効果の確認や薬剤調整に適しています。
なお、GAは貧血や腎臓病の影響を受けにくく、透析患者や妊婦の血糖評価に特に有用です。一方、HbA1cは長期的な血糖コントロールの評価に優れており、糖尿病の診断基準としても使用されています。そのため、両者は相互に補完し合う関係にあり、患者の状態や目的に応じて使い分けることが重要です。
特に、治療内容を変更した際は、GAで短期的な効果を確認し、HbA1cで長期的な評価を行うという組み合わせが効果的です。このように両検査の特徴を理解し、適切に活用することで、より精度の高い血糖コントロールが可能となります。
グリコアルブミン数値の見方、目標値と正常値
糖尿病の治療において、血糖コントロールの状態を正確に把握することは非常に重要です。グリコアルブミン(GA)は、その重要な指標の一つとして用いられています。ここでは、GA値の基本的な見方と、コントロールの目標について解説します。
<基準値と数値の意味>
グリコアルブミン(GA)の基準値は11〜16%です。この値を超えると、血糖値が高めで推移していることを示します。そのため、数値が高いほど血糖コントロールが不良であることを意味し、逆に基準値に近いほど良好な状態だと判断できます。また、血糖コントロールが安定している場合、GAの値はHbA1cの約3倍になるという特徴があります。
<血糖コントロールの評価と自己管理>
糖尿病患者の血糖コントロール状態は、以下の基準で評価されます。
・優れたコントロール:16%未満
・良好なコントロール:16〜20%
・不十分なコントロール:20〜24%
・不良なコントロール:24%以上
これらの基準値を参考に、定期的な検査で自身の血糖コントロール状態を確認することが大切です。ただし、これはあくまでも目安であり、年齢や合併症の有無、生活状況によって、個々に適切な目標値が設定されます。特に治療内容を変更したときや、食事・運動習慣を見直したとき、体調の変化を感じたときは、GAの値に注意を払う必要があります。したがって、定期的な検査と記録を通じて、自身の健康状態の変化を早期に把握し、より良い血糖コントロールを行うことが大切です。
グリコアルブミン数値とHbA1cの換算値について
グリコアルブミン(GA)とHbA1cの間にはおおよその換算関係があり、一般的な目安としてGAの値をおよそ3で割ることで、HbA1cの値に近似できます。つまり、GAが21%の場合、HbA1cは約7%と推定されます。
ただしこの換算はあくまで簡易的なもので、より正確な換算にはHbA1cの値に応じて異なる計算式が用いられます。特にHbA1cが約5.9%を境に、異なる換算式が適用されます。
重要な点として、この換算は血糖値が安定している場合に最も信頼性が高くなるもので、急激な血糖変動がある場合や貧血、肝機能障害、妊娠中などの特定の条件下では、GAとHbA1cの値が予想以上に乖離することがあります。
グリコアルブミンと1,5-AG(1,5-アンヒドログルシトール)との違いとは
1,5-AG(1,5-アンヒドログルシトール)とは
1,5-AG(1,5-アンヒドログルシトール)は天然に存在する単糖類の一種で、ほとんどすべての食品に含まれています。血中に一定量存在し、短期的な血糖変動を反映する血糖管理の指標として使用されます。
1,5-AGの特徴:
1. 血糖値が約180mg/dL以上になると尿中に排泄され、血中濃度が低下します。
2. 過去1〜2週間の血糖変動、特に高血糖の程度を反映します。
3. HbA1cが正常値に近い患者でも、直近数日間の高血糖を検出できます。
4. 食後高血糖や血糖変動の評価に特に有用です。
一方、グリコアルブミン(GA)は血液中のアルブミンのうち、ブドウ糖と結合したものの割合を測定します。GAは過去2〜4週間の平均血糖値を反映し、比較的短期の血糖コントロールの指標として用いられます。
グリコアルブミンと1,5-AG(1,5-アンヒドログルシトール)の具体的な違い
1,5-AG(1,5-アンヒドログルシトール)とグリコアルブミン(GA)は、どちらも短期的な血糖コントロールの指標として使用されますが、いくつかの重要な違いがあります。
1,5-AGは、血中に一定量存在する単糖類の一種で、血糖値が約180mg/dL以上になると尿中に排泄され、血中濃度が低下します。この特性により、1,5-AGは過去数日間の血糖変動、特に高血糖の程度を敏感に反映します。
一方、GAは血液中のアルブミンのうち、ブドウ糖と結合したものの割合を測定します。GAは過去1〜2週間(特に直近2週間)の平均血糖状態を反映します。主な違いとして、1,5-AGはより短期間(数日間)の血糖変動を反映し、軽度の高血糖にも敏感に反応します。
GAは1〜2週間の平均的な血糖コントロールを示すため、1,5-AGよりも長期的な指標となります。また、1,5-AGは食後高血糖や血糖変動の評価に特に有用であり、HbA1cが正常値に近い患者でも直近の高血糖を検出できます。
一方、GAは治療効果の判定や比較的短期の血糖コントロールの評価に適しています。測定対象も異なり、1,5-AGは血中の1,5-アンヒドログルシトール濃度を測定しますが、GAは糖化されたアルブミンの割合を測定します。
これらの違いにより、1,5-AGとGAは互いに補完的な役割を果たし、患者の状態や治療目的に応じて適切に選択されます。
血糖コントロールにグリコアルブミンを活用する方法
グリコアルブミン(GA)は過去2〜3週間の血糖状態を反映するため、生活習慣の改善効果や治療の効果を比較的早期に確認することができます。この特徴を活かし、以下のような形で活用することをお勧めします。まず、定期的な検査値の記録をつけてください。
GAの値と併せて、その時の生活状況(食事内容、運動量、服薬状況など)も記録すると、どのような生活習慣が血糖コントロールに影響しているかが分かりやすくなります。また、季節の変化や行事などで生活リズムが変わるときは、特に注意して値をチェックすることが重要です。夏場の運動不足や年末年始の食生活の乱れなどは、短期間で血糖コントロールに影響を与える可能性がありますので、ご注意ください
。さらに、特に注意したい生活習慣の改善ポイントとしては、規則正しい食事、適度な運動、十分な睡眠が挙げられます。これらを意識的に実践し、その効果をGA値の変化で確認することで、自身に合った生活リズムを見つけることができます。また、ストレス管理も重要な要素です。
定期的な検査で数値が改善していることを確認できれば、それが次の励みにもなります。なお、生活習慣の改善を始める際は、必ず主治医に相談し、自分に適した目標や方法を設定することが大切です。GAの値を指標としながら、無理のない範囲で継続的に取り組むことが、良好な血糖コントロールへの近道となります。
透析患者や妊婦に必要なグリコアルブミンの管理
透析患者や妊婦の場合、通常のHbA1c検査では正確な血糖コントロールの評価が難しいことがあります。そのため、グリコアルブミン(GA)検査が特に重要な役割を果たします。それぞれの状況に応じた管理方法について解説します。
<透析患者の場合>
透析患者では、貧血や赤血球の寿命短縮により、HbA1cが実際の血糖状態より低く表示されることがあります。そのため、GAによる評価が重要です。透析患者の場合、以下の点に特に注意が必要です。
・目標値は通常より若干高めに設定(18〜20%程度)
・透析日と非透析日での血糖値の変動に注意
・低血糖のリスクが高いため、細やかな血糖管理が必要
・食事制限と血糖コントロールの両立が重要
<妊婦の場合>
妊娠中は母体の血糖コントロールが胎児の発育に直接影響するため、より厳密な管理が求められます。GAは短期間の血糖状態を反映するため、妊婦の血糖管理に特に適しています。
以下、GAを用いた妊婦の血糖管理における重要なポイントです。
・妊娠中の目標値は通常より厳しく設定(15〜16%未満)
・妊娠経過に伴う血糖値の変動に注意
・つわりなどによる食事量の変化にも注意
・2〜4週間ごとの定期的な検査が推奨
なお、両者に共通する重要なポイントとして、以下が挙げられます。
・主治医との密な連携
・食事・運動療法の適切な実施
・定期的な検査値の記録
・体調変化への迅速な対応
・低血糖対策の徹底
このように、透析患者や妊婦の場合は、より慎重な血糖管理が必要です。GAを活用した適切な管理により、安全で効果的な治療を実現することができます。不安な点がある場合は、必ず医療機関に相談してください。
普段からグリコアルブミンを意識して糖尿病対策を行いましょう
グリコアルブミン(GA)検査は、2~3週間の血糖状態を反映する重要な指標です。この検査値を意識することで、より細やかな血糖コントロールが可能となり、合併症予防にもつながります。そのため、多くの患者にお勧めです。
日常生活では、食事の内容や量、運動の頻度がGAに直接影響します。例えば、食後高血糖を防ぐために、野菜から食べる、ゆっくり良く噛んで食べるなどの工夫が効果的です。
また、食後の15分程度の軽い散歩や、週3回30分程度の有酸素運動を取り入れることで、血糖値の改善が期待できます。これらの取り組みの成果は、定期的なGA検査で確認することができますので、より細やかな血糖コントロールを目指される方には、特にお勧めの検査です。
なお、当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方がいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
糖尿病患者必見!スローカロリーで血糖値コントロールを改善する方法
糖尿病・代謝内科に関する記事です。
この記事では「スローカロリー」について解説していきます。後半部分では「スローカロリー食品の種類と選び方」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
スローカロリーとは?
スローカロリーの仕組みと効果
糖尿病予防と管理におけるスローカロリーの役割
スローカロリー食品の種類と選び方
日常生活でのスローカロリー活用法
スローカロリー摂取時の注意点
よくある疑問と回答
スローカロリーで効果的な糖尿病対策を行いましょう
スローカロリーとは?
スローカロリーとは、カロリーの「量」ではなく「質」に注目した食事の考え方です。具体的には、食べ物が体内で消化・吸収される速度に着目し、ゆっくりと時間をかけて消化・吸収される食品を選択することを意味します。
例えば、食物繊維が豊富な野菜や全粒穀物、良質なたんぱく質を含む食品などがスローカロリー食品の代表例です。これらの食品は、消化に時間がかかるため、血糖値の急激な上昇を防ぎ、穏やかな血糖値の変動をもたらします。
なお、糖尿病患者さんにとって、スローカロリーの考え方は血糖コントロールの面で特に重要です。急激な血糖値の上昇は、膵臓に過度な負担をかけ、インスリンの分泌量を増加させます。
これは長期的に見ると、インスリンの効きを悪くする原因となり得ます。一方、スローカロリーの考え方に基づいた食事では、緩やかな血糖値の上昇となるため、膵臓への負担が少なく、より安定した血糖コントロールが期待できます。
また、ゆっくりと消化される食品は満腹感が持続するため、食べ過ぎの予防にもつながります。このように、スローカロリーを意識した食事は、糖尿病の治療において重要な役割を果たし、より良い血糖コントロールの実現に貢献します。
スローカロリーの仕組みと効果
スローカロリーの仕組みは、食べ物の消化吸収速度を調整することで、体内でのエネルギー利用を最適化することです。スローカロリーでは、特に糖質の吸収に焦点を当てており、代表的な糖質としては、パラチノースが挙げられます。
パラチノースは、砂糖(スクロース)と同じ分子式を持つ二糖類ですが、分子の結合様式が異なることで、体内での消化・吸収の速度が大きく変化します。通常の砂糖が小腸で速やかに分解されるのに対し、パラチノースは4~5倍もの時間をかけてゆっくりと消化・吸収されます。
この特徴的な消化・吸収の仕組みが、血糖値上昇の抑制に重要な役割を果たしています。また、パラチノースの場合、小腸の上部から下部にかけて広い範囲で少しずつ消化・吸収が行われます。
これにより、一度に大量の糖が血液中に流れ込むことを防ぎ、食後の急激な血糖値上昇を抑制することができます。
なお、血糖値の緩やかな上昇は、インスリン分泌にも望ましい影響をもたらします。通常の砂糖を摂取した場合、急激な血糖値の上昇に対応するため、膵臓から大量のインスリンが一度に分泌されます。
一方、パラチノースの場合、血糖値の上昇が緩やかなため、インスリンの分泌も適度な量に抑えられます。この結果、膵臓への負担が軽減され、長期的な血糖コントロールの改善が期待できます。
また、過剰なインスリン分泌を抑制することで、脂肪の蓄積も抑えられ、肥満予防の効果も期待できます。
糖尿病予防と管理におけるスローカロリーの役割
スローカロリーの考え方を取り入れた食事は、糖尿病の予防と管理において多面的な効果をもたらします。
最も重要な効果は、血糖コントロールの改善です。食後の急激な血糖値上昇を抑制することで、膵臓への負担を軽減し、インスリンの過剰分泌を防ぎます。
これにより、より安定した血糖値の推移が実現でき、HbA1cの改善も期待できます。また、スローカロリー食品の摂取は、効果的な体重管理にも貢献します。
ゆっくりと消化・吸収される食品は満腹感が持続するため、過食を防ぐことができます。さらに、インスリンの分泌が適度に抑えられることで、体脂肪の蓄積も抑制されます。この効果は、肥満の予防だけでなく、すでに体重過多の方の体重管理にも有効です。
なお、長期的な健康維持の観点からも、スローカロリーは重要な役割を果たします。安定した血糖コントロールは、糖尿病の合併症リスクを低減させます。また、急激な血糖値の変動による血管へのダメージを軽減することで、心血管疾患の予防にも寄与します。
さらに、適切な体重管理は、関節への負担を軽減し、運動習慣の維持を容易にします。このように、スローカロリーを意識した食生活は、総合的な健康維持に貢献し、より質の高い生活の実現を支援します。
スローカロリー食品の種類と選び方
スローカロリーを実践する上で、まず注目したいのは自然食品に含まれるスローカロリー成分です。食物繊維が豊富な野菜、全粒穀物、豆類は、天然のスローカロリー食品として代表的です。
特に、ブロッコリーやほうれん草などの緑黄色野菜、オートムールや玄米などの全粒穀物には、食物繊維に加えてビタミンやミネラルも豊富に含まれています。
また、大豆や小豆などの豆類は、良質なたんぱく質と食物繊維を同時に摂取できる優れた食材です。さらに、市販のスローカロリー製品も、日常的な食事管理に役立ちます。近年は、パラチノースやイソマルトオリゴ糖を使用したお菓子や飲料、難消化性デキストリンを配合したパンや麺類など、様々な製品が開発されています。
これらの製品は、従来の食品と比べて血糖値の上昇を抑制する効果が期待できます。ただし、製品選びの際は、単に「スローカロリー」の表示だけでなく、総カロリーや他の栄養成分にも注意を払うことが重要です。
なお、栄養バランスを考慮したスローカロリー食品の選択方法として、「三色食品群」の考え方を取り入れることをお勧めします。
赤(たんぱく質)、緑(ビタミン・ミネラル)、黄(炭水化物・脂質)の各群からスローカロリー食品を選ぶことで、必要な栄養素をバランスよく摂取できます。例えば、魚や肉などのたんぱく質源は、食物繊維が豊富な野菜と組み合わせることで、より効果的な血糖値の上昇抑制が期待できます。
また、炭水化物を選ぶ際は、白米や食パンよりも、玄米や全粒粉パンを選択するなど、より消化に時間のかかる食品を意識的に取り入れることが大切です。
グリセミックインデックス(GI)とスローカロリーの違いとは?
スローカロリーとよく似た考えとしてグリセミック・インデックス(GI)があります。
グリセミック・インデックス(GI)の概要と特徴
グリセミック・インデックス(GI)は、食品に含まれる炭水化物(糖質50g)を摂取した後の血糖値上昇の度合いを数値化した指標です。ブドウ糖のGI値を100とし、他の食品のGI値を相対的に表します。
GI値70以上を高GI食、56〜69を中GI食、55以下を低GI食と分類します。GIの特徴として、個別の食品の糖質吸収速度を反映する点が挙げられます。
これにより、食後の血糖上昇を予測し、糖尿病管理や健康維持に活用できます。しかし、GIは実際の食事量を考慮していないため、グリセミック・ロード(GL)という指標も併用されることがあります。
グリセミック・インデックス(GI)とスローカロリーの具体的な違い
スローカロリーとGIの主な違いは、アプローチの方法にあります。GIは数値化された客観的な指標であり、個々の食品に適用されます。
一方、スローカロリーは食事全体や食べ方にも注目する、より包括的な食事アプローチです。GIは科学的な根拠に基づいた指標ですが、日常的な実践には専門知識が必要です。
対して、スローカロリーは日常的な食習慣の中で実践しやすい特徴があります。
両者とも急激な血糖上昇を抑え、健康的な食生活を促進することを目指していますが、GIはより詳細な食品選択に、スローカロリーは全体的な食事バランスと食べ方に焦点を当てています。
これらの概念を適切に組み合わせることで、より効果的な血糖管理と健康維持が可能になります。
日常生活でのスローカロリー活用法
日々の食事にスローカロリーを取り入れる方法は、意外にも簡単です。まず、主食では白米に大麦や雑穀を混ぜる、食パンの代わりに全粒粉パンを選ぶなど、少しの工夫で始められます。
副菜については、食物繊維が豊富な野菜を意識的に増やし、特に食事の最初に食べることで、その後の糖質の吸収をゆるやかにすることができます。また、油を使う調理の際は、オリーブオイルなどの良質な油を選ぶことで、食材の消化吸収速度をさらに緩やかにすることができます。
さらに、お菓子作りや料理での砂糖の代替にも、スローカロリーの考え方を活用できます。例えばパラチノースは砂糖と同程度の甘さを持ちながら、血糖値の上昇を抑える効果があるため、お菓子作りの砂糖代替として最適です。
また、マフィンやパンケーキを作る際は、小麦粉の一部を大豆粉や玄米粉に置き換えることで、食物繊維量を増やすことができます。
なお、最近は運動時のスローカロリー活用も注目されています。持久系のスポーツでは、運動中のエネルギー供給を安定させるため、スローカロリー食品が効果的です。
例えば、マラソンや長時間の自転車運動の際は、急激な血糖値の上昇と低下を避けるため、スローカロリー成分を含むエネルギー補給食品を選ぶことをお勧めします。また、運動後の回復食としても、スローカロリー食品は理想的です。
ゆっくりとエネルギーが補給されることで、疲労回復を促進し、次の運動に向けての体調管理にも役立ちます。
スローカロリー摂取時の注意点
糖尿病患者さんのスローカロリー食品摂取については、日本糖尿病学会の食事療法ガイドラインに沿った管理が不可欠です。
このガイドラインでは、1日の総エネルギー摂取量や炭水化物の割合が明確に定められており、スローカロリー食品を利用する場合でもこの基準を遵守する必要があります。具体的には、炭水化物の摂取量は総エネルギーの50~60%を目安とし、たとえスローカロリー食品であっても、この範囲を超えないよう注意が必要です。
また、食品交換表を用いて、スローカロリー食品を適切な単位数で管理することも重要です。さらに、スローカロリー食品の過剰摂取には注意が必要です。血糖値の上昇が緩やかであることから、「たくさん食べても大丈夫」という誤った認識を持ちやすいですが、これは危険です。
過剰摂取は結果として総カロリーの摂り過ぎにつながり、肥満や栄養バランスの乱れを引き起こす可能性があります。また、一部のスローカロリー食品では、多量摂取により腹部膨満感や軟便などの消化器症状が現れることがあります。
なお、他の治療法との併用においても、いくつかの注意点があります。特に、インスリン注射や血糖降下薬を使用している方は、スローカロリー食品の導入により、従来の薬剤の効果タイミングとの間にずれが生じる可能性があります。
また、食後血糖値の変動パターンが変化することで、低血糖のリスクが高まる場合もあります。そのため、スローカロリー食品を取り入れる際は、血糖値の自己測定をより慎重に行い、必要に応じて薬剤の使用タイミングや量の調整を検討する必要があります(これらの調整は医師の指導のもとで行うようにしてください)。
よくある疑問と回答
ここでは、スローカロリーに関する疑問について分かりやすく解説していきます。正しい理解を深めることで、より効果的にスローカロリーを実践していただければと思います。
【よくある疑問と回答1】スローカロリーの安全性
スローカロリーは、人体の自然な消化・吸収の過程に沿った考え方であり、基本的な安全性は確認されています。特に、パラチノースなどのスローカロリー素材は、長年の研究と使用実績があり、食品安全委員会でも安全性が認められています。
ただし、個人の体質や健康状態によっては、消化器症状が現れる場合があります。特に初めて取り入れる際は、少量から始めて徐々に量を増やしていくことをお勧めします。また、特定の持病がある方は、事前に医師に相談することが望ましいです。
スローカロリーを実践する際は、過剰摂取を避け、バランスの取れた食事の一部として取り入れることで、安全に効果を得ることができます。
【よくある疑問と回答2】効果が現れるまでの期間
スローカロリーの効果は、短期的な効果と長期的な効果に分けられます。食後の血糖値上昇抑制効果は、スローカロリー食品を摂取した直後から確認できます。
一方、HbA1cの改善や体重管理などの長期的な効果は、継続的な実践が重要です。一般的に、毎日の食事で意識的にスローカロリーを取り入れた場合、1~2ヶ月程度で血糖コントロールの改善傾向が現れ始めます。
そして3~6ヶ月程度の継続で、より安定した効果が期待できます。ただし、これらの期間は個人差が大きく、生活習慣や運動習慣、他の治療との組み合わせによっても変わってきます。
【よくある疑問と回答3】従来の糖質制限との違い
従来の糖質制限が糖質の「量」を制限するアプローチであるのに対し、スローカロリーは糖質の「質」に着目したアプローチです。
糖質制限では、総糖質量を厳しく制限するため、食事の選択肢が限られ、長期的な継続が難しいケースもあります。一方、スローカロリーでは、糖質を含む食品でも、ゆっくり消化・吸収されるものを選ぶことで、急激な血糖値の上昇を防ぎます。このため、より幅広い食品選択が可能で、通常の食生活に近い形で実践できます。
また、必要な栄養素をバランスよく摂取しやすく、長期的な継続がしやすいという特徴があります。
スローカロリーで効果的な糖尿病対策を行いましょう
糖尿病の管理において、継続的な血糖コントロールは最も重要な課題です。スローカロリーは、この課題に対する有効なアプローチの一つとして注目されています。スローカロリーは、従来の厳格な食事制限とは異なり、日常的な食生活の中で無理なく実践できる特徴があるため、長期的な継続が可能です。
また、毎食の少しずつの工夫が、安定した血糖値の維持につながり、合併症予防にも貢献します。さらに、スローカロリーは単なる血糖管理の手段ではなく、総合的な健康づくりのツールとしても注目されています。
ゆっくりと消化・吸収される食品を意識的に選ぶことは、食事の質を見直すきっかけとなり、より健康的な食生活習慣の形成につながります。このため、積極的にスローカロリーを実践することを推奨しております。
なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
糖尿病 - 血糖自己測定(SMBG)の正しい方法とメリット、尿糖測定との違いについて
糖尿病・代謝内科に関する記事です。
この記事では、「血糖自己測定」について解説していきます。後半部分では、「血糖測定器を使う際の注意点」や「測定結果の見方」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
血糖自己測定とは?
血糖測定器を使った適切な測定方法
持続血糖測定のFreeStyleリブレとは?
血糖測定器を使う際の注意点
測定結果の見方と活用法
血糖コントロールへの応用
血糖自己測定の保険適用と費用
よくある質問(FAQ)
適切な方法で血糖自己測定を行いましょう
血糖自己測定とは?
血糖自己測定(SMBG:Self-Monitoring of Blood Glucose)は、患者さん自身が専用の測定器を使って指先から少量の血液を採取し、血糖値を測定する方法です。
この自己測定は、糖尿病治療において非常に重要な役割を果たしています。特にインスリン治療中の患者さんにとって、低血糖の早期発見や予防、インスリン量の調整に不可欠なツールとなっています。
血糖値は食事、運動、ストレスなどの影響で日内変動が大きいため、定期的な医療機関での検査だけでは、日々の血糖値の変動を把握することが困難です。そのため、自己測定によって血糖値を測定することが重要です。
血糖自己測定により、食前・食後の血糖値の変化や、運動による影響を確認することができるため、より細やかな治療調整が可能となります。また、測定結果を記録することで、生活習慣と血糖値の関係性を理解し、自己管理能力の向上にもつながります。
なお、測定頻度については治療内容や血糖コントロールの状態によって個人差がありますが、一般的な目安として、インスリン治療中の方は1日3-4回(毎食前と就寝前)の測定が推奨されます。
また、経口糖尿病薬を使用している方は、基本的には主治医の指示に従いますが、週に2-3回程度の測定で十分な場合も多いです。定期的な測定により、より安全で効果的な糖尿病治療を実現することができます。
血糖測定器を使った適切な測定方法
正確な測定値を得るためには、適切な手順で実施することが不可欠です。ここでは、患者さんご自身が安全かつ正確に血糖値を測定するための手順をわかりやすく説明します。まずは測定を始める前に、以下の物品をご準備ください。
<必要な物品>
・血糖測定器
・血糖測定用センサー
・穿刺器具
・穿刺針(ランセット)
・アルコール綿
・記録ノート
・使用済み針専用の廃棄容器
以下、正確に血糖値を測定するための手順です。
<測定手順>
1.必要物品を準備します
測定に必要な物品をすべて手の届く場所に用意します。そして測定器の電源を入れ、正常に作動することを確認します。なお、センサーの使用期限を確認し、期限切れのものは使用しないようにしてください。
2.流水で手を洗い、乾かす
微温湯でしっかりと手を洗います。手が冷たいと血液が出にくいため、必要に応じて少し温めてください。そして清潔なタオルでよく水分を拭き取ってください。
3.穿刺具に針をセットします
新しい穿刺針を取り出し、穿刺器具に正しくセットします。この時、針先に触れないよう注意してください。なお、深さ調整は自分の皮膚の厚さに合わせて設定してください。
4.測定器にセンサーをセットします
センサーを測定器に差し込みます。この時、測定器の表示を確認し、正しく認識されているか確認します。エラーが表示された場合は、センサーを差し直してください。
5.消毒綿で指先(手のひら)を消毒し、よく乾燥させます
アルコール綿で穿刺部位を丁寧に消毒します。アルコールが完全に乾いてから穿刺を行ってください。アルコールが残っていると、測定値に影響を与える可能性がありますので、ご注意ください。
6.穿刺します
中指か薬指の腹部の端から少し内側を穿刺します。同じ場所を繰り返し穿刺しないよう、部位をローテーションすることが大切です。
7.必要量の血液をセンサーに吸い取ります
十分な量の血液が出たら、センサーの先端を血液に軽く触れさせます。強く押しつけたり、こすりつけたりせず、自然に吸い上げられるのを待ちます。
8.数秒程度で結果が表示されます
測定器の表示画面に測定値が表示されるまで、静かに待ちます。エラーが表示された場合は、新しいセンサーで再測定を行ってください。
9.結果を記録します
測定値を記録ノートに記入します。日付、時間、食事との関係(食前・食後など)も併せて記録しておくと、血糖値の変動パターンを把握するのに役立ちます。
10.針を針捨てに捨てて片付けます
使用済みの穿刺針は、必ず専用の廃棄容器に入れます。決して家庭ごみとして捨てないでください。廃棄容器がいっぱいになったら、かかりつけの医療機関や薬局に相談するか、お住まいの自治体の指示に従って適切に処分してください。
持続血糖測定のFreeStyleリブレとは?
持続血糖測定デバイスであるFreeStyleリブレは、糖尿病患者の血糖管理に革新をもたらしています。このデバイスは、isCGM(間歇スキャン式持続グルコースモニタリング)技術を使用し、従来の指先穿刺による血糖測定に代わる新しい選択肢となっています。
リブレの主な特徴:
1. 14日間連続使用可能:センサーを上腕に装着すると、2週間にわたって血糖値の変動を記録します。
2. 非侵襲的測定:指先穿刺が不要で、服の上からでもスキャンが可能です。
3. リアルタイムデータ:最新のリブレ2では、1分ごとに血糖値が更新されます。
4. 血糖変動の可視化:スマートフォンアプリを通じて、血糖値の推移をグラフで確認できます。
5. アラート機能:低血糖や高血糖時にアラートを設定できます。
6. 耐水性:入浴やプールでも使用可能です。
リブレは、特にインスリン使用中の患者に保険適用されていますが、その便利さから適用外の患者にも人気があります。
ただし、急激な血糖変動時には従来の血糖測定器による確認が推奨されます。この革新的なデバイスにより、患者は血糖値の「点」ではなく「線」としての変動を把握でき、より詳細な糖尿病管理が可能になっています。
血糖測定器を使う際の注意点
血糖測定は、糖尿病の治療において欠かせない検査ですが、正確な測定値を得るためには、いくつかの重要な注意点があります。測定値の信頼性に影響を与える要因を理解し、適切な測定方法を身につけることで、より効果的な血糖コントロールが可能となります。以下では、血糖測定を行う際の主な注意点について解説します。
【血糖測定器を使う際の注意点1】採血部位
採血部位は、一般的に指先の腹部が推奨されます。特に中指や薬指の端から2-3mm程度内側が適していますが、同じ部位に頻回に穿刺すると痛みや傷跡の原因となるため、部位をローテーションすることが重要です。
親指や人差し指は神経が豊富で痛みを感じやすいため避けてください。また、浮腫のある部位や傷、感染のある部位からの採血は避ける必要があります。
【血糖測定器を使う際の注意点2】血糖値を変動させる因子を把握
正確な血糖値を得るためには、測定値に影響を与える様々な因子を理解することが重要です。食事や運動はもちろんのこと、発熱、ストレス、薬剤(特にステロイド薬)なども血糖値に影響を与えます。
また、手が冷たい場合や汚れている場合も、正確な測定値が得られない可能性があります。測定前には手を温め、十分な手洗いを行うことが大切です。測定時には、これらの因子を記録しておくことで、血糖値の変動パターンを理解するのに役立ちます。
【血糖測定器を使う際の注意点3】耳朶への穿刺は針刺し事故に注意
耳朶からの採血は、医療従事者が実施する場合に限り認められていますが、針刺し事故のリスクが高い部位です。
患者さんが突然動いた際に針が目に刺さる危険性があるため、実施する場合は必ずゴーグルを着用し、患者さんにも測定中は動かないよう十分に説明する必要があります。なお、可能な限り、より安全な指先からの採血を選択することをお勧めします。
【血糖測定器を使う際の注意点4】測定値にはバラつきがある
血糖測定器は、医療機関で使用される臨床検査機器と比べると、ある程度の誤差が生じることは避けられません。同じ血液サンプルで複数回測定しても、測定値に±10%程度のバラつきが生じることがあります。
このため、測定値が予想と大きく異なる場合は、再測定を行うことをお勧めします。また、定期的に医療機関での検査値と比較して、測定器の精度を確認することも重要です。
測定結果の見方と活用法
一般的に、空腹時血糖値は70-130mg/dL、食後2時間の血糖値は180mg/dL未満が目標とされていますが、これらの目標値は年齢や合併症の有無などによって個人差があります。そのため、血糖値の測定結果は、単に数値を記録するだけでなく、適切に解釈し活用することが重要です。
まず測定値は必ず記録し、時間帯や食事との関係、運動の有無、服薬状況なども一緒にメモしておくことをお勧めします。これにより、日々の生活習慣と血糖値の関係が明確になり、より効果的な自己管理が可能となります。
また、低血糖(70mg/dL未満)や著しい高血糖(250mg/dL以上)が記録された場合は、その時の状況を詳しく記録し、医療機関に相談することが大切です。
さらに定期的な通院の際には、記録した測定結果を必ず持参し、医師に確認してもらってください。これらの情報は、治療方針の調整や合併症予防に重要な役割を果たします。
血糖コントロールへの応用
血糖自己測定は、日常生活における血糖値の変動を把握し、より良い血糖コントロールを実現するための重要なツールです。
測定結果を効果的に活用することで、自身の治療への理解が深まり、より積極的な自己管理が可能となります。
特に食事療法との組み合わせでは、食前・食後の血糖値を測定することで、食事内容が血糖値に与える影響を具体的に理解することができます。また、運動療法においては、運動前後の血糖値を確認することで、運動が血糖値に及ぼす影響を理解し、より安全で効果的な運動習慣を確立することができます。
さらに服薬中の方は、薬の効果や作用時間を血糖値の推移から確認することができるため、医師による治療方針の調整にも重要な情報となります。ただし、測定値に一喜一憂せず、長期的な変動傾向を見ることが大切です。
定期的な測定と記録を続け、その結果を医療チームと共有することで、より良い血糖コントロールを実現し、合併症の予防につなげることができます。
血糖自己測定の保険適用と費用
糖尿病の治療において、血糖自己測定(SMBG)は重要な管理ツールとして位置づけられているため、保険診療の対象となっています。血糖自己測定器加算は、インスリン製剤又はGLP-1受容体作動薬の注射を行っている患者さん、または血糖自己測定の必要性が認められる患者さんが対象となります。測定回数に応じた保険点数は以下の通りです。
月20回以上:350点
月30回以上:465点
月40回以上:580点
月60回以上:830点
月90回以上:1,170点
月120回以上:1,490点
2023年度の診療報酬改定により、血糖自己測定指導加算(50点)が新設されました。これは、血糖自己測定の手技、結果の解釈を含めた血糖管理に関する指導を行った場合に算定できます。
なお、保険適用の上限回数は、2型糖尿病の方は月60回まで、1型糖尿病の方や妊娠中の糖尿病の方、妊娠糖尿病の方は月120回までとなっています。これを超える場合は自己負担となります。
基本的に患者さんの自己負担額は、保険の種類や負担割合によって異なりますが、1点を10円として計算されます。また、間歇スキャン式持続血糖測定器(isCGM)を使用する場合は、別途1,250点が加算されます。これは、インスリン自己注射を1日1回以上実施している方が対象となります。
さらに、消耗品として、血糖測定器の貸与料、血糖測定センサー、穿刺器具、穿刺針、消毒用アルコール綿などが保険適用に含まれています。これらの管理や使用方法については、医療機関で適切な指導を受けることが重要です。
よくある質問(FAQ)
測定に対する不安や疑問を解消することは、より効果的な自己管理につながります。ここでは、よくある質問についてわかりやすく解説します。実際の測定を始める前に、ぜひご参考にしてください。
【よくある質問1】血糖測定時の痛み
血糖測定では、指先に小さな穴を開けて採血を行うため、若干の痛みを伴います。しかし、現在の穿刺針は非常に細く作られており、多くの方は「蚊に刺されたような軽い痛み」程度と感じています。
また、穿刺の深さを調節できる機種が多いため、自分に合った設定を見つけることで痛みを最小限に抑えることができます。
痛みを軽減するコツとしては、指先の端から少し内側を穿刺すること、同じ場所を続けて刺さないこと、そして手を温めてから測定することが挙げられます。
【よくある質問2】血糖自己測定器の選び方
血糖測定器の選択は、生活スタイルや使用頻度、操作のしやすさなどを考慮して決めることが大切です。主な選択のポイントとしては、測定に必要な血液量(少ない方が採血時の負担が少なくなります)、測定時間の長さ、データの記録・管理機能、画面の見やすさ、本体の大きさなどがあります。
また、センサーや穿刺針などの消耗品の入手のしやすさや価格も重要な検討材料となります。かかりつけの医療機関や薬局に相談し、実際に機器を手に取って操作性を確認することをお勧めします。
【よくある質問3】低血糖時の対処法
低血糖(血糖値70mg/dL未満)を感じたら、まず血糖値を測定して確認することが大切です。具体的には低血糖が確認されたら、すぐにブドウ糖(5-10g)や砂糖(角砂糖2-3個)、ジュース(100-200ml)などの糖質を摂取します。
この時、チョコレートなどの脂質を含む食品は吸収が遅いため避けてください。そして糖質を摂取して15分後に再度血糖値を測定し、改善が見られない場合は追加で糖質を摂取してください。
なお、低血糖が改善しても次の食事までに時間がある場合は、低血糖の再発を防ぐため、ビスケットなどの補食をとることをお勧めします。
適切な方法で血糖自己測定を行いましょう
血糖自己測定は、糖尿病治療において欠かせない自己管理ツールです。日々の血糖値を把握することで、食事や運動、服薬による血糖値の変動を理解し、より効果的な治療につなげることができます。
また、低血糖の早期発見や予防にも役立つため、より安全な治療生活を送ることができます。したがって、積極的に血糖自己測定を行うことをお勧めします。
継続的な血糖自己測定と記録は、よりよい血糖コントロールを実現するための第一歩となります。そのため、測定結果は定期的な診察時に必ず主治医に提示し、治療方針の確認や調整に活用してください。
当院で患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
糖尿病患者のための低血糖対策完全ガイド:症状、原因、対処法
糖尿病・代謝内科に関する記事です。
この記事では「低血糖」について解説していきます。後半部分では「低血糖状態になった時の対処法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
低血糖の状態と基準値について
低血糖の症状について
低血糖の主な原因について
低血糖状態になった時の対処法
低血糖の予防方法について
特殊な状況での低血糖対策
周囲で誰かが低血糖状態になった時の対応方法
低血糖を恐れずに適切な糖尿病管理を心がけましょう
低血糖の状態と基準値について
一般的に、低血糖は血糖値が70 mg/dL未満に低下した状態と定義されます。しかし、個人差があるため、症状が現れる血糖値は人によって異なることがあります。そのため、健康な人の空腹時血糖値は通常70〜99 mg/dLの範囲内ですが、糖尿病患者さんの場合、血糖コントロールの目標値は個別に設定されます。なお、糖尿病患者さんが低血糖に注意を払う必要があるのは、低血糖が深刻な健康リスクをもたらす可能性があるためです。具体的には、低血糖状態が続くと、脳や他の重要な臓器が十分なエネルギーを得られず、意識障害や昏睡などの重篤な状態に陥る恐れがあります。また、低血糖の経験が頻繁にあると、低血糖に対する身体の警告反応が鈍くなり、重症低血糖のリスクが高まることもあります。したがって、低血糖には細心の注意を払う必要があります。糖尿病治療において、血糖値を適切な範囲内に保つことが重要ですが、過度な血糖降下は避けなければなりません。特に、インスリン療法や一部の経口血糖降下薬を使用している患者さんは低血糖のリスクが高くなるため、定期的な血糖モニタリングや適切な食事管理、運動と薬物療法のバランスを取ることが重要です。また、患者さん自身が低血糖の症状を認識し、対処法を知っておくことも、安全な糖尿病管理において不可欠です。
低血糖の症状について
低血糖の症状は個人によって異なりますが、一般的に初期症状から重症化までの段階があります。多くの場合、低血糖の初期症状として動悸、発汗、手の震えが現れます。これらの症状は、体が血糖値の低下を感知し、アドレナリンなどのホルモンを分泌することで生じます。また、空腹感、めまい、頭痛、集中力の低下なども初期症状として現れることがあります。これらの初期症状は、体が低血糖を警告するサインであり、迅速に対処することで重症化を防ぐことができます。しかし、低血糖が進行すると、より深刻な症状が現れる可能性がありますので油断してはいけません。
低血糖が重症化した場合、意識障害や昏睡といった危険な状態に陥ることがあります。また、意識障害の前段階では、異常な行動、言動の混乱、視力障害などが現れることがあります。さらに重症化すると、痙攣や昏睡状態に至る可能性もあり、生命に関わる危険な状況となります。したがって、低血糖の症状を絶対に放置してはいけません。
無自覚低血糖について
無自覚低血糖(むじかくていけっとう)は、低血糖を繰り返すことで、通常の低血糖症状を自覚できなくなった状態を指します。この状態は、特に糖尿病患者にとって危険な合併症の一つです。無自覚低血糖の主な特徴:
1. 症状の欠如:血糖値が低下しても、発汗、動悸、震え、不安などの典型的な低血糖症状が現れません。
2. 危険性:症状を感じないため、適切な対処が遅れ、重度の低血糖に陥るリスクが高まります。
3. 発生メカニズム:頻繁な低血糖により、体が低血糖状態に順応してしまい、通常の警告信号が鈍くなります。
4. 対処の困難さ:症状を自覚できないため、血糖値の急激な低下を見逃す可能性が高くなります。
無自覚低血糖への対応:
・定期的な血糖自己測定を行い、血糖値の変動を把握することが重要です。
・一定期間、低血糖を起こさないよう血糖コントロールを行い、体を再度低血糖に反応させる必要があります。
・家族や周囲の人に状況を説明し、低血糖の兆候に気づいてもらうよう協力を求めることが大切です。
低血糖で注意すべきは、症状に個人差があることです。同じ血糖値でも、ある人は強い症状を感じる一方で、別の人はほとんど症状を感じない場合があります。また、長年糖尿病を患っている人や頻繁に低血糖を経験している人では、低血糖に対する身体の反応が鈍くなり、初期症状を感じにくくなることがあります。そのため、糖尿病患者さんは自身の低血糖症状のパターンを把握し、定期的に血糖値をチェックすることが重要です。
低血糖の主な原因について
低血糖は、糖尿病治療と生活習慣の両面に関連しています。最も一般的な原因の一つは、インスリン注射や血糖降下薬の使用です。これらの薬剤は血糖値を下げる目的で使用されますが、適切な量を超えて投与された場合や、食事量と合わないタイミングで使用された場合に低血糖を引き起こす可能性があります。
特に、インスリン療法を受けている1型糖尿病患者さんや、スルホニル尿素薬などの強力な血糖降下薬を使用している2型糖尿病患者さんは、低血糖のリスクが高くなります。次に、食事量の不足や運動量の増加も、低血糖の重要な要因となります。具体的には、通常の食事量よりも少ない場合や食事を抜いた場合、体内の血糖値が低下しやすくなります。
また、予想以上に激しい運動や長時間の運動を行った場合も、体内のブドウ糖が急速に消費され、低血糖を引き起こす可能性があります。特に、インスリンや血糖降下薬を使用している患者さんが運動量を急に増やした場合、低血糖のリスクが高まりますので注意が必要です。なお、アルコール摂取も低血糖の原因となることがあります。アルコールは肝臓でのブドウ糖産生を抑制し、血糖値を低下させる作用があります。特に、食事を十分に摂らずにアルコールを飲む場合や、大量に飲酒する場合は注意が必要です。これらの要因は単独で作用することもありますが、複数の要因が重なって低血糖を引き起こすこともあります。
例えば、薬の過量投与と食事量の不足が重なったり、運動量の増加とアルコール摂取が組み合わさったりすることで、低血糖のリスクが高まります。そのため、糖尿病患者さんは自身の治療内容や生活習慣を十分に理解し、これらの要因のバランスを適切に管理することが重要です。
低血糖状態になった時の対処法
低血糖の症状が現れた際、まずは意識の有無を確認し、状況に応じて適切な対応をとる必要があります。ここでは、「意識がある場合」と「意識が朦朧としている場合」の2つのシナリオに分けて、具体的な対処法を紹介します。
<意識がある場合>
意識がある状態で低血糖症状が現れた場合、速やかに血糖値を上昇させることが重要です。まず、ブドウ糖10gまたは砂糖10g、あるいはブドウ糖を含むジュース150〜200mLを摂取します。これらの糖分は速やかに吸収され、血糖値の上昇を促します。ただし、ブドウ糖や砂糖以外の糖分は効果が現れるまでに時間がかかるため、避けるべきです。そして次に、摂取後15分経過しても症状が改善しない、または血糖値が60mg/dL以下の場合は、同量の糖分を再度摂取します。それでも回復が見られない場合は、直ちに医療機関を受診する必要があります。
なお、特に注意が必要なのは、α-グルコシダーゼ阻害薬を服用している患者さんです。この薬剤は多糖類の分解・吸収を抑制するため、砂糖などでは低血糖への対処として効果がありません。そのため、必ずブドウ糖を携帯しておくことが重要です。低血糖への対処を効果的に行うためには、日頃から準備をしておくことが大切です。ブドウ糖や砂糖を常に携帯し、定期的に血糖値をチェックする習慣をつけてください。また、家族や周囲の人々にも低血糖の症状と対処法を理解してもらい、必要な際にサポートを受けられるようにしておくことが重要です。
<意識が朦朧としている場合>
意識が朦朧としている、または自分で対応できない重度の低血糖状態の場合は、周囲の人の助けが不可欠です。この状況では、患者さん自身がブドウ糖を摂取することが困難なため、家族や周囲の人が適切な対応をとる必要があります。まず、ブドウ糖や砂糖を患者さんの口に含ませたり、飲み込むことが難しい場合は、口唇や歯肉に塗りつけるなどの応急処置を行います。これにより、少量でも糖分が吸収され、血糖値の上昇が期待できます。さらに、より効果的な対処法として、グルカゴン注射があります。グルカゴンは血糖値を上昇させるホルモンです。
1バイアル(1mg)を筋肉内または皮下に注射することで、速やかに血糖値を上昇させることができます。特に1型糖尿病患者さんや重篤な低血糖のリスクが高い患者さんには、医師からグルカゴン注射が処方され、使用方法が説明されます。なお、これらの応急処置を行った後は、速やかに主治医に連絡を取るか、または救急医療機関を受診することが重要です。重度の低血糖は生命に関わる可能性があるため、専門的な医療処置が必要となる場合がありますので、ご注意ください。低血糖状態に対処するためには、日頃から、家族や周囲の人々に低血糖の症状と対処法について理解してもらい、グルカゴン注射の使用方法やブドウ糖の保管場所を共有しておくことが大切です。また、患者さん自身も定期的に血糖値をチェックし、低血糖のリスクが高まる状況(食事の遅れ、激しい運動後など)に注意を払うことが重要です。適切な準備と周囲の理解があれば、重度の低血糖にも迅速かつ効果的に対応することができます。
低血糖の予防方法について
低血糖の予防は、糖尿病管理において非常に重要な要素です。その中でも、規則正しい食事は低血糖予防の基本となります。食事を抜いたり、食事時間が大幅に遅れたりすることで血糖値が急激に低下する可能性があるため、一日三食を定時に摂ることが推奨されます。また、長時間の活動や就寝前には、適度な間食を取ることで夜間や早朝の低血糖を予防できます。ただし、間食の量や内容は個々の治療計画に応じて調整する必要があります。なお、運動は血糖コントロールに有効ですが、低血糖のリスクも伴います。
したがって運動時は、その強度や持続時間に応じて事前に血糖値をチェックし、必要に応じて補食を摂るなどの対策が重要です。特に、インスリン注射や血糖降下薬を使用している場合は、運動のタイミングや薬の投与量を調整することが必要になる場合があります。また、長時間の運動や激しい運動を行う際は、運動中や運動後の低血糖にも注意が必要です。
さらに、万が一の低血糖に備えて、常にブドウ糖や砂糖を携帯することも重要な予防策です。特に外出時や運動時には、すぐに摂取できるよう準備しておくことが大切です。ブドウ糖タブレットやジュースなど、速やかに吸収される形態の糖分を選ぶことが推奨されます。
特殊な状況での低血糖対策
特殊な状況下での低血糖は、より危険を伴うため、適切な対策が不可欠です。ここでは、夜間、車の運転中、アルコール摂取時における低血糖のリスクと対策について詳しく解説します。これらの状況を理解し、適切な対応を取ることで、安全な日常生活を送ることができます。
<夜間低血糖>
夜間低血糖は、睡眠中に発生するため特に危険です。睡眠中は身体の反応が鈍くなり、低血糖の症状に気づきにくくなります。また、長時間の空腹状態や、日中の激しい運動の影響が夜間に現れることもありますので注意が必要です。夜間低血糖の対策としては、就寝前に血糖値をチェックし、必要に応じて軽い間食を摂ることが効果的です。特に、インスリン注射をしている場合は、夕方や就寝前のインスリン量を調整することも考慮すべきです。また、継続的な血糖モニタリングシステムの使用も、夜間低血糖の早期発見と予防に役立ちます。さらに、家族にも夜間低血糖の危険性を理解してもらい、異常に気づいた際の対応方法を共有しておくことも重要です。
<車の運転中の低血糖>
車の運転中の低血糖は、事故につながる可能性が高いため極めて危険です。運転前には必ず血糖値をチェックし、低血糖の兆候がある場合は運転を控えるべきです。特に長距離ドライブの際は、定期的に休憩を取り、血糖値の確認と必要に応じた補食を行うことが重要です。また、車内には常にブドウ糖や速やかに吸収される糖分を含む食品を備えておくことも大切です。さらに、低血糖症状を感じた場合は、直ちに安全な場所に車を停め、適切な処置を行うことが必要です。なお、同乗者がいる場合は、自身が糖尿病であることを伝え、低血糖時のサポートを依頼しておくことも有効な対策となります。運転中の低血糖は判断力や反応速度を低下させるため、常に注意を払い、安全運転を心がけることが重要です。
<アルコール摂取時>
アルコールは肝臓でのブドウ糖産生を抑制するため、特に空腹時の飲酒は危険です。また、アルコールの影響で低血糖症状に気づきにくくなることもありますので注意が必要です。アルコール摂取時の対策としては、飲酒時には必ず食事を摂ることが重要です。特に炭水化物を含む食事を一緒に取ることで、血糖値の急激な低下を防ぐことができます。また、飲酒量を控えめにし、血糖値の変動に注意を払うことも大切です。さらに飲酒後は、就寝前と翌朝の血糖値チェックを忘れずに行い、必要に応じて補食を摂ることが推奨されます。アルコールの影響は個人差が大きいため、自身の反応を把握し、適切な対策を講じることが重要です。
特殊な状況下での低血糖対策は、日常生活の中で意識的に取り入れることが重要です。個々の生活スタイルや治療法に合わせて、医療チームと相談しながら最適な対策を見出していくことが、安全で快適な生活を送るための鍵となります。常に注意を払い、適切な準備と対応を心がけることで、特殊な状況下でも低血糖のリスクを最小限に抑えることが可能です。
周囲で誰かが低血糖状態になった時の対応方法
ここでは、低血糖状態に陥った際の対応方法について3つの側面から詳しく説明します。
<意識障害時の対応>
低血糖による意識障害は緊急事態であるため、迅速かつ適切な対応が求められます。まず、患者さんの安全を確保することが重要です。転倒や怪我を防ぐため、患者さんを安全な場所に移動させ、横たわらせます。そして意識がある程度あり、飲み込む力がある場合は、ブドウ糖や砂糖水など、速やかに吸収される糖分を摂取させます。
ただし、完全に意識がない場合や飲み込む力が弱い場合は、窒息の危険があるため、絶対に口から何かを与えてはいけません。完全に意識がない場合や飲み込む力が弱い場合は、患者さんの頬の内側や歯茎にブドウ糖ゲルや砂糖を塗り、ゆっくりと吸収させてください。この方法は、窒息のリスクを軽減しつつ、少量の糖分を体内に取り入れることができます。なお、意識障害時は、患者さんの呼吸と脈拍を確認し、必要に応じて心肺蘇生法を開始することも重要です。また、他の人に救急車の要請を依頼するなど、迅速な医療介入を求めることも不可欠です。患者さんの回復後も、再度低血糖に陥る可能性があるため、医療機関での診察を受けるまで患者さんのそばを離れず、状態を注意深く観察し続けることが重要です。
<グルカゴン注射の使用方法>
グルカゴン注射は、重度の低血糖時に血糖値を急速に上昇させる効果的な手段です。しかし、その使用方法を正しく理解し、適切に実施することが重要です。まず、グルカゴンキットの内容物を確認します。通常、粉末の入ったバイアルと、希釈液の入ったシリンジが含まれています。使用手順は以下の通りです。
・まず、シリンジ内の希釈液を粉末の入ったバイアルに注入します。そしてバイアルを軽く振って、粉末を完全に溶解させます。
・次に、溶解した液体をシリンジに吸い戻します。そして空気を抜き、適切な量を準備します。
準備が整いましたら次は注射です。注射部位は、上腕、大腿、または臀部の皮下や筋肉内が適しています。アルコール綿で注射部位を消毒し、皮膚をつまんで注射針を刺し、ゆっくりと溶液を注入します。そして注射後は、患者さんを横向きに寝かせ、窒息を防ぐ姿勢を取らせます。なお、グルカゴン注射後、通常10〜15分程度で意識が回復し始めますので、意識が戻ったら、経口で糖分を摂取させ、血糖値の安定を図ります。ただし、グルカゴン注射の効果は一時的であるため、必ず医療機関での診察を受けることが重要です。また、使用後は医療従事者に報告し、新しいグルカゴンキットを入手する必要があります。
<医療機関への連絡のタイミング>
低血糖状態での医療機関への連絡は、状況の重症度と患者さんの反応に応じて判断する必要があります。基本的には、低血糖症状が現れた時点で、できるだけ早く医療機関に連絡することが望ましいです。特に、以下のような状況では、直ちに救急医療サービスを要請すべきです。
・患者さんが意識を失っている、または意識が朦朧としている場合
・グルカゴン注射を実施した場合
・糖分の摂取やグルカゴン注射後も症状が改善しない、または再び悪化する場合
・患者さんが一人で対応できない状況や、繰り返し低血糖を起こしている場合
・低血糖の原因が不明な場合や、通常とは異なる症状が現れた場合
医療機関に連絡する際は、患者さんの状態、行った対応、血糖値(測定できる場合)などの情報を正確に伝えることが重要です。また、患者さんの糖尿病治療歴や使用している薬剤についての情報も、可能な限り提供することが望ましいです。これらの情報は、医療従事者が適切な処置を判断する上で非常に重要となります。低血糖への対応は、迅速さと適切さが求められる重要な場面です。周囲の人々が正しい知識と冷静な判断力を持つことで、患者さんの生命を守り、深刻な合併症を防ぐことができます。
低血糖を恐れずに適切な糖尿病管理を心がけましょう
適切な糖尿病管理のためには、定期的な血糖測定が不可欠です。これにより、自身の血糖値の傾向を把握し、低血糖のリスクを最小限に抑えながら、良好な血糖コントロールを維持することができます。また、日々の生活習慣の中で、食事、運動、服薬などを適切に管理することも重要です。これらの自己管理を通じて、自分の体調の変化に敏感になり、低血糖の前兆を早期に察知する能力も養われていきます。しかし、糖尿病管理は決して患者さん一人で抱え込むものではありません。定期的に医療機関を受診し、かかりつけ医と密接に連携を取ることで、より安全で効果的な糖尿病管理が可能となります。したがって、定期的に医療機関を受診してください。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
糖尿病の大血管合併症:動脈硬化から心筋梗塞・脳梗塞まで解説
糖尿病・代謝内科に関する記事です。
この記事では「大血管合併症」について解説していきます。後半部分では、「大血管合併症の治療方法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病の大血管合併症とは?
大血管障害が起こる原因
大血管障害の診断と予防
大血管合併症の治療方法
大血管障害と他の糖尿病合併症の関連
大血管障害について不安な方はいつでもご相談ください
糖尿病の大血管合併症とは?
大血管合併症とは、主に動脈硬化が原因で心臓、脳、または末梢の大きな血管に生じる障害を指します。これらの血管は、体の主要な部分に血液を供給する重要な役割を担っています。
糖尿病患者では、長期にわたる高血糖状態によって血管内皮細胞の機能が低下し、動脈硬化が促進されます。
また、糖尿病に伴う脂質異常症や高血圧も動脈硬化を加速させる要因となります。これらの要因が複合的に作用することで、大血管合併症のリスクが高まります。そして一般的に、糖尿病患者は非糖尿病者と比較して、大血管合併症の発症リスクが2〜4倍高いことが知られています。
このリスクの上昇は、糖尿病の罹患期間や血糖コントロールの状態、その他の危険因子(喫煙、肥満、高血圧など)の有無によって変動するため、注意が必要です。なお、大血管合併症は主に3つの主要な疾患群に分類されます。それぞれの特徴と影響について説明します。
<虚血性心疾患>
虚血性心疾患は、冠動脈の動脈硬化により心筋への血流が減少することで引き起こされます。主な症状として、胸痛や息切れが挙げられますが、糖尿病患者では神経障害の影響で痛みを感じにくいことがあるため、無症状で進行することもあります。
代表的な疾患には狭心症と心筋梗塞があり、狭心症は一時的な心筋虚血、心筋梗塞は持続的な虚血による心筋細胞の壊死を特徴とします。なお、診断には心電図、心エコー、冠動脈造影などが用いられ、治療法としては薬物療法、経皮的冠動脈インターベンション(PCI)、冠動脈バイパス術(CABG)などがあります。ただし、糖尿病患者では、血糖コントロールに加えて、脂質異常症や高血圧の管理も重要です。また、定期的な心機能検査を受けることで、早期発見・早期治療につながります。
<脳血管疾患>
脳血管疾患には、主に脳梗塞と脳出血が含まれます。脳梗塞は脳の血管が詰まることで引き起こされ、脳出血は血管が破れることで発生します。脳血管疾患は、突然の麻痺、言語障害、視覚異常、めまい、激しい頭痛などの症状が現れる可能性があります。
また、糖尿病患者では、高血糖による血管内皮細胞の障害や血液凝固能の亢進により、脳血管疾患のリスクが高まりますので注意が必要です。なお、脳血管疾患の診断にはCTやMRI、脳血管造影などの画像検査が用いられます。
治療法は発症からの時間や症状の程度によって異なりますが、急性期には血栓溶解療法や血管内治療が行われることがあります。
<末梢動脈疾患>
末梢動脈疾患(PAD)は、主に下肢の動脈が狭窄または閉塞することで引き起こされます。典型的な症状として、間欠性跛行(かんけつせいはこう)と呼ばれる歩行時の下肢の痛みや冷感、色調変化、潰瘍形成などが挙げられます。末梢動脈疾患は重症化すると、安静時疼痛や壊疽により下肢切断のリスクも高まります。また、糖尿病患者では高血糖による血管障害に加え、末梢神経障害によって痛みを感じにくくなり、無自覚のまま病態が進行することがあります。なお、末梢動脈疾患の診断には足関節上腕血圧比(ABI)の測定や超音波検査、CT・MR血管造影などが用いられます。そして治療では、運動療法や薬物療法、重症例では血管内治療や外科的血行再建術が行われます。
これらの大血管合併症は、糖尿病患者のQOL(生活の質)や生命予後に大きな影響を与える可能性があるため、適切な血糖コントロールや生活習慣の改善、定期的な検査による早期発見・早期治療が重要です。
大血管障害が起こる原因
大血管合併症の発症には、複数の要因が複雑に絡み合っています。最も重要な原因は、長期にわたる高血糖状態です。高血糖は血管内皮細胞の機能を低下させ、動脈硬化を促進します。具体的には、高血糖によって活性酸素種(ROS)の産生が増加し、血管内皮細胞に障害や炎症反応を引き起こします。
また、糖化最終産物(AGEs)の蓄積も血管壁の構造を変化させ、動脈硬化を加速させます。さらに、インスリン抵抗性も重要な要因です。インスリン抵抗性は脂質代謝異常を引き起こし、LDLコレステロールの増加やHDLコレステロールの低下をもたらします。これらの脂質異常症も動脈硬化の進行を促進します。
加えて、糖尿病に伴う高血圧も血管壁への負担を増大させ、動脈硬化を悪化させる要因となります。なお、これらの糖尿病特有の要因に加え、一般的な動脈硬化の危険因子も大血管合併症の発症に関与します。例えば、喫煙、肥満、運動不足、ストレスなどの生活習慣関連因子や、年齢、性別、遺伝的素因といった非修正可能な因子も重要です。
特に、これらの要因が複数重なることで、相乗的に大血管合併症のリスクが高まります。したがって、大血管合併症の予防と管理には、血糖コントロールだけでなく、総合的な生活習慣の改善や各種危険因子の適切な管理が不可欠です。
大血管障害の診断と予防
大血管障害は糖尿病患者の生命予後に大きく影響する合併症です。そのため、早期発見と適切な予防策が重要となります。ここでは、大血管障害の診断方法と効果的な予防策について詳しく解説します。
<大血管障害の診断と予防についての概要>
大血管障害の診断は、症状の有無にかかわらず定期的な「スクリーニング検査」から始まります。心臓、脳、末梢動脈それぞれに対して適切な検査が選択されます。予防においては、血糖値と血圧の厳格なコントロールに加えて、生活習慣の改善も重要な柱となります。なお、生活習慣の改善には食事療法、運動療法、禁煙などが含まれます。また、必要に応じて薬物療法も導入されます。
<心臓・脳・末梢動脈に対する検査方法>
心臓については、心電図検査、心エコー、負荷心電図、冠動脈CT、心筋シンチグラフィーなどが用いられます。脳に関しては、頭部MRI/MRA、頸動脈エコーなどが主な検査方法です。そして、末梢動脈疾患の診断には、ABI(足関節上腕血圧比)測定、下肢動脈エコー、CT血管造影などが活用されます。これらの検査を定期的に受けることで、無症状の段階から病変を発見し、早期介入につなげることができます。
<血糖値と血圧の適切な管理方法>
血糖管理では、HbA1c値を指標とし、個々の患者の状態に応じた目標値を設定します。一般的には7.0%未満を目指しますが、年齢や合併症の有無により調整します。また、血圧管理の目標は130/80mmHg未満とされていますが、これも個別化が必要です。なお、両者の管理には、生活習慣の改善と適切な薬物療法の組み合わせが効果的です。定期的な自己測定と医療機関での評価を行い、必要に応じて治療内容を調整していきます。
<生活習慣改善(食事、運動、禁煙)と予防のための薬物療法>
食事療法では、適正なカロリー摂取と栄養バランスの改善が重要です。特に、脂質や塩分の摂取量に注意を払う必要があります。次に、運動療法は、有酸素運動を中心に週150分以上の実施が推奨されます。また、生活習慣の改善には禁煙が欠かせません。禁煙は大血管障害予防において非常に重要な要素であるため、必要に応じて禁煙補助薬の使用も考慮します。なお、薬物療法としては、抗血小板薬、スタチン、降圧薬などが用いられます。これらは、個々の患者のリスク因子に応じて選択されます。
大血管合併症の治療方法
糖尿病における大血管合併症の治療は、患者の状態や合併症の進行度に応じて、薬物療法から外科的治療まで多岐にわたります。治療の基本は、血糖コントロールの改善と心血管イベントのリスク因子の管理です。これらに加えて、合併症の種類や重症度に応じた特異的な治療が行われます。ここでは、薬物療法、外科的治療、リハビリテーションについて詳しく説明します。
<薬物療法>
薬物療法は大血管合併症の予防と治療の両面で重要な役割を果たします。例えば、抗血小板薬は血栓形成を抑制し、心筋梗塞や脳梗塞のリスクを低下させます。そして、脂質異常症治療薬、特にスタチン系薬剤は、LDLコレステロールを低下させ動脈硬化の進行を抑制します。さらに、降圧薬や血糖降下薬も併用され、総合的なリスク管理が行われます。なお、これらの治療薬は一次予防(合併症発症前)、二次予防(合併症発症後)の両方で有効性が示されています。
<外科的治療>
大血管合併症が進行した場合、外科的治療が必要となることがあります。冠動脈疾患に対しては、経皮的冠動脈インターベンション(PCI)やステント留置術が行われます(より重症例では冠動脈バイパス術も選択肢となります)。脳血管疾患に対しては、頸動脈内膜剥離術や頸動脈ステント留置術が行われることがあります。また、末梢動脈疾患では、血管形成術やバイパス術が実施されます。これらの治療法は、症状の改善と長期的な予後の向上を目的としています。
<リハビリテーション>
外科的治療後や急性期治療後のリハビリテーションは、機能回復と再発予防に重要な役割を果たします。例えば、心臓リハビリテーションでは、運動療法を中心に、患者教育や生活指導が包括的に行われます。これにより、心機能の回復だけでなく、再発予防や生活の質の向上も図ることができます。なお、脳卒中後のリハビリテーションでは、機能回復訓練や日常生活動作の訓練が重点的に行われます。また、末梢動脈疾患に対しても、適切な運動療法が実施されます。リハビリテーションは、身体機能の改善だけでなく、患者の自己管理能力の向上にも貢献します。
大血管合併症の治療においては、これらの治療法を適切に組み合わせ、個々の患者の状態に応じた最適な治療計画を立てることが重要です。また、治療と並行して、生活習慣の改善や定期的な検査によるフォローアップも欠かせません。継続的な血糖管理と併せて、総合的なアプローチを行うことで、大血管合併症の進行を抑制し、患者のQOLと生命予後の改善を目指します。
大血管障害と他の糖尿病合併症の関連
糖尿病における大血管障害は、単独で発症するわけではなく、他の糖尿病合併症と密接に関連しています。特に、細小血管症や神経障害との相互作用は重要です。まず、細小血管症との関連を考えると、網膜症、腎症、神経障害などの細小血管合併症は、大血管障害の進行を加速させる因子となります。
例えば、糖尿病性腎症による慢性腎臓病は、動脈硬化を促進し、心血管イベントのリスクを高めます。また、網膜症の存在は、冠動脈疾患や脳卒中のリスク上昇と関連しています。これは、網膜血管の変化が全身の血管状態を反映しているためと考えられます。
一方で、大血管障害も細小血管症の進行に影響を与えます。大血管の動脈硬化は、臓器への血流を低下させ、細小血管障害をさらに悪化させる可能性があります。さらに神経障害との関係も重要です。自律神経障害は心血管系に直接的な影響を与え、心拍変動の低下や起立性低血圧などを引き起こし、心血管イベントのリスクを高めます。
なお、末梢神経障害は足の感覚低下をもたらし、気づかないうちに足の傷が悪化し、末梢動脈疾患と相まって重篤な足病変を引き起こす可能性があります。これらの合併症は相互に影響し合い、複雑な病態を形成します。したがって、大血管障害の管理においては、他の糖尿病合併症の存在や進行度を考慮した総合的なアプローチが必要です。早期からの適切な血糖コントロールと、各合併症に対する定期的なスクリーニングと管理が、合併症の進行予防と患者のQOL維持に重要な役割を果たします。
大血管合併症について不安な方はいつでもご相談ください
大血管合併症は深刻な問題ですが、適切な健康管理と予防策を講じることで、その発症リスクを大幅に低減できます。したがって、総合的な健康管理と自己管理を徹底してください。健康管理では、血糖値のコントロールはもちろんのこと、適切な食事療法、運動療法、そして必要に応じた薬物療法を組み合わせることで、合併症の予防や進行の抑制に大きな効果が期待できます。
また、定期的な検診や自己管理の習慣化は、早期発見・早期治療にもつながります。さらに、禁煙や適度な飲酒、ストレス管理なども、大血管合併症の予防に寄与します。
これらの生活習慣の改善は、単に糖尿病の管理だけでなく、全体的な健康状態の向上にもつながりますので、積極的に行ってください。
なお、当院では、患者一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
血糖コントロールの基本と実践的な改善方法|糖尿病患者向けガイド
糖尿病・代謝内科に関する記事です。
この記事では「血糖コントロール」について解説していきます。後半部分では「食事療法」と「運動療法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
血糖コントロールとは?
血糖コントロール不良が引き起こす合併症リスク
食事療法と運動療法で実践する血糖コントロール
インスリンと経口薬による薬物療法の基礎知識
血糖自己測定と定期検査で血糖を上手にコントロールしましょう
血糖コントロールとは?
血糖コントロールとは、高血糖を改善し、可能な限り正常な血糖値に近づけることを指します。血糖コントロールの柱となるのは、食事療法、運動療法、薬物療法の3つです。そして、血糖コントロールの大切な指標としてHbA1c(ヘモグロビンA1c)があります。日本糖尿病学会では2012年4月1日より、HbA1cの表記をHbA1c(JDS値)からHbA1c(NGSP値)に統一し、HbA1c(NGSP値)が6.5%以上であれば糖尿病型と診断する基準としています。なお、血糖コントロールの目標は、すべての患者さんに一律に設定されるものではありません。むしろ、個々の患者さんの状況に応じて、慎重に設定する必要があります。特に、以下の要因を考慮することが重要です。
<年齢>
若年者や中年者では、将来の合併症リスクを考慮して、より厳格な血糖コントロールが求められることがあります。一方、高齢者では低血糖のリスクを避けるため、やや緩やかな目標設定が適切な場合があります。
<合併症の有無>
すでに重度の合併症(例:進行した網膜症や腎症)がある場合、急激な血糖改善によって症状が悪化する可能性があるため、緩やかな血糖コントロールが推奨されることがあります。なお、合併症がない、または軽度の場合は、より厳格なコントロールが望ましいです。
<罹病期間>
血糖コントロールでは、糖尿病と診断されてからの期間も考慮します。初期段階では厳格なコントロールが有効ですが、長期罹患者では個々の状況に応じた柔軟な対応が必要です。
<低血糖のリスク>
低血糖を起こしやすい患者さん(例:インスリン治療中、腎機能低下、高齢者)では、低血糖を避けるためにやや高めの目標設定が必要な場合があります。
具体的な数値目標としては、一般的にはHbA1c値7%未満を目指しますが、上記の要因を考慮して6.0%~8.0%の範囲で個別に設定されることが多いです。血糖コントロールは単に数値を下げることだけが目的ではなく、患者さん一人ひとりの状況に合わせた、きめ細やかな対応が求められます。
血糖コントロール不良が引き起こす合併症リスク
高血糖が持続すると、血管に障害を引き起こし、血液循環が悪化します。これにより、心臓病や脳卒中のリスクが増大します。また、高血糖は神経にも影響を及ぼし、末梢神経障害や神経痛を引き起こすことがあります。さらに、高血糖は眼にも悪影響を与え、網膜症や失明の原因となることがあります。このように、糖尿病は体内のさまざまな部位に悪影響を及ぼし、合併症を引き起こす要因となります。そのため、早期の血糖管理と定期的な健康チェックが重要です。糖尿病の症状に心当たりがある方、または検診などで血糖値に異常を指摘された方は、速やかに医療機関を受診してください。
食事療法と運動療法で実践する血糖コントロール
血糖コントロールにおいて、食事療法と運動療法は非常に重要な役割を果たします。以下で、食事療法と運動療法について具体的に説明します。
【食事療法と運動療法で実践する血糖コントロール1】食事療法
食事療法とは、食事の内容や摂取方法を調整することで、症状の改善を目指す治療法です。食事療法の主な目的は、血糖値の急激な上昇を防ぎ、体重を適正に保ち、必要な栄養素をバランスよく摂取することです。そのため、食事療法では個々の患者さんの状態に応じて、適切なカロリー摂取量と栄養バランスを設定します。栄養バランスを考えた食材には、以下のものがあります。
<きのこ類>
きのこは低カロリーで食物繊維が豊富です。食物繊維は糖の吸収を遅らせるため、血糖値の上昇を抑制します。さらに、きのこに含まれるβ-グルカンは胃や腸で膨らみ、満腹感を得やすくし、お通じの調子も整えます。したがって糖尿病予防には、きのこ類を積極的に摂取することがお勧めです。
<緑黄色野菜>
緑黄色野菜は低カロリーで食物繊維が豊富なうえ、糖質や脂質の代謝に必要なビタミンやミネラルも多く含んでいます。特にブロッコリーや小松菜には、糖の代謝を促進する葉酸が豊富です。したがって野菜を選ぶ際は、緑黄色野菜を中心に摂取してください。ただし、南瓜やれんこん、芋類は糖質が多いため食べ過ぎには注意が必要です。
<大豆製品(高野豆腐)>
高野豆腐にはレジスタントプロテインが含まれており、これは食物繊維と似た働きをします。レジスタントプロテインは糖質の吸収を緩やかにし、血糖値の急上昇を防ぎます。したがって、高野豆腐を積極的に食事に取り入れてください。
<玄米や胚芽米>
玄米や胚芽米にはクロムというミネラルが含まれています。クロムはインスリンが糖を細胞に取り込む際に助けとなり、インスリンの働きをスムーズにします。そのため、白米の代わりに玄米や胚芽米を選ぶことで、血糖値の管理がしやすくなります。
<魚>
アジ、さば、さんまなどの青魚には、インスリン分泌を改善する脂肪が豊富に含まれています。特に、これらの魚に含まれるEPA(エイコサペンタエン酸)とDHA(ドコサヘキサエン酸)は、抗炎症作用があり、インスリンの感受性を高める効果があります。これにより血糖値の管理が容易になり、糖尿病予防に役立ちます。また、EPAとDHAは心血管の健康にも寄与するため、全身の健康維持にも効果的です。青魚を定期的に摂取することで、これらの健康効果を得ることができます。
食事療法では、食べ方も重要です。適切な摂取方法を心がけることで、血糖値のコントロールや体重の管理が促進されます。以下、食事の摂り方のポイントです。
<ゆっくり食べる>
急いで食事をすると、食べすぎの原因となるだけでなく、血糖値の急激な上昇をもたらす可能性があります。食事をゆっくりと楽しむことで、適切な量を摂取しやすくなります。
<野菜類から食べる>
食事を始める際は、野菜類から摂ることが重要です。野菜や豆類を最初に摂ることで、食後の血糖値の上昇を緩やかにし、食事全体のカロリー摂取量を調整することができます。
<規則正しい食事を心がける>
日々の食事を3食、規則正しく摂ることが重要です。不規則な食事や食事を抜くことは血糖値の乱れを招きやすく、糖尿病のリスクを高めますので、ご注意ください。
<よく噛んで食べる>
食事をゆっくり噛むことで、満腹感を早く感じることができます。十分に噛んで食べる習慣を身につけてください。
<腹八分目>
食べ過ぎは血糖値の乱れや肥満の原因となります。食事を摂る際は腹八分目に留め、適度な量を摂取してください。
【食事療法と運動療法で実践する血糖コントロール2】運動療法
運動療法とは、運動を治療手段とした医療技術です。運動療法は、体内のインスリンの効率的な利用を促進し、筋肉が血糖を取り込むのを助けます。また、運動によって体重が減少し、肥満や過体重のリスクが低下します。そのため、インスリン抵抗性が改善され、糖尿病の発症リスクが軽減されます。さらに、運動は心血管の健康にも寄与します。血圧やコレステロール値の改善が期待できるため、糖尿病に関連する心血管疾患のリスクを低減します。また、運動はストレスの軽減にも効果があります。ストレスは血糖値の上昇に繋がるため、精神的な健康を保つことも糖尿病予防に重要です。このように、運動は血糖値管理、心血管の健康向上、ストレス軽減など、さまざまな面から糖尿病予防に役立ちます。なお、血糖コントロールに効果的な運動には、「有酸素運動」と「レジスタンス運動」があります。
<有酸素運動>
有酸素運動とは、筋肉を収縮させる際のエネルギーに酸素を使う運動のことです。ウォーキング、ジョギング、サイクリングなどが一般的な有酸素運動の例になります。有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。なお、一般的に「週150分以上」の有酸素運動が推奨されています。この目標に向かって努力することで、健康的な生活習慣を築くことができます。
<レジスタンス運動>
レジスタンス運動とは、筋肉に負荷をかける動きを繰り返し行う運動のことです。ウエイトトレーニング、体幹トレーニング、ゴムチューブを使ったエクササイズなどがレジスタンス運動の例になります。レジスタンス運動は、筋肉量を増やし、血糖値の管理をサポートするのに役立ちます。また、筋力トレーニングは骨密度を向上させ、骨粗鬆症のリスクを減らすのにも効果的です。そのため、糖尿病予防に極めて効果的な運動だと考えられています。なお、レジスタンス運動は、筋肉量の増加、筋力の向上、筋持久力の向上を促す筋力トレーニングとして、高齢者からアスリートまで広く行われています。
インスリンと経口薬による薬物療法の基礎知識
「食事療法」や「運動療法」は糖尿病管理の基本ですが、これらだけでは十分な血糖コントロールが困難な場合があります。そのようなケースでは、医師の判断のもと薬物療法を導入します。薬物療法は主に「経口血糖降下薬」と「インスリン注射」の2種類に大別されます。経口血糖降下薬は、通常、2型糖尿病の患者さんに対して使用されます。一方、インスリン注射は1型糖尿病の患者さんにとっては必須の治療法です。また、2型糖尿病の患者さんでも、経口血糖降下薬で十分な効果が得られない場合や、特定の状況(例:重症感染症、手術前後、妊娠中など)では使用されます。以下で、経口血糖降下薬とインスリン注射の詳細を解説します。
経口血糖降下薬
血糖値を下げる飲み薬のことを「経口血糖降下薬(けいこうけっとうこうかやく)」と呼びます。経口血糖降下薬は、その作用から大きく分けて3種類に分類されます。以下をご覧ください。
【経口血糖降下薬の種類1】インスリン抵抗性改善系
インスリン抵抗性改善系は、主に脂肪組織に働きかけ、脂肪細胞から分泌されるインスリン抵抗性を引き起こす物質を減少させます。その名の通り「インスリン抵抗性」を改善することで血糖を下げる薬です。以下、インスリン抵抗性改善系の薬です。
<ビグアナイド薬>
ビグアナイド薬(例:メトホルミン)は、肝臓での糖新生を抑制し、筋肉での糖取り込みを促進します。低血糖を起こしにくい、体重増加が少ないといった特徴があり、欧米では第一選択薬として利用されています。
<グリミン薬>
グリミン薬は、血糖値に応じて膵臓からインスリンを分泌させ血糖値を下げます。また、肝臓で糖が作られるのを抑えたり、筋肉で糖が取り込まれるのを改善してインスリンの効果を高めたりします。
<チアゾリジン薬>
チアゾリジン薬は、肝臓や筋肉に作用し、インスリンの効きを良くする薬です。インスリンに対する体の感受性を高めることで血糖値を下げます。
【経口血糖降下薬の種類2】インスリン分泌促進系
インスリン分泌促進系は、膵臓の「β細胞(べーたさいぼう)」に作用してインスリンの分泌を促進し、血糖値を下げる薬です。簡単にご説明すると「インスリンを出しやすくする薬」になります。以下、インスリン分泌促進系の薬です。
<GLP-1(ジーエルピーワン)受容体作動薬>
GLP-1受容体作動薬は、インスリン分泌を促し血糖値を下げる薬です。膵臓のβ細胞のGLP-1受容体に結合し、血糖値が高いときにインスリンの分泌を促します。そして血糖値を上げるホルモンのひとつであるグルカゴン分泌を抑制し、血糖を下げます。
<スルホニル尿素薬>
スルホニル尿素薬は、膵臓からのインスリンの分泌を増やし血糖を下げる飲み薬です。膵臓のインスリンを作る働きがある程度、残っている患者さんで効果があります。
<速効型インスリン分泌促進薬>
速効型インスリン分泌促進薬は、インスリン分泌のスピードを早めて、食後の血糖の上昇を抑える働きがあります。そのためインスリンをすばやく分泌させることで食後高血糖を改善することから、インスリン分泌パターンの改善薬ともいえます。なお、食後のインスリン分泌量を増加させる作用は「スルホニル尿素薬」に比べて弱くなっています。
【経口血糖降下薬の種類3】糖吸収・排泄調節系
糖吸収・排泄調節系は、糖の腸管からの吸収、腎臓からの排泄を調節する薬です。簡単にご説明すると「糖の吸収をゆっくりにして、血糖の急な上昇を抑える薬」になります。なお、糖吸収・排泄調節系の薬には、体に取り込んだ糖を尿中に出させる効果もあります。以下、糖吸収・排泄調節系の薬です。
<α-グルコシダーゼ阻害薬>
α-グルコシダーゼ阻害薬は、小腸でのブドウ糖の分解・吸収を遅らせて、食後の急激な血糖値の上昇を抑える薬です。食前の血糖値はそれほど高くないけれども、食後の血糖値があがりやすい患者さんに適しています。
<SGLT2(エスジーエルティーツー)阻害薬>
SGLT2阻害薬は、尿から余分な糖を出すことで血糖値を下げる薬です。単独で使用する場合には低血糖のリスクも低く、国内では2014年に糖尿病の新薬として使用が開始されました。なお、SGLT2阻害薬は副次的な効果として、体重の減少が認められています(尿から糖が出るので体重が減少します)。
経口血糖降下薬はインスリン非依存状態にあり、食事療法・運動療法を十分に行っていても血糖コントロールがうまくいかない患者さんに使われます。つまり、経口血糖降下薬で治療効果を望むことができるのは、自分の膵臓からインスリンを出す力が残っている、「インスリン非依存状態」にある患者さんです(多くは2型糖尿病患者さんです)。
インスリン注射
インスリン注射は、効果があらわれるまでのタイミングと、持続時間によって、超速効型、速効型、中間型、混合型、配合溶解、持効型溶解の6つに分類されます。注射の回数も1日1~4回以上のもの以外にも、最近では1日1回の注射で効果が24時間持続するタイプもあります。
<超速効型インスリン製剤>
超速効型インスリン製剤は、健康な人の食後のインスリン追加分泌パターンの再現を目的につくられたインスリン製剤で、生理的なインスリン追加分泌パターンにかなり近づけることができます。食事直前の自己注射で、食後の血糖値の上昇を抑えて食後高血糖を改善します。超速効型インスリン製剤は、注射してから効果が出るまでの時間は10~20分と早いので、食事の直前に注射でき、仕事などで食事時間が不規則になった場合への対応が可能ですので、生活の質を高めることができます。
<速効型インスリン製剤>
速効型インスリン製剤は、健康な人の食後のインスリン追加分泌パターンの再現を目的につくられたインスリン製剤で、生理的なインスリン追加分泌パターンに近づけます。食事の約30分前に自己注射して、食後の血糖値の上昇を抑制して食後高血糖を改善します。速効型インスリン製剤は、注射してから効果が出るまでの時間は30分~1時間で、インスリンの作用が持続する時間は5~8時間です。レギュラーインスリンとも呼ばれ、筋肉注射や静脈注射が唯一可能なインスリン製剤です。
<中間型インスリン製剤>
中間型インスリン製剤は、健康な人の生理的インスリン基礎分泌パターンに近づけるために、基礎分泌を補うことを目的として、インスリンの効果が持続的に作用するようにつくられたインスリン製剤です。不足しているインスリンの基礎分泌を補い、空腹時血糖の上昇を抑制します。注射してから効果が出るまでの時間は1~3時間で、インスリンの作用が持続する時間は18~24時間です。
<混合型インスリン製剤>
混合型インスリン製剤は、超速効型や速効型インスリンと中間型インスリンを、いろいろな割合であらかじめ混合したインスリン製剤です。インスリンの基礎分泌、追加分泌の補填を同時に行えるようにつくられた製剤です。混合型インスリン製剤の効果の発現は、「超速効型」または「速効型インスリン製剤」「中間型インスリン製剤」のそれぞれの作用時間にみられますが、作用の持続時間は「中間型インスリン製剤」とほぼ同じになります。
<配合溶解インスリン製剤>
配合溶解インスリン製剤は、超速効型インスリン製剤と持効型溶解インスリン製剤を混ぜてある製剤です。超速効型インスリンと持効型溶解インスリンのそれぞれの作用発現時間に効果が発現します。なお、混合型インスリン製剤の作用時間は「持効型溶解インスリン」とほぼ同じになります。
<持効型溶解インスリン製剤>
持効型溶解インスリン製剤は、健康な人の生理的インスリン基礎分泌パターンに近づけるために、基礎分泌を補うことを目的につくられたインスリン製剤です。不足しているインスリンの基礎分泌を補い、空腹時血糖の上昇を抑制して、1日中の血糖値を全体的に下げる働きがあります。注射してから効果が出るまでの時間は1~2時間で、インスリンの作用が持続する時間はほぼ1日にわたります。
<世界初の週1回投与のインスリン製剤>
週1回投与のインスリン製剤として、「インスリン イコデク」(商品名:アウィクリ®注)が2024年6月24日に日本で製造販売承認を取得しました。これは世界初の週1回投与の基礎インスリン製剤です。
主な特徴として、週1回の皮下注射で7日間にわたる血糖降下作用が期待でき、患者の負担を大幅に軽減できます。
一方で、注意点としては、投与後2〜4日に低血糖のリスクが高まる傾向があり、慎重な経過観察が必要です。また、1目盛りが10単位刻みのため、インスリン感受性が高い患者には不向きです。日々の活動量の変動が大きい患者や、認知症などで毎日注射してしまう可能性がある患者には適していません。
血糖自己測定と定期検査で血糖を上手にコントロールしましょう
適切な血糖コントロールを行うためには、日々の「自己血糖測定」と「定期的な医療機関での検査」が欠かせません。自己血糖測定は、簡易血糖測定器を用いて、自分で血糖値を測定することです。通常、指先から少量の血液を採取し、専用の測定器を使用して血糖値を測定します。測定の頻度は個々の状況に応じて異なりますが、一般的には朝食前の空腹時や、食後2時間、就寝前などに測定することが推奨されます。そして測定結果は必ず記録し、医療機関での診察時に提示することが重要です。これにより、日々の生活や食事との関連を把握し、より適切な治療方針を立てることができます。
一方、適切な血糖コントロールを行うためには、定期的な医療機関での検査も重要です。通常、1~3ヶ月に一度の頻度で受診し、HbA1c(ヘモグロビンA1c)などの検査を受けます。HbA1cは過去1~2ヶ月の平均的な血糖コントロール状態を反映する指標で、自己血糖測定では得られない長期的な血糖管理の状況を把握することができます。また、定期検査では血糖値以外にも、血圧、体重、腎機能、脂質プロファイルなど、糖尿病に関連する様々な項目をチェックします。これにより、合併症の早期発見や予防にもつながりますので、積極的に医療機関を受診してください。
なお、糖尿病は初期段階では自覚症状がないことが多いため、健康診断や他の病気の検査をしている際に偶然見つかることもあります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、糖尿病の症状の可能性を感じた方は、早めに受診することをお勧めします。
糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方は、まずお気軽に医療機関にご相談ください。早期発見・早期治療が、合併症の予防と良好な血糖コントロールの維持には重要です。
当日の順番予約はこちらから
2025.02.05
【医師監修】メタボリックシンドロームとは一体何か?簡単に解説します
糖尿病・代謝内科に関する記事です。
この記事では「メタボリックシンドローム」について解説していきます。後半部分では「メタボリックシンドロームの予防と改善方法」をご紹介しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
メタボリックシンドロームとは?
メタボリックシンドロームの診断基準
メタボリックシンドロームの原因
メタボリックシンドロームを放置する危険性
メタボリックシンドロームの予防と改善方法
特定健診を受け、メタボ予防を行いましょう
メタボリックシンドロームとは?
メタボリックシンドローム(Metabolic syndrome)とは、内臓肥満に高血圧・高血糖・脂質代謝異常が組み合わさることで、心臓病や脳卒中などのリスクが高まる病態を指します。具体的には、男性では腹囲が85cm以上、女性では90cm以上であることに加え、血圧・血糖・血清脂質のうち2つ以上が基準値を超えると「メタボリックシンドローム」と診断されます。したがって、腹囲が大きいだけでは、メタボリックシンドロームに該当しません。
メタボリックシンドロームは、放置すると心筋梗塞や脳卒中などの重大な合併症を引き起こす可能性がある危険な病態です。そのため、メタボリックシンドロームを予防するためには、早期発見と適切な対策が極めて重要になります。メタボリックシンドロームを予防するためにも、定期的な健康診断を受け、自身の健康状態を把握してください。
なお現在、メタボリックシンドロームは予備群も含めると男性は40~74歳で2人に1人、女性は5人に1人存在し、増加傾向にあるといわれています。メタボリックシンドロームは、糖尿病、高血圧、脂質異常症、心筋梗塞や脳卒中などの心血管疾患だけでなく、高尿酸血症や慢性腎臓病、認知症、がんなどの発症リスクも高めますので十分にご注意ください。
メタボリックシンドロームの診断基準
メタボリックシンドロームの診断基準は、内臓脂肪の蓄積を示す腹囲測定を必須項目とし、これに加えて複数の代謝異常を評価します。以下、メタボリックシンドロームの診断基準です。
<腹部肥満>
ウエストサイズ 男性85cm以上 女性90cm以上
<血圧>
収縮期血圧(最高血圧) 130mmHg以上
拡張期血圧(最低血圧) 85mmHg以上
(いずれか、または両方)
<血糖値>
空腹時血糖値 110mg ⁄ dl以上
<中性脂肪値・HDLコレステロール値>
中性脂肪値 150mg ⁄ dl以上
HDLコレステロール値 40mg ⁄ dl未満
(いずれか、または両方)
ウエストサイズの基準について、男性の基準値(85cm以上)は比較的多くの人が該当します。一方で、女性の基準値(90cm以上)に該当する人は少ないため、一部の医療専門家は女性向けの基準をより厳しくすべきだと考えています。また、近年では「ウエストサイズは身長の半分を目安にすべき」という意見も出ています。
なぜなら、身長180cmの人と150cmの人が同じ基準でよいはずがないからです。もちろん、この数値はあくまで目安のため、ウエストサイズが身長の半分以下でも注意が必要です。ウエストサイズが基準値未満でも、不適切な食生活や運動不足などにより、内臓脂肪が増加するリスクがありますので、十分にご注意ください。
メタボリックシンドロームの原因
メタボリックシンドロームの主な原因は、過剰なカロリー摂取と運動不足です。高脂肪・高糖質の食事を頻繁に摂り、必要以上のカロリーを摂取すると、体内に余分な脂肪が蓄積されます。特に内臓脂肪の増加はインスリン抵抗性を引き起こし、血糖値の上昇や脂質代謝異常を招く可能性があります。さらに、運動不足も深刻な問題です。日常的な身体活動が不足するとエネルギー消費が減少し、脂肪が蓄積されやすくなります。
また、筋肉量の減少により基礎代謝が低下し、太りやすい体質を作り出しますので、ご注意ください。なお、肥満には「皮下脂肪型肥満」と「内臓脂肪型肥満」があります(内臓脂肪型肥満はお腹の中、腸のまわりに多くの脂肪が蓄積した肥満です。
一方、皮下脂肪型肥満はお尻や太ももなどの肉付きがよくなるものです)。飲みすぎ、食べすぎ、栄養の偏り、運動不足などの生活習慣が重なると、内臓脂肪型肥満のリスクが高まります。さらに、こうした生活習慣の乱れは、高血圧、脂質異常症、高血糖といった健康問題を引き起こしやすくなり、その結果、内臓脂肪型肥満、高血圧、脂質異常症が組み合わさり、メタボリックシンドロームへと進行することになりますので、ご注意ください。
メタボリックシンドロームは命に関わる重大な病気のリスクを高めるため、早期発見と適切な対策が極めて重要です。
メタボリックシンドロームを放置する危険性
メタボリックシンドロームの方は、そうでない方と比べて、2型糖尿病を発症するリスクが約3倍も高くなります。また、非アルコール性脂肪肝、高尿酸血症、慢性腎臓病、睡眠時無呼吸症候群などの病気にもつながることがあるため、注意が必要です。メタボリックシンドロームは自覚症状が少ないため、放置されやすい傾向があります。そのため、メタボリックシンドロームを予防するためには、定期的な健康診断を受け、自身の健康状態を正確に把握することが重要です。
さらに、メタボリックシンドロームの予防には、生活習慣の改善が不可欠です。バランスの取れた食事や定期的な運動を通じて、メタボリックシンドロームを予防してください。また、必要な場合は薬による治療も検討してください。適切な時期に薬物療法を開始し、危険因子を管理することも重要です。
メタボリックシンドロームの予防と改善方法
メタボリックシンドロームの予防・改善において最も重要なのは生活療法です。過食や運動不足などの生活習慣を改善することが必要です。以下に、メタボリックシンドロームの予防・改善方法をご紹介します。メタボリックシンドローム
【メタボリックシンドロームの予防と改善方法1】バランスの取れた食事
メタボリックシンドロームの食事療法の基本は、適正なエネルギー摂取を行った上で、運動をしてエネルギー消費を増やすことです。具体的には、日々の食事は標準体重当たりタンパク質量1.0~1.2g(動物性タンパク質40~50%)、必須脂肪酸2g/日、脂肪20g/日、糖質100g/日以上が良いとされています。そして配分は、炭水化物60%、脂肪20~25%、タンパク質15~20%が良いとされています。なお、食事では以下のような工夫をすることも大切です。
・アルコールは適量を守り、過剰に摂取しないようにする
・食塩の摂取量は1日あたり10g以下に抑える
・こんにゃくやキノコなど、食物繊維を豊富に含む食品を積極的に摂取する
・グリセミックインデックス(GI)が低い食品を選ぶ
・甘いジュースやお菓子の摂取を控える
・食事はよく噛んで食べ、満腹感を得るまで腹七分~八分に留める
・緑黄色野菜を意識的に取り入れる
・間食や夜食は避け、決まった時間に食事を摂る
【メタボリックシンドロームの予防と改善方法2】定期的な運動
メタボリックシンドロームの予防において、運動は非常に効果的です。メタボリックシンドロームの改善には、週に10メッツ・時以上のウォーキング、ジョギング、水泳、体操などの有酸素運動が推奨されています。
また、筋力トレーニングを週2回程度取り入れることで、基礎代謝の向上が期待できるため、おすすめです。さらに、運動量が多いほど内臓脂肪が減少しやすいという報告もあります。したがって、運動を毎日継続することが重要です。
個人の体力や運動能力、生活環境に応じて、適切な運動の強度や時間を検討してください。
【メタボリックシンドロームの予防と改善方法3】ストレス管理
慢性的なストレスは、コルチゾールなどのストレスホルモンの分泌を増加させ、内臓脂肪の蓄積を促進します。また、ストレスによる過食や飲酒も問題を悪化させる可能性があります。
したがって、メタボリックシンドロームの予防するためにもストレス管理は大切です。なお、効果的なストレス管理のためには、定期的な運動によるエンドルフィンの分泌促進、十分な休息と趣味の時間の確保が重要です。
さらに、家族や友人との交流などの社会的つながりもストレス解消に役立ちます。これらの方法を組み合わせることで、ストレス耐性を高め、メタボリックシンドロームのリスクを軽減できます。
【メタボリックシンドロームの予防と改善方法4】十分な睡眠
不十分な睡眠は、食欲を調整するホルモンのバランスを崩し、過食や肥満のリスクを高めます。そのため、十分な睡眠を確保することが重要です。メタボリックシンドロームの予防には、睡眠時間をしっかり確保することが不可欠です。なお、健康的な睡眠のためには、規則正しい就寝・起床時間の設定が基本です。また、寝室の環境(温度、湿度、静けさ)を快適に保ち、就寝前のブルーライト(スマートフォン、タブレットなど)の使用を控えることも効果的です。質の良い睡眠は、ホルモンバランスの調整や代謝機能の維持に重要な役割を果たします。
【メタボリックシンドロームの予防と改善方法5】喫煙
喫煙は内臓脂肪の蓄積を促進し、インスリン抵抗性を高めることが知られています。また、血管の収縮や動脈硬化を引き起こし、高血圧のリスクを上昇させます。さらに、喫煙は善玉コレステロールを減少させ、悪玉コレステロールを増加させることで、脂質代謝異常を引き起こします。加えて、喫煙は炎症反応を促進し、酸化ストレスを増大させることで、全身の代謝に悪影響を与えます。これらの影響により、喫煙者はメタボリックシンドロームに陥るリスクが非喫煙者と比べて著しく高くなります。したがって、メタボリックシンドロームの予防と健康維持のためには、禁煙が非常に重要です。禁煙は困難を伴うこともありますが、禁煙外来や禁煙補助薬の利用、周囲のサポートを得ることで、成功の可能性が高まります。禁煙によって、メタボリックシンドロームのリスクだけでなく、がんや心血管疾患のリスクも大幅に低減できます。
【メタボリックシンドロームの予防と改善方法6】定期的な健康診断
年に1回以上の健康診断は、メタボリックシンドロームの早期発見と予防に不可欠です。健康診断では、体重、BMI、腹囲の測定、血圧測定、血液検査(血糖値、HbA1c、中性脂肪、HDLコレステロール、LDLコレステロール)、肝機能検査、尿検査などが行われます。
これらの検査結果を経年的に比較することで、自身の健康状態の変化を把握し、必要に応じて早期に生活習慣の改善や医療介入を行うことができます。また、健康診断の結果について医師に相談し、個別のアドバイスを受けることも重要です。
定期的な健康診断を通じて自身の健康状態を正確に把握し、適切な予防策を講じることで、メタボリックシンドロームのリスクを大幅に軽減できます。
特定健診を受け、メタボリックシンドローム予防を行いましょう
現在、40歳以上74歳以下の方を対象に、特定健康診査・特定保健指導を実施しています。特定健康診査・特定保健指導とは、メタボリックシンドロームの観点から健康状態を評価し、「メタボリックシンドロームに該当する方」や「それに近い状態の方」に対して、適切な情報提供や生活習慣改善の指導を行い、糖尿病や心臓・血管の病気の発症を減らすことを目指す取り組みです。
特定健康診査・特定保健指導を実施することで、多くの効果が期待できます。まず、健康リスクを早期に把握し、重症化を防ぐことができます。
また、個人の生活習慣や健康状態に応じた効果的な改善策を提案することで、より個別化された指導が可能になります。これにより、生活習慣病の予防が進み、長期的な医療費の削減にもつながります。
さらに、定期的な健診と指導を通じて、自身の健康管理への意識が高まり、健康的な生活習慣を身につけることで生活の質が向上します。したがって、メタボリックシンドロームや生活習慣病に心当たりのある方には、特定健康診査・特定保健指導を推奨いたします。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。
高血圧や高血糖に心当たりのある方、あるいは日常生活の乱れにより「生活習慣病かもしれない…」と感じている方などがいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
ミトコンドリア糖尿病とは?症状や診断基準、治療法について解説
糖尿病・代謝内科に関する記事です。
この記事では、「ミトコンドリア糖尿病」について解説していきます。後半部分では、「ミトコンドリア糖尿病の治療方法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
ミトコンドリア糖尿病とは?
ミトコンドリア糖尿病の特徴や症状
ミトコンドリア糖尿病の治療方法
ミトコンドリア糖尿病における食事療法と運動療法の重要性
ミトコンドリア糖尿病の早期発見と適切な管理を心がけましょう
ミトコンドリア糖尿病とは?
ミトコンドリア糖尿病とは、ミトコンドリアDNAの変異によって発症する糖尿病です。ミトコンドリアは細胞内に存在する小さな器官で、エネルギー産生などに重要な役割を果たしています。このミトコンドリアDNAの変異が原因となる糖尿病をミトコンドリア糖尿病と呼びます。ミトコンドリア糖尿病は、日本の糖尿病患者さんの約1%に存在するとされており、単一遺伝子による糖尿病としては最多です。
また、ミトコンドリアDNAは後天的な変異を起こしやすい特徴があるため、加齢とともに変異が蓄積し、ミトコンドリア機能に障害を及ぼす可能性があります。そのため、ミトコンドリア糖尿病を放置してはいけません。ミトコンドリア糖尿病を放置すると、感音性難聴に加え、心筋症や脳症などの合併症リスクが高まるため、早期診断と適切な治療が重要です。なお、ミトコンドリアは16,569塩基対からなる独自のDNAを持っています。このDNAに変異が生じると、膵β細胞の機能が低下し、インスリン分泌が不十分となり糖尿病が発症します。
ミトコンドリア糖尿病の特徴や症状
ミトコンドリア糖尿病は、1型糖尿病、SPIDDM、2型糖尿病と多様な病型を示すことが特徴です。症状としては、高頻度で感音性難聴を伴うのが特徴になります。また、心筋症や心刺激伝導障害、脳症の症状も他の糖尿病型より高頻度に認められます。
さらに、ミトコンドリア糖尿病の主な特徴として、著しいインスリン分泌能の低下、母系遺伝、若年発症、血管合併症の進行しやすさなどが挙げられます。なお、ミトコンドリア糖尿病で重要なのは、症状が徐々に進行することです。初期には軽微な症状しか示さないこともありますが、時間とともに多様な症状が顕在化します。
そのため、早期診断と適切な管理が極めて重要です。また、ミトコンドリア糖尿病は母系遺伝の形式をとるため、家族歴が重要な診断の手がかりとなります。つまり、母親がミトコンドリア糖尿病であった場合、その子供も発症する可能性があるため注意が必要です。母親がミトコンドリア糖尿病である方は、ミトコンドリア糖尿病の可能性を疑い、専門医による精査を検討してください。早期発見と適切な治療が、患者さんのQOL向上と合併症予防に重要な役割を果たします。
ミトコンドリア糖尿病の治療方法
ミトコンドリア糖尿病の治療法としては、主にインスリン療法や薬物療法が行われます。
【ミトコンドリア糖尿病の治療方法1】インスリン療法
インスリン療法とは、体外からインスリンを投与して血糖値をコントロールする治療法です。ミトコンドリア糖尿病の場合、膵臓のβ細胞の機能低下が急速に進行するため、診断後早期からインスリン療法を開始することが多いです。
具体的には、患者さんの症状や進行度に応じて、速効型や持効型などの多様なインスリン製剤を組み合わせて使用します。そして、頻繁に血糖測定を行い、インスリン量を適切に調整します。なお、ミトコンドリア機能障害により低血糖のリスクが高まる可能性があるため、慎重な血糖管理が必要です。
【ミトコンドリア糖尿病の治療方法2】薬物療法
薬物療法とは、経口血糖降下薬を用いて血糖値をコントロールする方法です。ミトコンドリア糖尿病の治療では、以下の薬剤が考慮されます。
<メトホルミン>
メトホルミンは、2型糖尿病の治療に広く使用されるビグアナイド系薬剤です。メトホルミンの主な作用は、肝臓での糖新生抑制とインスリン感受性の改善です。
具体的には、AMP活性化プロテインキナーゼ(AMPK)を活性化することで、肝臓での糖産生を抑制し、骨格筋でのグルコース取り込みを促進します。また、腸管からのグルコース吸収も抑制します。なお、ミトコンドリア糖尿病患者さんにおいては、メトホルミンの使用に関して以下の点に注意が必要です。
・低用量から開始し、徐々に増量する
・定期的な腎機能検査と肝機能検査の実施
・乳酸値のモニタリング
・ミトコンドリア機能に関連する症状(筋力低下、疲労感など)を注意深く観察する
・他の薬剤との相互作用を確認する
メトホルミンは、ミトコンドリア糖尿病の治療において慎重に扱うべき薬剤です。使用する場合は、個々の患者さんの状態を十分に評価し、綿密なモニタリングのもとで行う必要があります。また、他の治療選択肢との比較検討も重要です。
<イメグリミン>
イメグリミン(薬品名:ツイミーグ)は、ミトコンドリア糖尿病治療の新たな選択肢として注目されています。イメグリミンは、ミトコンドリア機能を改善し、インスリン分泌を促進する効果があります。
具体的には、イメグリミンは細胞内のミトコンドリアを介して、膵臓の膵β細胞に作用し、グルコース濃度に依存したインスリン分泌を促進します。また、肝臓での糖新生を抑制し、骨格筋での糖取り込みを改善することで血糖値を低下させます。
さらに、インスリン抵抗性の改善にも寄与します。イメグリミンは、ミトコンドリアの酸化ストレスを軽減し、ATP産生を増加させる特性があるため、ミトコンドリア糖尿病患者さんにとって有益な可能性があります。
<DPP-4阻害薬>
シタグリプチンやビルダグリプチンなどのDPP-4阻害薬は、インクレチンホルモンの分解を抑制することでインスリン分泌を促進し、血糖値を低下させます。ミトコンドリア機能への直接的な影響は少ないとされているため、比較的安全に使用できる可能性があります。
<GLP-1受容体作動薬>
リラグルチドやセマグルチドなどのGLP-1受容体作動薬は、インスリン分泌促進、グルカゴン分泌抑制、胃排出遅延などの作用により血糖値を改善します。また、食欲抑制効果もあり、体重管理にも有効です。ミトコンドリア機能への直接的な影響は少ないとされています。
<SGLT2阻害薬>
ダパグリフロジンやエンパグリフロジンなどのSGLT2阻害薬は、腎臓でのグルコース再吸収を抑制することで血糖値を低下させます。ただし、脱水リスクやケトアシドーシスのリスクがあるため、ミトコンドリア糖尿病患者さんでは慎重に使用する必要があります。
<チアゾリジン誘導体>
ピオグリタゾンなどのチアゾリジン誘導体は、インスリン感受性を改善する効果があります。しかし、ミトコンドリア機能への影響が懸念されるため、使用には慎重な判断が必要です。
<スルホニル尿素薬>
グリメピリドやグリクラジドなどのスルホニル尿素薬は、膵臓からのインスリン分泌を促進します。ただし、低血糖のリスクが高く、また長期的な膵臓への負担が懸念されるため、ミトコンドリア糖尿病患者さんでは使用に注意が必要です。
これらの薬剤の使用は、患者さんの状態、合併症の有無、ミトコンドリア機能障害の程度、そして薬剤の作用機序と副作用プロファイルを慎重に考慮して決定されます。また、治療効果と副作用のモニタリングを継続的に行い、必要に応じて薬剤の調整を行うことが極めて重要です。
ミトコンドリア糖尿病における食事療法と運動療法の重要性
ミトコンドリア糖尿病の治療では、薬物療法だけでなく、適切な食事療法や運動療法も重要です。
<食事療法>
食事療法とは、食事の量や成分を調整することで病気の改善を目指すものです。ミトコンドリア糖尿病における食事療法では、血糖コントロールを改善し、ミトコンドリア機能をサポートすることを目的とします。
また食物繊維の摂取や少量頻回の食事を心がけ、代謝負荷を軽減します。なお、食事療法において重要なのは、各患者さんの状態、合併症、ミトコンドリア機能障害の程度に応じて、医師と相談しながら個別の食事計画を立てることです。
<運動療法>
運動療法とは、疾患の治療や予防のために運動を活用することです。運動は、体内でのインスリンの効率的な利用を促進し、筋肉が血糖を取り込むのを助けます。
また、運動によって体重が減少し、肥満や過体重のリスクが低下するため、インスリン抵抗性が改善され、糖尿病の発症リスクが軽減されます。
ただし、ミトコンドリア糖尿病の場合、過度の運動はミトコンドリアに負担をかける可能性があるため、低強度の運動から始めることが大切です。
運動を行う際は無理をせず、個々の体力や健康状態に合わせたプランを立ててください。なお、糖尿病予防に効果的な運動には、「有酸素運動」と「レジスタンス運動」があります。
有酸素運動
有酸素運動とは、筋肉を収縮させる際のエネルギーに酸素を使う運動のことです。ウォーキング、ジョギング、サイクリングなどが一般的な有酸素運動の例になります。
有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。なお、一般的に「週150分以上」の有酸素運動が推奨されています。この目標に向かって努力することで、健康的な生活習慣を築くことができます。
レジスタンス運動
レジスタンス運動とは、筋肉に負荷をかける動きを繰り返し行う運動のことです。ウエイトトレーニング、体幹トレーニング、ゴムチューブを使ったエクササイズなどがレジスタンス運動の例になります。
レジスタンス運動は血糖値の管理をサポートするのに役立ち、筋肉量の増加、筋力の向上、筋持久力の向上を促す筋力トレーニングとして、高齢者からアスリートまで広く行われています。
またその他にも筋力トレーニングは骨密度を向上させ、骨粗鬆症のリスクを減らすのにも効果的です。そのため、糖尿病予防に極めて効果的な運動だと考えられています。
ミトコンドリア糖尿病の早期発見と適切な管理を心がけましょう
ミトコンドリア糖尿病では、早期発見と適切な管理が患者さんの生活の質を維持し、合併症のリスクを軽減する上で非常に重要です。早期発見のポイントとしては、若年での糖尿病発症、難聴や視力低下などの感覚器障害、筋力低下や易疲労感、母系遺伝の家族歴(特に糖尿病と難聴の組み合わせ)に注意が必要です。
これらの症状がある場合、一般的な糖尿病検査に加えて、遺伝子検査や筋生検(筋肉組織の一部を採取して調べる検査)などの特殊検査を考慮する必要があります。なお、適切な管理においては、個別化された治療アプローチ、定期的なモニタリング、合併症の予防と早期発見、多職種連携(医師、看護師、栄養士など複数の専門家による協力)、患者さんの教育が重要です。
具体的には、薬物療法、食事療法、運動療法を患者さんの状態に合わせて慎重に設計し、血糖値だけでなくミトコンドリア機能に関連する様々な指標を定期的にチェックします。また、心臓、腎臓、神経系など多臓器に影響を及ぼす可能性があるため、定期的な検査も欠かせません。ミトコンドリア糖尿病の管理は複雑ですが、早期発見と適切な管理により、多くの患者さんが良好な生活の質を維持することができます。症状や家族歴に心当たりがある場合は、専門医への相談を躊躇せず、積極的に健康管理に取り組むことが大切です。
なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
MODY(家族性若年糖尿病)とは?原因・症状・治療法を解説
糖尿病・代謝内科に関する記事です。
この記事では、「MODY(家族性若年糖尿病)」について解説していきます。後半部分では、「MODY(家族性若年糖尿病)の治療法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
MODY(家族性若年糖尿病)とは?特徴と一般的な糖尿病との違いについて
MODY(家族性若年糖尿病)の原因について
MODY(家族性若年糖尿病)の症状と診断方法
MODY(家族性若年糖尿病)の種類と特徴
MODY(家族性若年糖尿病)の治療法
MODY(家族性若年糖尿病)の合併症とリスク
MODY(家族性若年糖尿病)についてご相談したい方へ
MODY(家族性若年糖尿病)とは?特徴と一般的な糖尿病との違いについて
MODY(Maturity-Onset Diabetes of the Young)は、家族性若年糖尿病とも呼ばれる遺伝性の糖尿病です。通常25歳未満で発症し、常染色体優性遺伝形式をとることが特徴です。また、MODYは2型糖尿病と似た症状を示しますが、1型や2型糖尿病とは異なる遺伝的原因によって発症します。具体的には、MODYは糖代謝に関わる単一遺伝子の機能障害が原因で発症し、肥満を伴わないことが多いです。なお、MODYと一般的な糖尿病との大きな違いは、発症年齢と遺伝形式にあります。1型糖尿病は自己免疫疾患であり、2型糖尿病は主に生活習慣や環境要因が関与しますが、MODYは単一遺伝子の変異が原因です。また、MODYは肥満とは無関係に発症することが多く、初期段階ではインスリン抵抗性が見られないことが多いです。さらに、MODYの治療アプローチも一般的な糖尿病とは異なります。MODYのタイプによっては、スルホニル尿素薬などの特定の経口血糖降下薬で良好なコントロールが得られる場合があり、必ずしもインスリン療法を必要としません。また、MODYは一般的に進行が緩やかで、合併症のリスクが比較的低いことがあります。このように、MODYは発症の仕組み、診断方法、治療アプローチ、そして疾患の進行において、一般的な糖尿病とは異なる独特な特徴を持つ疾患であると言えます。
MODY(家族性若年糖尿病)の原因について
MODYは単一遺伝子の変異によって引き起こされる特殊な型の糖尿病です。MODYに関係する遺伝子は、これまでに約14種類が判明しており、その中でもHNF-1α(MODY3)、HNF-4α(MODY1)、GCK(MODY2)が主要なものです。そして、これらの遺伝子の多くは、膵臓のβ細胞の機能維持に重要な役割を果たしています。具体的には、インスリンの転写因子や膵臓の発生、グルコース代謝に関与する遺伝子などが含まれます。これらの遺伝子に変異が生じることで、インスリンの産生や分泌に異常が起こり、結果として糖尿病を発症します。なお、各遺伝子の変異によってMODYのサブタイプが決定され、それぞれ臨床像や治療反応性が異なる可能性があります。
そのため、遺伝子検査による正確な診断は、個々の患者さんに最適な治療方針を立てる上で非常に重要です。また、MODYの遺伝様式は常染色体優性遺伝であり、親から子へ50%の確率で遺伝子変異が受け継がれる可能性があります。
このような遺伝的背景を理解することは、家族内での早期診断や予防的介入にも役立つ可能性があります。
なお遺伝子検査については保険適用がなされないのでご注意ください。
MODY(家族性若年糖尿病)の症状と診断方法
MODYの典型的な症状としては、若年期からの高血糖と膵β細胞機能の進行性低下が挙げられます。また、口渇、多飲、多尿、体重減少といった症状も見られることがあります。しかし、患者さんによっては症状が軽微であったり、無症状であることも珍しくありません。したがって多くの場合、患者自身が自覚症状を通じて気づくことは難しく、健康診断や家族歴の調査などで偶然発見されることがあります。このため、家族に若年発症の糖尿病患者さんがいる場合は、たとえ症状がなくても定期的な血糖検査が推奨されます。なお、診断には標準的な糖尿病の診断基準が用いられますが、MODYの確定診断には遺伝子検査が不可欠です。この検査により特定の遺伝子変異を確認することで、適切な治療方針の決定や家族のスクリーニングに役立ちます。そのため、若年発症の糖尿病患者さんは、症状の有無にかかわらず、MODYの可能性を考慮して積極的に遺伝子検査を検討することが重要です。
MODY(家族性若年糖尿病)の種類と特徴
MODY(家族性若年糖尿病)は、遺伝子変異の違いにより複数のサブタイプに分類されます。ここでは、最も一般的で臨床的に重要なMODY1からMODY6までについて説明します。
【MODY(家族性若年糖尿病)の種類と特徴1】MODY1
MODY1は、HNF4A遺伝子異常による糖尿病です。HNF4Aは、転写因子と呼ばれる遺伝子の一つで、膵臓や肝臓などの分化・発生に関与しています。MODY1は、MODY2やMODY3に比べて稀な糖尿病です。また、MODY1の患者さんは通常、思春期または若年成人期に発症し、進行性のインスリン分泌障害を示します。なお、MODY1の特徴的な症状としては、巨大児と新生児期の高インスリン血症による低血糖が見られます。さらに、低血糖や大型児出産のリスクが高く、腎機能障害や脂質異常症を伴うことがあります。
【MODY(家族性若年糖尿病)の種類と特徴2】MODY2
MODY2は、グルコキナーゼ(GCK)遺伝子の変異によるもので、全MODYの約30〜50%を占める最も一般的なタイプです。他のMODYタイプとは異なり、MODY2は通常軽度の高血糖を示し、年齢とともに悪化することはほとんどありません。多くの場合、治療を必要とせず、合併症のリスクも低いのが特徴です。
【MODY(家族性若年糖尿病)の種類と特徴3】MODY3
MODY3は、HNF1A遺伝子異常による糖尿病です。MODY2に次いで頻度が高く、全MODYの約30~50%を占めます。MODY3の患者さんは通常、思春期または若年成人期に発症し、進行性のインスリン分泌障害を示します。なお、MODY3の特徴としては、尿中のグルコース排泄閾値が低く、スルホニル尿素薬に対する感受性が高いことが挙げられます。
【MODY(家族性若年糖尿病)の種類と特徴4】MODY4
MODY4は、PDX1遺伝子の変異によるもので、非常に稀なタイプです。この遺伝子は膵臓の発生と機能に重要な役割を果たします。なお、MODY4の患者さんは、インスリン分泌障害と膵外分泌機能不全を示すことがあります。
【MODY(家族性若年糖尿病)の種類と特徴5】MODY5
MODY5は、HNF1B遺伝子の変異によるもので、全MODYの約5%を占めます。MODY5の特徴は、糖尿病以外にも多彩な症状を呈することです。腎嚢胞、腎機能障害、生殖器異常、膵臓の構造異常などが見られることがあります。また、インスリン分泌障害だけでなく、インスリン抵抗性も示すことがあります。
【MODY(家族性若年糖尿病)の種類と特徴6】MODY6
MODY6は、NEUROD1遺伝子の変異によるもので、非常に稀なタイプです。この遺伝子は膵β細胞の発生と機能に関与しています。なお、MODY6の患者さんは、若年期に発症する進行性のインスリン分泌障害を示します。
MODY(家族性若年糖尿病)の治療法
MODYの治療法は、各タイプに応じて異なり、主にインスリン療法、薬物療法、そして遺伝カウンセリングが行われます(MODYは遺伝子の異常が原因となるため、根本的な治療法はまだありません)。
<インスリン療法>
インスリン療法とは、患者さん自身がインスリン製剤を継続的に投与して血糖をコントロールする治療法です。MODYの治療において、インスリン療法は特定のタイプで有効です。特にMODY2やMODY3では、インスリン分泌の問題が関連しているため、インスリン療法が治療の基本となります。なお、インスリン療法は、血糖値の管理を効果的に行うための手段として用いられますが、すべてのMODY患者さんに適用されるわけではありません。MODYの中にはインスリン分泌能が保たれているケースもあります。
<薬物療法>
薬物療法とは、経口糖尿病薬やSGLT2阻害薬などを使用して血糖値を管理する方法です。MODYの治療において、薬物療法はより広範に使用されます。特にMODYやMODY4型など、インスリン抵抗性が主な問題ではない場合に有効です。これらのタイプでは、血糖コントロールを改善するために、経口糖尿病薬やSGLT2阻害薬などが処方されます。
<遺伝カウンセリング>
MODYの治療には、遺伝カウンセリングも重要な役割を果たします。MODYは遺伝的な要因が大きいため、家族歴や遺伝子検査を通じて、正確な診断と治療方針の決定が求められます。遺伝カウンセリングを通じて、患者さんやその家族が疾患の理解を深め、適切な治療と予防策を講じることができます。なお、遺伝カウンセリングでは、疾患と遺伝・遺伝子の関係、子への遺伝のリスクといった医学的情報だけでなく、心理的・社会的支援も行われます。
MODYの治療は、個々の遺伝的要因に基づいた専門的なアプローチが必要です。インスリン療法、薬物療法、そして遺伝カウンセリングを組み合わせることで、より効果的な管理が可能となります。
MODY(家族性若年糖尿病)の合併症とリスク
MODYは、インスリン分泌の異常によって発症するため、長期的にはさまざまな健康問題を引き起こす可能性があります。血糖値が適切に管理されていない場合、心血管疾患、腎機能障害、網膜症などの合併症が進行するリスクが高まります。特に、MODY1やMODY3では、腎症や網膜症などの「細小血管合併症」を併発する頻度が高いです。また、MODY3やMODY5では、心血管疾患や腎障害のリスクが増加することが知られています。そのため、MODYの管理には、単なる血糖コントロールにとどまらず、これらの長期的な健康リスクを見据えた全体的なアプローチが求められます。具体的にMODYの合併症を予防し、管理するためには、以下のポイントが重要です。
<定期的な血糖値のモニタリング>
血糖値を定期的にチェックし、目標範囲内に保つことで、合併症のリスクを最小限に抑えることができます。自己血糖測定やHbA1cのチェックを通じて、日々の血糖コントロールを行うことが推奨されます。
<生活習慣の改善>
健康的な食事と定期的な運動は、血糖コントロールを助け、心血管疾患や肥満などのリスクを減少させます。特に、バランスの取れた食事と適度な運動を取り入れることが重要です。
<早期の医療介入>
合併症の兆候を早期に発見し、適切な治療を受けることが大切です。定期的な眼科検診や腎機能検査を行うことで、合併症の進行を防ぐことができます。
<医師との連携>
専門医との継続的なフォローアップを受け、個別の治療計画を立てることが重要です。治療方針や生活習慣の変更について、医師と相談しながら進めることで、より効果的な管理が可能となります。
MODYの合併症とリスクを管理するためには、血糖コントロールだけでなく、生活習慣の見直しと定期的な医療チェックが不可欠です。長期的な健康を維持するためには、これらの予防策と管理方法を実践することが重要です。
MODY(家族性若年糖尿病)についてご相談したい方へ
MODYは、インスリン分泌の異常によって発症するため、長期的にはさまざまな健康問題を引き起こす可能性があります。そのため、早期の診断と適切な治療が重要です。診断が遅れると、血糖コントロールが不十分となり、合併症のリスクが増大します。
特にMODYのタイプによっては、特定の治療法や薬物が必要とされるため、正確な診断によって最適な治療法を選択することが大切です。MODYの発症年齢や症状の程度には個人差がありますので、MODYが疑われる場合や家族にMODY患者さんがいる場合は、専門医に相談し、必要に応じて遺伝子検査や遺伝カウンセリングを受けることをお勧めします。
MODYについてご相談したい方、または検診などで血糖値に異常を指摘された方がいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.05
糖尿病予防のための運動ガイド:効果的な方法と実践のコツ
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病予防に効果的な運動」について解説していきます。後半部分では、「運動の注意点」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
なぜ糖尿病予防には運動が効果的なのか?
糖尿病予防に効果的な運動の種類
糖尿病予防のための運動方法とタイミング
糖尿病予防のための運動メニュー例
糖尿病予防における運動の注意点
糖尿病予防のご相談なら板谷内科クリニックへ
なぜ糖尿病予防には運動が効果的なのか?
糖尿病予防において、運動は極めて有効な手段です。運動は、体内の「インスリン」の効率的な利用を促進し、筋肉が血糖を取り込むのを助けます。また、運動によって体重が減少し、肥満や過体重のリスクが低下します。そのため、インスリン抵抗性が改善され、糖尿病の発症リスクが軽減されます。さらに、運動は心血管の健康にも寄与します。血圧やコレステロール値の改善が期待できるため、糖尿病に関連する心血管疾患のリスクを低減します。また、運動はストレスの軽減にも効果があります。ストレスは血糖値の上昇に繋がるため、精神的な健康を保つことも糖尿病予防に重要です。このように、運動は血糖値管理、心血管の健康向上、ストレス軽減など、様々な面から糖尿病予防に役立ちます。したがって、運動は糖尿病予防において非常に効果的な手段と言えます。なお、運動療法の目的は、血糖値のコントロールを改善し、糖尿病の合併症を予防することです。運動は、筋肉の柔軟性や強度を向上させ、代謝を改善します。これにより、血糖値の上昇を抑え、インスリンの効果を高めることができます。そのため、適切な運動計画を立て、定期的に運動することが重要です。「厚生労働省のサイト」や「糖尿病を改善するための運動」でも同様の見解を述べております。
糖尿病予防に効果的な運動の種類
糖尿病予防に効果的な運動には、「有酸素運動」と「レジスタンス運動」があります。
【糖尿病予防に効果的な運動の種類1】有酸素運動
有酸素運動とは、筋肉を収縮させる際のエネルギーに酸素を使う運動のことです。ウォーキング、ジョギング、サイクリングなどが一般的な有酸素運動の例になります。有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。なお、一般的に「週150分以上」の有酸素運動が推奨されています。この目標に向かって努力することで、健康的な生活習慣を築くことができます。
【糖尿病予防に効果的な運動の種類2】レジスタンス運動
レジスタンス運動とは、筋肉に負荷をかける動きを繰り返し行う運動のことです。ウエイトトレーニング、体幹トレーニング、ゴムチューブを使ったエクササイズなどがレジスタンス運動の例になります。レジスタンス運動は、筋肉量を増やし、血糖値の管理をサポートするのに役立ちます。また、筋力トレーニングは骨密度を向上させ、骨粗鬆症のリスクを減らすのにも効果的です。そのため、糖尿病予防に極めて効果的な運動だと考えられています。なお、レジスタンス運動は、筋肉量の増加、筋力の向上、筋持久力の向上を促す筋力トレーニングとして、高齢者からアスリートまで広く行われています。レジスタンス運動について詳しく知りたい方は「糖尿病情報センターのサイト」をご覧ください。
有酸素運動とレジスタンス運動の併用は、それぞれの運動単独よりも効果的に糖尿病を改善させることが報告されています。したがって、両方の運動をバランスよく取り入れることが糖尿病予防にとって重要です。「糖尿病ネットワーク」でも同様の見解を述べております。
糖尿病予防のための運動方法とタイミング
食後1時間後に運動すると、食後の高血糖状態が改善されることが知られています。そのため、運動を実施するタイミングとしては、食後1時間後がお勧めです。
次に、運動の頻度に関しては、「できるだけ毎日」、少なくとも「週に3~5回」行うのが良いとされています。そのため、時間に余裕のある方は週に5日間、1日あたり30分以上の運動を行ってください。なお、運動強度については、中等度の全身を使った有酸素運動がお勧めです。1度運動すると48~72時間の予防効果が持続すると言われています。
そして運動時間は各20~60分間行い、計150分以上が一般的に推奨されています。定期的に運動をすることで、血糖値のコントロールが向上し、糖尿病のリスクを軽減できます。したがって、適度な運動を定期的に行ってください。「運動に適した時間帯はいつ?」でも同様の見解を述べております。
糖尿病予防のための運動メニュー例
健康な生活を維持し、糖尿病のリスクを低減するためには、適切な運動が重要です。以下、糖尿病予防のための運動メニューの例になります。
有酸素運動(週3〜5回)
ウォーキング:毎日30分から60分のウォーキング。
ジョギング:20分から30分のジョギング。
サイクリング:1時間のサイクリングを週に2回行う。
水泳:週に1〜2回の水泳を取り入れる。
レジスタンス運動(週2〜3回)
ウエイトトレーニング:上半身と下半身の筋力トレーニングを行う。
ボディウェイトトレーニング:腕立て伏せ、スクワット、腹筋などのエクササイズを行う。
ヨガやピラティス:柔軟性を高め、筋力を向上させる。
ストレッチ(毎日)
朝起きてからのストレッチ:身体を目覚めさせ、柔軟性を保つ。
就寝前のストレッチ:リラックスし、筋肉の緊張を解く。
アクアエクササイズ(週1〜2回)
アクアエクササイズとは、水中で行う運動のことです。水中でのウォーキング、レジスタンスエクササイズ、ダンスなどが代表的なアクアエクササイズになります。アクアエクササイズは、有酸素運動とレジスタンス運動の両方を行うことができるため、バランス良く運動ができます。また、水の浮力を活用するため、肥満や関節への負担が心配な方に適しています。したがって、アクアエクササイズは健康的な運動習慣を築く上で優れた選択肢だと言えます。なお、アクアエクササイズは週に1〜2回、30分程度を継続的に行うことが推奨されています。
バランス運動(週1回)
バランス能力とは、静止状態を保ち続ける能力のことを指します。バランス能力を養うためには、片足で立ったり、ステップ運動を取り入れたりして、体幹を鍛えてください。また、バランスボールなどのトレーニンググッズの使用もバランス能力の向上に役立ちます。したがって、バランスボールなどのトレーニンググッズを積極的に活用してください。なお、バランス運動は簡単な動作で体を鍛えることができますが、転倒しないように注意してください。
糖尿病予防のためには、これらの運動をバランスよく取り入れることが重要です。ただし、運動を始める前には医師と相談し、個々の体力や健康状態に合わせたプランを立てることが大切です。
糖尿病予防における運動の注意点
糖尿病予防において、運動は極めて有効な手段です。ただし、運動は適切な方法で行うことが重要です。以下、運動における主な注意点になります。
【糖尿病予防における運動の注意点1】準備体操をする
急に運動を始めるとケガをする可能性があります。特に運動習慣がない方は注意が必要です。ケガをしないためにも、運動する前はしっかりと準備体操を行なってください。
【糖尿病予防における運動の注意点2】こまめに水分補給をする
運動中は、こまめに水分補給をし、脱水にならないようにすることも大切です。運動中は想像以上に汗をかいておりますので、こまめに水分補給を行ってください。
【糖尿病予防における運動の注意点3】血圧
運動をすると、一時的に血圧は上がります。ですので、重症の高血圧の方、労作性狭心症や心不全、腎不全などを合併している方は運動に注意が必要です。運動を始めるにあたっては、担当医とよく相談してから行ってください。
【糖尿病予防における運動の注意点4】軽い運動から始める
気合を入れて運動することはいいことですが、ケガをする可能性があります。特に運動習慣がない方は危険です。運動する際は無理せず、軽い運動から始めてください。
【糖尿病予防における運動の注意点5】高血糖と低血糖
運動中に高血糖や低血糖になるリスクがあります。特に糖尿病患者は、血糖値のコントロールが重要です。運動前後にはメディカルチェックを受け、血糖値の管理に留意してください。
※運動療法における注意点について知りたい方は「【糖尿病改善と予防】運動療法の効果や注意点について」をご覧ください。
糖尿病予防のご相談なら板谷内科クリニックへ
糖尿病になっても初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.04
【医師監修】糖尿病とがんの意外な関係性について
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病とがんの関係性」について解説していきます。後半部分では「糖尿病患者さんが注意すべきがんの症状」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病とがんの意外な関係性
なぜ糖尿病患者さんはがんになりやすいのか?
糖尿病患者さんが注意すべきがんの症状
がん予防のための糖尿病管理
糖尿病患者さんのがん治療
がんと診断された糖尿病患者さんの生活管理
糖尿病とがんは早期発見と治療が重要です
糖尿病とがんの意外な関係性
糖尿病とがんは、一見すると全く別の病気のように思えます。しかし実際には、両者に密接な関係があることが近年の研究で明らかになっています。日本糖尿病学会と日本癌学会が合同で設立した委員会の報告では、糖尿病患者さんは非糖尿病者と比較して、がんになるリスクが約1.2倍高いことが示されています。また、日本での研究結果によれば、糖尿病は男性において、胃がんのリスクを1.23倍、大腸がんを1.36倍、肝臓がんを2.24倍、膵臓がんを1.85倍、腎臓がんを1.92倍上昇させることが分かっています。そして女性においても、胃がんのリスクが1.61倍、肝臓がんが1.94倍上昇するという結果が得られています。さらに、国内外の多くの研究をまとめた解析では、これらのがん以外にも、乳がんが1.20倍、子宮体がんが2.10倍、膀胱がんが1.24倍のリスク上昇と関連があることが報告されています。なお、糖尿病患者さんが「がん」になった場合、非糖尿病者と比較して、生存に関する予後が悪いことも示されています。したがって、糖尿病は生命に関わる深刻な疾患であるといえます。糖尿病の適切な管理が、がんリスクの低減にも寄与する可能性があることから、両疾患を統合的に捉えたアプローチが今後の医療において重要です。
なぜ糖尿病患者さんはがんになりやすいのか?
糖尿病の既往があると、がんにかかりやすくなる理由は、現在でも完全には解明されていません。また、がんの種類によっても、その理由は様々であると考えられています。しかし、主要な要因の一つとして注目されているのは、糖尿病に伴う体内の変化です。具体的には、膵臓から分泌されるインスリンの作用が不足すると、それを補うために高インスリン血症やIGF-I(インスリン様成長因子1)の増加が生じます。これらの変化が、肝臓や膵臓などの臓器における腫瘍細胞の増殖を刺激し、がん化に関与すると考えられています。さらに、肥満や運動不足も高インスリン血症を引き起こし、これらの要因と関連が深いがんでは、同様のメカニズムが働く可能性があります。次に、糖尿病患者さんに特徴的な高血糖状態は、体内の酸化ストレスを増加させます。これにより、細胞のDNAが損傷され、遺伝子変異が引き起こされる可能性があります。この遺伝子変異の蓄積が、がん発症のリスクを高める一因となっています。また、慢性炎症も糖尿病患者さんのがんリスク上昇に関与していると考えられています。さらに、肝炎ウイルスやピロリ菌感染がインスリン分泌に影響を与え、慢性肝炎や肝硬変が糖尿病状態を引き起こし、肝がんのリスクを上昇させる可能性も指摘されています。これらの複雑な要因が相互に作用し合うことで、糖尿病患者さんのがんリスクが上昇していると考えられますが、その詳細なメカニズムについては、さらなる研究が必要です。糖尿病とがんの関連性の解明は、両疾患の予防と治療戦略の改善に大きく貢献する可能性があるため、今後の研究の進展が期待されています。
糖尿病患者さんが注意すべきがんの症状
がんの早期発見は治療の成功率を高めるため、次のような症状に気をつけることが重要です。まず、急激な体重減少は糖尿病患者さんにとって重要な警告サインとなります。通常、糖尿病の治療により体重は安定するか、緩やかに減少していく傾向がありますが、意図せず短期間で著しい体重減少が見られる場合は、がんの可能性を考慮する必要があります。特に、食事療法や運動療法に変更がないにもかかわらず急激な体重減少が起こる場合は要注意です。次に、説明のつかない血糖コントロールの悪化も重要なサインです。これまで安定していた血糖値が突然乱れ始めたり、インスリンや経口薬の効果が急に弱まったりする場合、がんの存在が疑われることがあります(がんによるストレスや代謝の変化が血糖値に影響を与えるためです)。さらに、がん特有の症状にも注意が必要です。例えば、持続する咳や痰、血痰(肺がん)、便通の変化や血便(大腸がん)、黄疸や右上腹部の痛み(膵臓がん、胆道がん)、排尿時の痛みや血尿(膀胱がん、前立腺がん)などが挙げられます。また、原因不明の発熱、倦怠感、食欲不振が続く場合も要警戒です。これらの症状は必ずしもがんを意味するわけではありませんが、糖尿病患者さんは通常よりも注意深く自分の体調変化を観察し、気になる症状があれば速やかに医療機関を受診することが大切です。
がん予防のための糖尿病管理
糖尿病患者さんにおけるがん予防は、適切な糖尿病管理と健康的な生活習慣の維持が鍵となります。以下に、どのような取り組みが効果的かについて解説していきます。
<生活習慣の改善(食事、運動、禁煙)>
糖尿病とがんの予防には、生活習慣の改善が非常に重要です。まず食事面では、バランスの取れた食生活を心がけることが大切です。特に、野菜や果物、全粒穀物など食物繊維を多く含む食品を積極的に摂取し、加工肉や精製糖の摂取を控えることが推奨されます。これにより血糖値が安定し、がんリスクの低減にもつながります。次に運動面では、適度な有酸素運動を定期的に行うことが推奨されます。週に150分程度の中強度の運動、または75分の高強度の運動を目標にしてください。運動は血糖コントロールを改善し、体重管理に役立つだけでなく、肥満関連のがんリスクを低減させる効果があります。なお、喫煙は糖尿病の合併症リスクを高めるだけでなく、多くのがんの主要な危険因子でもあります。禁煙することで、両疾患のリスクを大幅に減らすことができるため、早期の禁煙を強く推奨します。
<適切な血糖コントロールの重要性>
血糖値を適切に管理するためには、医師の指示に従った薬物療法や自己血糖測定を定期的に実施することが不可欠です。目標として、HbA1c値を7%未満に保つよう心がけ、必要に応じて治療法の調整を行ってください。インスリン抵抗性の改善は、特に肥満関連のがんリスク低減に効果的です。なお、適切な血糖コントロールは、糖尿病の合併症予防だけでなく、がん予防の面でも重要な役割を果たします。慢性的な高血糖状態は、体内で炎症を引き起こし、細胞の異常増殖を促進することで、がん発生のリスクを高めるため、十分な注意が必要です。
<定期的ながん検診の必要性>
糖尿病患者さんは、一般的にがんリスクが高いとされているため、定期的ながん検診が非常に重要です。特に膵臓がん、大腸がん、肝臓がん、乳がんなどは糖尿病との関連性が指摘されています。そのため、年齢や性別、家族歴などのリスク要因に応じた検診を定期的に受けることが推奨されます。例えば、50歳以上の方は大腸がん検診を、喫煙歴のある方は肺がん検診も考慮すべきです。
定期的ながん検診は、早期発見・早期治療の可能性を高め、がんの予後を大きく改善します。したがって、糖尿病の定期検診に加えて、がん検診も計画的に受けることが推奨されます。がんに対する不安や疑問がある場合は、担当医と相談して検診計画を立ててください。
糖尿病患者さんのがん治療
がん治療には、手術療法、薬物療法、放射線療法などがあり、糖尿病がある方の場合は、がん治療と同時に血糖コントロールを行うことが重要です。以下に、糖尿病のある方が各治療を受ける際に気をつけるべき点を説明します。
手術療法
手術を行う際、血糖値が高すぎると手術後の傷が治りにくく、細菌感染しやすくなります。そのため、事前に血糖値を整える治療が必要です。具体的には、インスリン治療を新たに開始したり、既存の治療を調整したりすることがあります。さらに、手術前の血糖コントロール目標としては、尿ケトン体陰性、空腹時血糖値110~140mg/dL、または食後血糖値160~200mg/dL程度が推奨されます。また、手術中には、点滴による糖分補給とインスリン投与で血糖管理を行います。しかし手術後、特に消化管、膵臓、肝臓の手術では、食事摂取量や臓器機能の変化により血糖コントロールが難しくなることがあります。したがって、食事内容や回数、薬の種類や量を適切に調整する必要があります。
<手術で入院するとき>
手術中に食事がとれない期間には、糖分を多く含む点滴が行われることがあります。これは、点滴からの糖分が口から摂取する場合と比べて血糖値が上がりやすいことが知られているためです。そのため、血糖値をコントロールするために、インスリンを皮下または静脈内に投与することがあります。
<自宅の療養で気をつけること>
手術後に糖尿病の専門的な調整が必要になるのは、特に消化管、膵臓、肝臓の手術の場合です。まず、消化管の手術では、一度に食べられる量が少なくなるため、食事に加えて間食で栄養を補うことが重要です。また、膵臓を切除した場合には、その機能を補うために、これまで注射薬を使用していなかった方でもインスリン治療が必要になることがあります。さらに、肝臓を切除すると、食後の肝臓への糖の取り込みが減少し、その結果、食後血糖が高くなることがあります。このように、食事回数や食事内容によって血糖値のコントロールが変化することが予測されますので、糖尿病の薬を使用している方は、主治医にインスリンや飲み薬の量や飲み方について確認しておいてください。加えて、体調によっては食事が普段どおりに摂れない場合もあるかもしれません。このような状況でいつもと同じインスリンの量を注射したり、飲み薬を飲んだりすると、低血糖になるリスクがあるため、その場合の対応についても主治医に確認しておくことが大切です。
薬物療法
抗がん剤治療では、吐き気・嘔吐、発熱、口内炎、味覚変化、便秘、下痢などの副作用が出ることがあります。これらの症状によって食事摂取が困難になると、通常の糖尿病薬の服用で低血糖のリスクが高まります。一方で、症状を和らげるために摂取する食品が糖質の多いものであれば、血糖値が上昇することもあるため、注意が必要です。また、治療の一環としてステロイドを使用する場合があります。ステロイドは血糖値を上昇させる作用があるため、一時的にインスリン治療が必要になったり、既存のインスリン量を増やしたりする必要が生じることがあります。したがって、症状や血糖値の変動に応じて糖尿病治療薬の調整が必要となるため、がん治療と糖尿病治療の両方の主治医と相談しながら進めていくことが重要です。
放射線療法
放射線治療では、全身的な副作用として倦怠感や食欲不振が現れることがあります。また、放射線の照射部位に応じて皮膚炎、口内炎、腸炎などの局所的な副作用が生じる可能性もあります。これらの副作用により食事摂取が困難になると、通常の糖尿病薬の使用で低血糖のリスクが高まります。さらに、高血糖状態で皮膚のトラブルがあると感染のリスクが高まるため、適切な血糖コントロールが重要です。なお、食事摂取量の変化や皮膚のトラブルなど、体調の変化があった場合には速やかに主治医や看護師に相談し、必要に応じて糖尿病治療薬の調整を行うことが大切です。
いずれの治療法においても、糖尿病とがんの両方の専門家と連携しながら、症状や血糖値の変動に応じて適切に治療を調整していくことが、合併症のリスクを低減し、より良い治療成果につながります。
がんと診断された糖尿病患者さんの生活管理
がんと診断された糖尿病患者さんにとって、適切な生活管理は治療効果を高め、生活の質を維持する上で非常に重要です。健康的な食事、適度な運動、適正体重の維持、禁煙、節酒といった基本的な生活習慣の改善は、がんの予防だけでなく、治療中の患者さんの全身状態の改善にも大きく寄与します。そのため、普段から基本的な生活習慣の改善を意識することが大切です。なお、食事療法については、がん治療の影響で食欲不振や嚥下困難などの症状が現れることがあるため、個々の状況に応じた調整が必要です。栄養バランスを保ちつつ、血糖値の急激な上昇を避けるために、複数回の少量摂取や食物繊維を多く含む食品の摂取を心がけてください。また、運動療法に関しては、がんの種類や進行度、治療内容によって適切な運動量や種類が異なるため、過度な運動は避けるべきです。まずは体調に合わせて軽い散歩やストレッチから始めてください。さらに、メンタルヘルスケアも非常に重要です。がんと糖尿病の両方の診断を受けることで、患者さんは大きな不安やストレスを感じる可能性があるため、家族や友人との対話を大切にし、必要に応じて心理カウンセリングを受けることも検討してください。また、同じ境遇の患者さん同士のサポートグループへの参加も、精神的な支えとなることがありますので、ぜひご検討ください。なお、がんと診断された糖尿病患者さんは、定期的な血糖測定と主治医への報告を忘れずに行い、がん治療と糖尿病管理のバランスを取ることが重要です。個々の状況に応じた適切な生活管理を行うことで、より良い治療成果と生活の質の向上を目指してください。
糖尿病とがんは早期発見と治療が重要です
糖尿病とがんは体全体に影響を与える疾患であるため、総合的な健康管理が必要です。栄養バランスの取れた食事、適度な運動、十分な睡眠など、ライフスタイル全般を見直すことで、両疾患の進行を抑え、健康を維持することができます。特に糖尿病の場合、血糖値の管理が直接的に体の他の部分にも影響を与えるため、継続的なモニタリングが重要です。また、糖尿病患者さんはがんの発症リスクが高まるとされており、特に肝臓や膵臓などの臓器でのリスクが指摘されています。このため、これらの疾患を適切に管理するためには、定期的な健康チェックが欠かせません。血糖値の管理だけでなく、がん検診も同時に行うことで、早期に異常を発見できる可能性が高まりますので、定期的に医療機関を受診してください。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.04
【医師監修】糖尿病とうつ病の関係性を解説
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病とうつ病の関係性」について解説していきます。後半部分では「糖尿病とうつ病の治療方法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病、うつ病それぞれの症状と診断
糖尿病とうつ病の意外な関係について
なぜ糖尿病患者さんがうつ病にかかるのか?
うつ病が糖尿病に与える影響
糖尿病とうつ病の総合的な治療アプローチ
糖尿病、うつ病の日常生活への影響と対策
糖尿病、うつ病予防と早期発見の重要性
糖尿病に関してはいつでも当院にご相談ください
糖尿病、うつ病それぞれの症状と診断
まずは「糖尿病」と「うつ病」について解説します。
【糖尿病とうつ病の関係性1】糖尿病
糖尿病は、体内で作られるインスリン(血糖値を抑えるホルモン)の働きが不足することにより、高血糖状態になる疾患です。糖尿病は血糖値の調節だけでなく、脂質やタンパク質など、ほぼ全ての体内代謝に異常を及ぼします。また、糖尿病は心筋梗塞や脳梗塞、失明、腎不全など、深刻な合併症を引き起こす可能性があります。そのため、糖尿病の症状が見られた際には、放置せずに速やかに専門医の診察を受けることが重要です。なお、糖尿病は大きく1型と2型に分けられ、それぞれ発症原因が異なります。以下に、1型糖尿病、2型糖尿病の違いについて説明します。
<1型糖尿病>
1型糖尿病は、インスリンを作る膵臓の「β細胞」に異常が起こることで発症する糖尿病で、インスリン依存型とも呼ばれます。1型糖尿病は、子供や青年などの若年層に多く見られますが、その割合は世界の糖尿病全体のうち「わずか5%」です。糖尿病は大きく分けて1型と2型がありますが、1型は自己免疫によるβ細胞の破壊が原因で発症します。一方、2型糖尿病は運動不足や過食などの生活習慣によって発症するため、性質が異なります。なお、1型糖尿病の主な治療方法は薬物療法で、インスリン製剤を注射することで症状の管理を行います。
<2型糖尿病>
2型糖尿病は、生活習慣や遺伝によって引き起こされる糖尿病です。2型糖尿病では、膵臓から分泌されるインスリン(ホルモン)が十分に働かなくなることで、血糖値が上昇します。なお、2型糖尿病の原因となるインスリン作用の低下には主に二つの理由があります。一つは、体内の組織がインスリンに対する抵抗性を増すことです。筋肉や肝臓などの組織がインスリンの作用に鈍感になり、インスリンが分泌されていても効果が発揮されにくくなります。そしてもう一つは、膵臓の機能低下によってインスリンの分泌量が減ることです。これらの要因は、遺伝に加えて、過食・過飲や運動不足などの生活習慣の乱れによっても引き起こされることがあります。したがって、糖尿病を予防するためには、健康的な食生活と適度な運動を続けることが重要です。
【糖尿病とうつ病の関係性2】うつ病
うつ病とは、慢性的な気分の低下や無気力感、興味や喜びの喪失などの症状を特徴とする精神疾患です。「気分が強く落ち込み憂うつになる」「やる気が出ない」などの精神的な症状の他、「眠れない」「疲れやすい」「体がだるい」といった身体的な症状が現れます。うつ病は個人の日常生活や「社会的機能」に大きな影響を与えるため、適切な治療が必要です。「もしかしたら、うつ病かもしれない…」と感じている方は、早急に医師に相談することをお勧めします。
糖尿病患者さんがうつ病を併発すると、自己管理が困難になり、血糖値の変動や合併症のリスクが高まります。一方で、うつ病患者さんが糖尿病を発症すると、治療への意欲が低下し、症状の改善が遅れることがあります。したがって、糖尿病やうつ病の症状にお心当たりのある方には、早い段階で医療機関に相談することをお勧めします。
糖尿病とうつ病の意外な関係について
糖尿病とうつ病は、一見すると全く異なる疾患に思えますが、実は深い関連性を持つことが近年の研究で明らかになってきました。国立精神・神経医療研究センターの調査では、糖尿病患者さんのうち、「うつ病」を併発している人の割合は約11%、うつ病を併発している疑いのある人は約31%にものぼります。この数字は、一般人口におけるうつ病の発症率と比較して驚くほど高く、両疾患の関連性を示唆しています。また、うつ病があると、運動不足になり、自己管理もむずかしくなるため、糖尿病になりやすくなるともいわれています。なお、両疾患には共通する生理学的メカニズムも存在します。例えば、体内での持続的な低レベルの炎症や、ストレス反応を制御する脳内システムの乱れは、糖尿病とうつ病の両方に関与していることが分かっています。また、糖尿病治療薬の中には、うつ症状を軽減する効果があるものも報告されており、逆にうつ病治療薬が血糖コントロールに影響を与える可能性も指摘されています。このような複雑な関係性を考慮すると、糖尿病患者さんの定期的なメンタルヘルスチェックや、うつ病患者さんの代謝機能モニタリングの重要性が浮き彫りになっています。したがって、医療従事者と患者さんがこの関係性を理解し、包括的なアプローチを取ることが、より効果的な治療に繋がると考えられています。
なぜ糖尿病患者さんがうつ病にかかるのか?
なぜ糖尿病患者さんがうつ病になりやすいのか、その理由はまだ明らかではありませんが、いくつかの要因が関連していると考えられています。まず糖尿病では、長期にわたる治療がストレスとなり、うつ病を併発するのではないかと考えられています。具体的には、長期間の食事制限です。カロリー摂取量の管理や特定の食品の制限は、食事を楽しむ機会を減少させ、社交の場面でも制約を感じさせることがあります。また、定期的な運動療法も求められますが、これを日々の生活に組み込むことは容易ではありません。特に、合併症による身体的制限がある場合、運動の実施はより困難になる可能性があります。さらに、薬物療法として、インスリン注射や経口血糖降下薬の服用が必要となることも多いため、これらの管理や副作用への対処も患者さんの負担となります。なお、血糖値の変動そのものが気分の起伏に影響を与える可能性も指摘されています。高血糖状態が続くと、疲労感や集中力の低下といった症状が現れ、これがうつ状態を引き起こす要因となることがあります。加えて、糖尿病の合併症への恐れや、実際に合併症が進行した場合の生活の質の低下も、うつ病発症のリスクを高める可能性があります。これらの複合的な要因が、糖尿病患者さんのうつ病発症リスクを高めていると考えられています。
うつ病が糖尿病に与える影響
糖尿病とうつ病を併発すると、生活の質が低下するだけでなく、生命にも深刻な影響を及ぼします。これまでの調査では、糖尿病患者さんがうつ病を併発すると、死亡率は1.6倍に上昇し、医療費は4.5倍に膨れ上がることが明らかになっています。また、糖尿病の主要な合併症である神経障害、腎症、網膜症の発症リスクが高まり、既存の合併症が急速に悪化する危険性も増加します。さらに、うつ病の併発は、糖尿病治療の効果を著しく低下させる要因となります。具体的には、患者さんの食事制限や運動療法への関心が薄れ、有効な療養行動の実施・継続が困難になります。そして喫煙量やアルコール摂取量が増加するなど、糖尿病の悪化を招く悪循環に陥りやすくなります。なお、うつ病自体が2型糖尿病の発症リスクを高めることも明らかになっています。英国のサリー大学などによる大規模研究では、72万人以上を対象としたゲノムワイド関連解析(GWAS)が実施されました。この研究では、メンデルランダム化と呼ばれる統計手法を用いて、遺伝情報と健康状態の関連を詳細に分析しました。その結果、うつ病が2型糖尿病の発症リスクを1.26倍に高めることが判明しています。さらに注目すべきは、3分の1以上の症例で、うつ病と糖尿病の関係に肥満が関与していることが明らかになったことです。これらの知見は、うつ病と糖尿病の関係が単純な因果関係ではなく、複雑な相互作用を持つことを示唆しています。したがって、両疾患の予防と管理においては、身体的な側面だけでなく、精神的な健康にも十分な注意を払う必要があります。
糖尿病とうつ病の総合的な治療アプローチ
ここでは、「糖尿病とうつ病の総合的な治療アプローチ」をご紹介します。
<薬物療法(糖尿病治療薬、抗うつ薬)>
糖尿病とうつ病の併存患者さんには、両疾患に対する適切な薬物療法が不可欠です。血糖コントロールの改善は、うつ症状の軽減にも寄与する可能性があります。そのため糖尿病治療では、患者さんの状態に応じてメトホルミンやSGLT2阻害薬、DPP-4阻害薬などが用いられます。一方、うつ病に対しては、選択的セロトニン再取り込み阻害薬(SSRI)や セロトニン・ノルアドレナリン再取り込み阻害薬(SNRI)などが主に使用されます。ただし、抗うつ薬の中には血糖値に影響を与えるものもあるため、慎重な選択と経過観察が必要です。両疾患の薬物療法を適切に組み合わせることで、相乗的な治療効果が期待できます。
<生活習慣の改善(食事、運動)>
糖尿病とうつ病の管理において、生活習慣の改善は極めて重要です。食事面では、バランスの取れた低糖質食を心がけ、食物繊維を十分に摂取することが推奨されます。これにより、血糖値の安定化とともに、腸内環境の改善を通じてメンタルヘルスにも好影響を与えます。運動に関しては、有酸素運動と筋力トレーニングを組み合わせることが効果的です。定期的な運動は、インスリン感受性を高め、血糖コントロールを改善するだけでなく、セロトニンやエンドルフィンの分泌を促し、うつ症状の軽減にも寄与します。ただし、運動強度や頻度は個々の患者さんの状態に合わせて慎重に設定する必要があります。
<心理療法の重要性>
糖尿病とうつ病の併存患者さんにとって、心理療法は治療の重要な柱の一つです。特に認知行動療法(CBT)は、両疾患に対して効果的であることが示されています。CBTは、患者さんの否定的な思考パターンや行動を識別し、より適応的なものに置き換えることを目指します。これにより、うつ症状の改善だけでなく、糖尿病の自己管理能力の向上にも繋がります。また、対人関係療法や問題解決療法なども有効な選択肢となります。これらの心理療法は、患者さんの疾患受容を促進し、治療へのモチベーションを高める効果があります。
<マインドフルネスの効果>
近年、注目されているマインドフルネスの実践もストレス軽減と血糖コントロールの改善に効果があることが報告されています。マインドフルネスは、現在の瞬間に意識を向けることで、糖尿病管理に伴う不安やストレスを軽減し、同時にうつ症状の改善にも寄与します。また、マインドフルネス瞑想や呼吸法などの実践は、自己認識を高め、感情調整能力を向上させます。これにより、糖尿病の自己管理行動が改善し、うつ症状の再発予防にも繋がります。したがって、生活習慣の改善に加えて、マインドフルネスの実践もお勧めします。
これらの多面的なアプローチを個々の患者さんの状況に合わせて統合することで、糖尿病とうつ病の効果的な管理が可能になります。患者さんの生活の質を向上させ、両疾患の長期的な予後改善を目指すためには、医療従事者と患者さんが協力して、総合的な治療アプローチに取り組むことが重要です。
糖尿病、うつ病の日常生活への影響と対策
糖尿病とうつ病は日常生活に多大な影響を及ぼす慢性疾患です。具体的には、糖尿病患者さんは定期的な血糖測定や投薬、食事管理が必要となるため、業務中断や食事制限によるストレスを感じることがあります。一方、うつ病は集中力や意欲の低下をもたらし、職場でのパフォーマンスに影響を与えかねません。したがって両疾患を抱える患者さんは、疲労感や気分の変動により、人間関係の維持が困難になることもあります。なお、このような状況下では、家族のサポートが極めて重要です。家族の理解と協力は、患者さんの治療継続と精神的安定につながります。また、ストレス管理も両疾患の管理において重要です。瞑想やヨガ、深呼吸法などのリラクゼーション技術を日常に取り入れることで、ストレスレベルを下げ、血糖値の安定化とうつ症状の緩和につながります。さらに、自己管理も大切です。規則正しい睡眠、バランスの取れた食事、適度な運動を習慣化することで、両疾患の症状改善と予防に効果があります。そのため、糖尿病やうつ病の症状にお心当たりのある方は、自己管理にも積極的に取り組んでください。糖尿病とうつ病は確かに大きな挑戦ですが、適切な対策と周囲のサポートにより、充実した日常生活を送ることは十分に可能です。一歩ずつ前進し、小さな成功を積み重ねていくことで、両疾患と共に生きる自信と希望を見出すことが可能となります。
糖尿病、うつ病予防と早期発見の重要性
糖尿病とうつ病は、互いに関連し合う疾患であり、一方の発症が他方のリスクを高める可能性があります。そのため、糖尿病とうつ病の予防と早期発見は極めて重要です。以下に、糖尿病患者さんのメンタルヘルスケア、うつ病患者さんの血糖管理、そして定期的な健康チェックの必要性について説明します。
<糖尿病患者さんのメンタルヘルスケア>
糖尿病の診断を受けた患者さんは、生活習慣の大幅な変更を余儀なくされることが多く、これがストレスや不安、さらにはうつ病につながる可能性があります。そのため、糖尿病の治療と並行して、患者さんの精神状態を定期的に評価し、必要に応じて心理カウンセリングや認知行動療法などの支援を提供することが重要です。なお、家族や友人など、周囲の協力も患者さんのメンタルヘルス維持に大きな役割を果たします。
<うつ病患者さんの血糖管理>
うつ病は食生活の乱れや運動不足を引き起こし、これが血糖値の上昇やインスリン抵抗性の増大につながる可能性があります。そのため、うつ病の治療中も、定期的な血糖検査やHbA1c検査を行い、糖尿病の早期発見に努めることが大切です。また、うつ病患者さんに対しては、気分の改善と同時に健康的な生活習慣の確立を支援し、糖尿病予防にも配慮した総合的なアプローチが求められます。抗うつ薬の中には血糖値に影響を与えるものもあるため、主治医と連携しながら慎重に薬物療法を進める必要があります。なお、運動療法や食事療法も、うつ症状の改善と血糖管理の両面で効果が期待できます。
<定期的な健康チェックの必要性>
糖尿病とうつ病は初期段階では症状が顕著でないことも多く、自覚症状がないまま進行することがあります。そのため、年に一度は総合的な健康診断を受け、血糖値やコレステロール値などの身体的指標と共に、メンタルヘルスの状態も評価することが推奨されます。特に、家族歴や生活習慣などからリスクが高いと考えられる人は、より頻繁なチェックが必要かもしれません。医療機関との継続的な関わりを持つことで、両疾患の早期発見・早期治療が可能となり、重症化を防ぐことができます。また、定期的な健康チェックは、自身の健康状態への意識を高め、予防的な生活習慣の維持にもつながります。
糖尿病に関してはいつでも当院にご相談ください
前述した通り、糖尿病患者さんはうつ病を発症するリスクが高く、逆にうつ病患者さんも糖尿病のリスクが上昇することが知られています。したがって、両疾患の予防と管理においては、身体的な側面だけでなく、精神的な側面にも十分な注意を払う必要があります。糖尿病とうつ病、どちらも早期診断・治療が極めて重要です。症状が軽微なうちに適切な介入を行うことで重症化を防ぎ、より良好な予後を期待できますので、気になる症状がある方は早い段階で医療機関に相談することをお勧めします。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2025.02.04
糖尿病と遺伝の関係:1型・2型別の遺伝リスクと予防法
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病と遺伝の関係」について解説していきます。後半部分では、「糖尿病の治療法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病と遺伝の関係:1型・2型別の遺伝リスクと予防法
1型糖尿病の遺伝リスク、自己免疫疾患としての特性について
1型糖尿病:MHCとの相関について
2型糖尿病の遺伝要因や生活習慣病としての側面
血縁関係との関係:親や祖父母が糖尿病だった場合の影響
日本人特有の糖尿病遺伝因子:人種による違い
ピマ・インディアンと糖尿病
糖尿病の遺伝と環境要因:相互作用のメカニズム
遺伝的な糖尿病の治療法:最新アプローチと従来療法
生活習慣改善と定期検診にて適切に予防、糖尿病遺伝リスクを抑えましょう
糖尿病と遺伝の関係:1型・2型別の遺伝リスクと予防法
糖尿病は、体内で作られるインスリン(血糖値を抑えるホルモン)の働きが不足することにより、高血糖状態になる病気です。糖尿病は血糖値の調節だけでなく、脂質やタンパク質など、ほぼ全ての体内代謝に異常を及ぼします。また、糖尿病は心筋梗塞や脳梗塞、失明、腎不全など、深刻な合併症を引き起こす可能性があります。そのため、糖尿病の症状が見られた際には、放置せず、速やかに専門医の診察を受けることが重要です。なお、糖尿病において、家族歴は重要なリスク因子の一つとされています。疫学研究によると、両親が2型糖尿病である場合、その子供の発症リスクは3〜4倍程度高まるとされています。さらに、2型糖尿病は1型糖尿病に比べて遺伝的影響がより強いとされています。したがって、血縁者に2型糖尿病患者がいる場合、生活習慣をより注意深く管理することが重要です。1型糖尿病と2型糖尿病の違いについては、以下をご覧ください。
<1型糖尿病>
1型糖尿病は、インスリンを作る膵臓のβ細胞に異常が起こることで発症する糖尿病で、インスリン依存型とも呼ばれます。1型糖尿病は、子供や青年などの若年層に多く見られますが、その割合は世界の糖尿病全体のうち「わずか5%」です。糖尿病は大きく分けて1型と2型がありますが、1型は自己免疫によるβ細胞の破壊が原因で発症します。一方、2型糖尿病は運動不足や過食などの生活習慣によって発症するため、性質が異なります。なお、1型糖尿病の主な治療方法は薬物療法で、インスリン製剤を注射することで症状の管理を行います。
<2型糖尿病>
2型糖尿病は、生活習慣や遺伝によって引き起こされる糖尿病です。2型糖尿病では、膵臓から分泌されるインスリン(ホルモン)が十分に働かなくなることで、血糖値が上昇します。なお、2型糖尿病の原因となるインスリン作用の低下には主に二つの理由があります。一つは、体内の組織がインスリンに対する抵抗性を増すことです。筋肉や肝臓などの組織がインスリンの作用に鈍感になり、インスリンが分泌されていても効果が発揮されにくくなります。そしてもう一つは、膵臓の機能低下によってインスリンの分泌量が減ることです。これらの要因は、遺伝に加えて、過食・過飲や運動不足などの生活習慣の乱れによっても引き起こされることがあります。したがって、糖尿病を予防するためには、健康的な食生活と適度な運動を続けることが重要です。
※1型糖尿病と2型糖尿病について詳しく知りたい方は「糖尿病の分類について解説しているサイト」や「糖尿病が遺伝するのは何型?1型, 2型, その他の型の特徴と遺伝との関係について」をご覧ください。
1型糖尿病の遺伝リスク、自己免疫疾患としての特性について
1型糖尿病の発症には、環境因子と遺伝的要因の両方が関与していることが知られています。
環境因子とは、個人の生活環境や外的要因のことを指します。1型糖尿病に関連する主な環境因子には以下のようなものがあります。
・ウイルス感染(特に腸内ウイルスなど)
・食事要因(早期の牛乳摂取、グルテンの摂取時期など)
・衛生環境(過度に清潔な環境での成長)
・ストレス
・季節性(冬季に発症が多いという報告がある)
一方、遺伝的要因とは、個人の遺伝子に関連する因子のことを指します。そのため、1型糖尿病の親を持つ子供は、そうでない親の子供と比較して、やや高い発症リスクがあります。ただし、遺伝子を受け継いだからといって、必ずしも発症するわけではありません。1型糖尿病の発症には複数の遺伝子が関与していると考えられており、まだ完全には解明されていません。また、糖尿病は典型的な多因子遺伝疾患であり、遺伝因子に加えて環境因子が大きく影響します。したがって、たとえ遺伝的に糖尿病になりやすい体質を持っていても、不規則な食生活や運動不足、肥満といった環境因子を適切に管理することで、発症リスクを低減できる可能性があります。なお、1型糖尿病の遺伝性は2型糖尿病と比較すると相対的に低いとされています。具体的には、両親が共に1型糖尿病である場合、子供の発症リスクは3%〜5%程度です。片親のみが1型糖尿病の場合は、さらに低く1%〜2%とされています。詳しくは「1型糖尿病について解説しているサイト」をご覧ください。
1型糖尿病:MHCとの相関について
1型糖尿病の発症メカニズムにおいて、膵β細胞の主要組織適合性複合体(MHC)抗原の異常発現が重要な役割を果たしていると考えられています。大阪大学の研究では、1型糖尿病における膵β細胞でのMHC抗原異常発現のメカニズムを分子生物学的手法を用いて分析しました。まず、どのサイトカインが膵β細胞でMHC抗原を誘導するかを明らかにするため、ラットのインスリノーマ細胞株RINm5Fを用いて、さまざまなサイトカインがMHC抗原mRNAの発現に与える影響をNorthern blotting法で検討しました。その結果、サイトカイン無添加の状態では、正常なβ細胞と同様にクラスI MHC抗原のmRNAは検出されましたが、クラスII MHC抗原のmRNAは検出されませんでした。また、クラスI抗原のmRNAは、IFNγ単独またはIFNγ+TNFγの添加により増加しましたが、クラスII抗原のmRNAはどのサイトカインによっても発現しませんでした。一方、インスリンのmRNAは、IFNγ+TNFαの刺激により減少しました。次に、膵β細胞のインスリン分泌能がMHC抗原の発現によってどのように影響を受けるかを調べるため、ヒトMHC抗原(HLA-Cw2)遺伝子とネオマイシン耐性遺伝子をリン酸ストロンチウム法でRINm5F細胞に導入し、さまざまな程度のMHC抗原を持続的に発現する12個のクローンを得ました。それぞれのクローンのグルコース刺激に対するインスリン分泌反応を調査したところ、MHC抗原の発現量とグルコースに対するインスリン分泌量との間に負の相関関係が認められました。この研究により、膵β細胞におけるMHC抗原の発現は様々なサイトカインによって制御され、また、MHC抗原の発現程度とインスリン分泌能との間には負の相関関係が存在することが明らかになりました。これらの結果は、1型糖尿病の発症における膵β細胞におけるMHC抗原発現の重要性を示しています。
2型糖尿病の遺伝要因や生活習慣病としての側面
2型糖尿病は多因子遺伝の典型例であり、家族内での遺伝的素因が重要な役割を果たします。両親がともに糖尿病である場合、その子供が発症する確率は約40%〜50%と高くなります。これは、父母から受け継ぐ遺伝的素因が影響していることを示しています(片親が糖尿病の場合、子供の発症確率は約27%です)。しかし、2型糖尿病の発症は遺伝要因だけで決まるわけではありません。環境因子も大きな影響を及ぼします。例えば、不健康な食生活、運動不足、ストレス、肥満などが発症リスクを高める要因となります。そのため、家系に糖尿病患者さんがいる場合は、遺伝リスクを認識しつつ、生活習慣の改善に努めることが重要です。家族全体で健康的なライフスタイルを共有することが予防の鍵となります。なお、遺伝因子を変えることはできませんが、環境因子はコントロール可能です。家族に糖尿病患者さんがいる方は、定期的な健康診断を受けるとともに、バランスの取れた食事、適度な運動、ストレス管理など、健康的なライフスタイルの維持に努めてください。「2型糖尿病について解説しているサイト」でも同様の見解を述べています。
血縁関係との関係:親や祖父母が糖尿病だった場合の影響
糖尿病になりやすい体質(=遺伝因子)は親から子供へと受け継がれるため、家族に糖尿病患者さんがいる人は、そうでない人に比べて糖尿病になる確率が高くなります。例えば、片親が2型糖尿病の場合、その子供の発症リスクは約30%であり、両親が2型糖尿病の場合は50%以上に上昇します。つまり、おじいちゃんやおばあちゃんが糖尿病である場合、その子供の発症リスクが高まり、結果として孫の遺伝的リスクも上昇する可能性があります。しかし、2型糖尿病は多因子遺伝疾患であり、遺伝因子に加えて環境因子(生活習慣)や加齢などが発症に影響します。そのため、祖父母が糖尿病であっても、必ずしも、その子供や孫が糖尿病になるわけではありません。糖尿病の遺伝確率はあくまで目安であり、個々の家系や生活環境によって異なる可能性がありますので、必要以上に心配しないでください。重要なのは、血縁関係にある家族の糖尿病歴を把握し、自分のリスクを認識した上で、予防的な生活習慣を心がけることです。兄妹を含む家族全体で健康意識を高めることが、世代を超えた糖尿病予防につながります。遺伝的素因は変えることはできませんが、適切な食事管理、定期的な運動、ストレス管理などの生活習慣の改善によって、発症リスクを大幅に低減できることを忘れてはいけません。なお、糖尿病が遺伝する確率について詳しく知りたい方は「糖尿病が遺伝する確率は?血縁関係や型による確率の違い」をご覧ください。
日本人特有の糖尿病遺伝因子:人種による違い
日本の糖尿病患者の約95%が2型糖尿病です。2型糖尿病は「生活習慣」と深く関わっているため、正しい生活習慣を身につけることが予防の基本です。しかし、日本人の場合は特別な注意が必要です。日本人は遺伝的に欧米人よりインスリンを分泌する能力が低いという特徴があります。そのため、軽度の肥満でも体内のインスリン需要に対応できず、糖尿病を発症することがあります。実際、日本人の2型糖尿病では、インスリンが効きにくくなる「インスリン抵抗性」よりも、「インスリン分泌障害」が主な原因となるケースが多いです。しかし、この特徴は逆に糖尿病予防の可能性も示しています。生まれつきインスリンの分泌能力が低くても、適切な生活習慣でインスリン抵抗性の悪化を防げば、2型糖尿病の発症リスクを下げられる可能性があります。したがって、日本人の糖尿病予防には、体重管理だけでなく、バランスの良い食事や適度な運動など、総合的な生活習慣の改善が極めて重要です。なお、アジア7カ国90万人以上を対象とした大規模横断研究により、BMIと糖尿病の関連性が明らかになっております。この研究では、バングラデシュ、中国、インド、日本、韓国、シンガポール、台湾の18のコホートに所属するアジア人を対象に、BMIと糖尿病の関連を調査しました。その結果、BMIが高くなると糖尿病リスクが上昇する傾向が明らかになり、痩せ型(BMI 20.0-22.4)と肥満(BMI 35.0以上)の間で、糖尿病リスクは2.5~3倍の違いが見られました。また、BMIと糖尿病リスクの関係において、男女間で大きな違いは見られませんでしたが、年齢別に見ると、若年層ほどその関係が強く、特に50歳未満の階層では顕著でした。この現象には以下のような理由が考えられます。
1. 若年層では遺伝的要因が強く影響し、高いBMIとの複合的効果が糖尿病リスクを高める。
2. 急激な体重上昇が若年層で起こりやすく、速やかな糖尿病発病につながる。
3. 年齢に関連する他の要因(運動や食事習慣など)が影響している可能性がある。
4. 高齢の糖尿病患者では、長い病歴により体重が減少することが多く、統計的にBMIと糖尿病リスクの関係が弱く見える場合がある。
地域別の分析では、BMIの上昇に伴う糖尿病リスク増加の傾向は共通していましたが、詳細には地域差が見られました。具体的には、低いBMIと低い糖尿病有病率の相関は、インドとバングラデシュで最も強く、中国、台湾、韓国、シンガポールが中間、日本では最も弱く見られました。この差については、民族間の遺伝的相違や、低所得国における低BMIと低カロリー消費の強い結びつきなどが要因として考えられます。なお、日本の特徴として、糖尿病患者に対する生活習慣指導が行き届いており、多くの患者がデータ採取時点で減量していた可能性があります。また、国別のBMI区分と糖尿病有病率のグラフには水準や形状に違いがあり、糖尿病有病率の違いはBMIの違いだけでは説明できないことが示唆されています。詳しくは「東アジア人の2型糖尿病について解説しているサイト」をご覧ください。なお、日本人が糖尿病になりやすい理由について詳しく知りたい方は「日本人はなぜ糖尿病になりやすいの?遺伝と生活習慣の影響」や「日本人の糖尿病の遺伝素因・分子病態の解明」をご覧ください。
ピマ・インディアンと糖尿病
アメリカ・アリゾナ州に住むピマ・インディアンは、飢餓環境に適応するためにエネルギーを脂肪として蓄える体質を持つと考えられています。ピマ・インディアンは氷河期にベーリング海峡を渡り、アジアから北米に移住した部族で、狩猟や採集、原始的な農業で生活を支えていました。しかし、20世紀初頭にヨーロッパ系アメリカ人が到来し、生活環境が大きく変わりました。その結果、多くのピマ・インディアンは保護地区で生活費を支給されるようになり、欧米化した食事と運動不足により肥満と糖尿病が急速に広がりました。つまり、飢餓環境に適応していた体質が、現代の飽食と運動不足の環境では、肥満を引き起こしやすい遺伝的要因として働くことが分かったのです。なお、糖尿病専門医による調査では、アドレナリンβ3受容体遺伝子の多型が関係していることが明らかになりました。この遺伝子はエネルギーを節約する働きがあり、「倹約遺伝子」と呼ばれています。飽食の時代には、この遺伝子が肥満を引き起こす要因とされることが多いです。日本人の約3人に1人がこの「倹約遺伝子」を持っており、結果として、少量の食事でも肥満になりやすい体質を持っている可能性があります。
糖尿病の遺伝と環境要因:相互作用のメカニズム
糖尿病は、複数の「遺伝因子」と「環境因子」が複雑に絡み合う典型的な多因子遺伝疾患です。例えば、家族歴は重要なリスク因子の一つとされています。疫学研究では、兄妹に2型糖尿病患者さんがいる場合、発症リスクは2〜3倍に上昇するとされています。さらに、両親が2型糖尿病である場合、その子供の発症リスクは3〜4倍程度高まるとされています。しかし、家族に糖尿病患者さんがいるからといって、必ずしも発症するわけではありません。遺伝的素因に加え、生活習慣などの環境因子も大きく影響します。例えば、遺伝的に糖尿病になりやすい体質の人でも、適切な食生活や定期的な運動習慣を維持することで、発症リスクを低減できる可能性があります。なお、2型糖尿病は1型糖尿病に比べ、遺伝的影響がより強いとされています。そのため、祖父母を含む家系や血縁者に2型糖尿病患者さんがいる場合、生活習慣をより注意深く管理することが重要です。遺伝因子を変えることはできませんが、環境因子はコントロール可能です。家族に糖尿病患者さんがいる方は、定期的な健康診断を受けるとともに、バランスの取れた食事、適度な運動、ストレス管理など、健康的なライフスタイルの維持に努めることが糖尿病予防の鍵となります。「糖尿病情報センター」でも同様の見解を述べています。
遺伝的な糖尿病の治療法:最新アプローチと従来療法
糖尿病治療の基本は「食事療法」「運動療法」「薬物療法」の3つの柱からなります。これらを適切に組み合わせることで、血糖値を正常範囲内に保ち、合併症のリスクを軽減することが可能です。
<食事療法>
糖尿病管理の基本となる食事療法では、適切な栄養バランスとカロリー摂取が重要です。炭水化物の質と量に注意を払い、食物繊維が豊富な野菜や全粒穀物を積極的に摂取します。また、タンパク質は適度に摂取し、脂質は不飽和脂肪酸を中心に控えめにします。食事の時間や量を規則的にし、間食を減らすことも大切です。個々の生活スタイルや嗜好に合わせた食事計画を立てることで、長期的な継続が可能になります。
<運動療法>
運動療法は糖尿病治療において重要な要素です。運動は体内のインスリンの効率的な利用を促進し、筋肉による血糖の取り込みを助けます。また、体重減少を通じてインスリン抵抗性を改善し、糖尿病の発症リスクを軽減します。さらに、運動は心血管の健康向上やストレス軽減にも効果があり、血圧やコレステロール値の改善も期待できます。適切な運動計画を立て、定期的に実施することで、血糖値のコントロールを改善し、糖尿病の合併症予防にも貢献します。したがって、医師や専門家と相談の上、自分に合った運動を定期的に行うことをお勧めします。
<薬物療法>
食事療法と運動療法だけでは血糖コントロールが困難な場合、薬物療法が導入されます。糖尿病の治療薬は、大きく分けて「血糖値を下げる薬(経口血糖降下薬)」と「インスリン注射」の2種類があります。経口血糖降下薬は、「食事療法」と「運動療法」を2~3ヵ月行っても血糖コントロールがうまくいかない2型糖尿病の患者さんに主に用いられます。一方、インスリン注射は1型糖尿病の患者さん全員と、経口血糖降下薬を使用しても血糖コントロールがうまくいかない2型糖尿病の患者さんに用いられます。詳しくは「」をご覧ください。
なお、近年、糖尿病治療において画期的な研究が進められています。特に、膵島細胞の再生と増殖に関する新たなアプローチが注目を集めています。以下は、MYCL遺伝子を活用した最新の研究情報です。
<MYCL遺伝子を用いた新アプローチ>
糖尿病を根本的に治療するためには、体内の膵島β細胞量を増やすことが必要です。現在の細胞移植治療では、脳死ドナーからの膵島細胞を使用していますが、深刻なドナー不足が問題となっています。この課題を解決するため、多能性幹細胞から膵島細胞を作製する研究が進められていますが、十分に機能する成熟膵島細胞の作製は難しく、まだ医療応用には至っていません。なお、最新の研究で、MYCL遺伝子が膵島細胞の発生と増殖に重要な役割を果たすことが明らかになりました。具体的には以下の通りです。
1.マウスの膵島細胞発生過程でMYCL遺伝子の発現が上昇
2.成体マウスでMYCL遺伝子を一時的に発現させることで、成熟膵島細胞の増殖に成功
3.増殖した膵島細胞は高い機能性を持ち、糖尿病モデルマウスの治療が可能
4.試験管内でも成熟膵島細胞の自己増殖誘導が可能で、これらの細胞移植によりマウス糖尿病を治療可能
5.ヒト膵島細胞の分化過程でもMYCL遺伝子の発現上昇を確認
6. MYCL遺伝子の誘導により、ヒト膵島細胞にも自己増殖活性を付与可能
この研究成果は、MYCL遺伝子を活用した革新的な糖尿病治療法の開発につながる可能性があります。具体的には、体外で増幅させた膵島細胞を用いた移植療法や、体内で直接膵島細胞を増やす技術の開発が期待されています。これらの新しいアプローチは、膵島細胞の再生医療を大きく前進させ、糖尿病患者さんに新たな治療の選択肢を提供する可能性があります。
生活習慣改善と定期検診にて適切に予防、糖尿病遺伝リスクを抑えましょう
糖尿病は遺伝的要因により発症リスクが高まるため、家族に糖尿病患者さんがいる場合、自身も糖尿病になる可能性が高いです。しかし、適切な予防策を講じることで、そのリスクを大幅に軽減できることが分かっています。まず、健康的な食事を心がけることが重要です。高カロリー、高脂肪、高糖質の食品を避け、野菜、果物、全粒穀物、良質なたんぱく質をバランス良く摂取することが推奨されます。次に、定期的な運動も効果的です。週に少なくとも150分の中等度の有酸素運動(ウォーキングやジョギングなど)を行うことで、インスリンの感受性が改善され、血糖値のコントロールがしやすくなります。さらに、定期的な健康診断を受けることが大切です。血糖値のチェックやHbA1c(ヘモグロビンA1c)検査を通じて、早期に異常を発見することが可能です。特に遺伝的リスクが高い方は、年に一度の健康診断を欠かさず受けるよう心がけてください。早期に発見することで、生活習慣の改善や医療介入により糖尿病の進行を防ぐことができます。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2024.07.11
日本人はなぜ糖尿病になりやすいの?遺伝と生活習慣の影響
糖尿病・代謝内科に関する記事です。
この記事では、「日本人はなぜ糖尿病になりやすいのか」について解説していきます。後半部分では、「アルコールと糖尿病の関係」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
日本人は糖尿病になりやすい?日本の糖尿病患者数について
なぜ日本人は糖尿病になりやすいのか?遺伝的要因について
日本人のBMIと糖尿病リスク:肥満度の基準の違い
日本人が糖尿病に罹りやすいのは糖質摂取量の増加の影響?
日本人が糖尿病になりやすいわけ:ストレス社会と糖尿病
日本人の飲酒習慣:アルコールと糖尿病の関係
糖尿病治療や相談に関してはいつでも当院にご相談ください
日本人は糖尿病になりやすい?日本の糖尿病患者数について
糖尿病は現代日本の重大な健康課題です。厚生労働省の「令和元年国民健康・栄養調査」によれば、実に国民の5~6人に1人が該当するとされています。さらに、この調査では「食事習慣に関心はあるが改善するつもりがない」、という人は全体の25%、「関心もなく改善もしない」、という人は13%にのぼっています。したがって、生活習慣の改善に向けた取り組みは急務と言えます。令和2年患者調査による推計では、医療施設(病院・診療所)で受療した糖尿病患者数は、県内で43万5千人(全国では579万1千人)とされています。しかし、糖尿病は痛みなどの自覚症状や特別の症状がないことが多いため、医療機関や健診で糖尿病を指摘されても受診しない事例や、受診を中断する事例が少なくありません。そのため、実際の有病者数は、患者調査による患者数よりも相当程度多いものと考えられています。なお、糖尿病は大きく1型と2型に分けられ、それぞれ発症原因が異なります。以下に、1型糖尿病、2型糖尿病の違いについて説明します。
<1型糖尿病>
1型糖尿病は、インスリンを作る膵臓のβ細胞に異常が起こることで発症する糖尿病で、インスリン依存型とも呼ばれます。1型糖尿病は、子供や青年などの若年層に多く見られますが、その割合は世界の糖尿病全体のうち「わずか5%」です。糖尿病は大きく分けて1型と2型がありますが、1型は自己免疫によるβ細胞の破壊が原因で発症します。一方、2型糖尿病は運動不足や過食などの生活習慣によって発症するため、性質が異なります。なお、1型糖尿病の主な治療方法は薬物療法で、インスリン製剤を注射することで症状の管理を行います。
<2型糖尿病>
2型糖尿病は、生活習慣や遺伝によって引き起こされる糖尿病です。2型糖尿病では、膵臓から分泌されるインスリン(ホルモン)が十分に働かなくなることで、血糖値が上昇します。なお、2型糖尿病の原因となるインスリン作用の低下には主に二つの理由があります。一つは、体内の組織がインスリンに対する抵抗性を増すことです。筋肉や肝臓などの組織がインスリンの作用に鈍感になり、インスリンが分泌されていても効果が発揮されにくくなります。そしてもう一つは、膵臓の機能低下によってインスリンの分泌量が減ることです。これらの要因は、遺伝に加えて、過食・過飲や運動不足などの生活習慣の乱れによっても引き起こされることがあります。したがって、糖尿病を予防するためには、健康的な食生活と適度な運動を続けることが重要です。詳しくは「2型糖尿病について解説しているサイト」をご覧ください。
なぜ日本人は糖尿病になりやすいのか?遺伝的要因について
日本の糖尿病患者の約95%が2型糖尿病です。2型糖尿病は「生活習慣」と深く関わっているため、正しい生活習慣を身につけることが予防の基本です。しかし、日本人を含む黄色人種は、他の人種と比較して糖尿病の発症率が高いことが知られているため、特別な注意が必要です。日本人を含む黄色人種は、遺伝的に欧米人よりインスリンを分泌する能力が低いという特徴があります。そのため、軽度の肥満でも体内のインスリン需要に対応できず、糖尿病を発症することがあります。実際、日本人の2型糖尿病では、インスリンが効きにくくなる「インスリン抵抗性」よりも、「インスリン分泌障害」が主な原因となるケースが多いです。しかし、この特徴は逆に糖尿病予防の可能性も示しています。生まれつきインスリンの分泌能力が低くても、適切な生活習慣でインスリン抵抗性の悪化を防げば、2型糖尿病の発症リスクを下げられる可能性があります。したがって、日本人の糖尿病予防には、体重管理だけでなく、バランスの良い食事や適度な運動など、総合的な生活習慣の改善が極めて重要です。定期的な健康診断を受け、必要に応じて早めに生活習慣を見直すことが、糖尿病予防の鍵となります。「2型糖尿病について解説しているサイト」でも同様の見解を述べています。
日本人のBMIと糖尿病リスク:肥満度の基準の違い
アジア7カ国90万人以上を対象とした大規模横断研究により、BMIと糖尿病の関連性が明らかになっております。この研究では、バングラデシュ、中国、インド、日本、韓国、シンガポール、台湾の18のコホートに所属するアジア人を対象に、BMIと糖尿病の関連を調査しました。その結果、BMIが高くなると糖尿病リスクが上昇する傾向が明らかになり、痩せ型(BMI 20.0-22.4)と肥満(BMI 35.0以上)の間で、糖尿病リスクは2.5~3倍の違いが見られました。また、BMIと糖尿病リスクの関係において、男女間で大きな違いは見られませんでしたが、年齢別に見ると、若年層ほどその関係が強く、特に50歳未満の階層では顕著でした。この現象には以下のような理由が考えられます。
1. 若年層では遺伝的要因が強く影響し、高いBMIとの複合的効果が糖尿病リスクを高める。
2. 急激な体重上昇が若年層で起こりやすく、速やかな糖尿病発病につながる。
3. 年齢に関連する他の要因(運動や食事習慣など)が影響している可能性がある。
4. 高齢の糖尿病患者では、長い病歴により体重が減少することが多く、統計的にBMIと糖尿病リスクの関係が弱く見える場合がある。
地域別の分析では、BMIの上昇に伴う糖尿病リスク増加の傾向は共通していましたが、詳細には地域差が見られました。具体的には、低いBMIと低い糖尿病有病率の相関は、インドとバングラデシュで最も強く、中国、台湾、韓国、シンガポールが中間、日本では最も弱く見られました。この差については、民族間の遺伝的相違や、低所得国における低BMIと低カロリー消費の強い結びつきなどが要因として考えられます。なお、日本の特徴として、糖尿病患者に対する生活習慣指導が行き届いており、多くの患者がデータ採取時点で減量していた可能性があります。また、国別のBMI区分と糖尿病有病率のグラフには水準や形状に違いがあり、糖尿病有病率の違いはBMIの違いだけでは説明できないことが示唆されています。
日本人が糖尿病に罹りやすいのは糖質摂取量の増加の影響?
戦後、日本人の食生活は劇的に変化しました。高度経済成長期を経て、かつての質素な和食中心の食事から、豊かで多様な食生活へと移行しました。この変化に伴い、糖質摂取量も大きく増加しました。戦後直後、主食である米の摂取量は一日あたり約330グラムでしたが、1960年代には約350グラムまで増加しました。しかし、その後は徐々に減少し、現在では約150グラムにまで低下しています。一方で、パンや麺類などの小麦製品の消費が増加し、全体的な糖質摂取量は高い水準を維持しています。さらに、清涼飲料水や加工食品の普及により、単純糖質の摂取も増えました。これらの食品は血糖値を急激に上昇させやすく、インスリン分泌に負担をかけます。なお、糖質摂取量の増加は確かに糖尿病リスクを高める一因となっていますが、それだけが原因ではありません。運動不足や肥満、ストレスなども重要な要因です。また、日本人は欧米人に比べて膵臓のβ細胞の機能が弱いという遺伝的特徴も指摘されています。糖尿病予防には、バランスの取れた食事と適度な運動が重要です。糖質の質と量に注意を払いつつ、日本古来の和食の知恵を現代に活かすことも有効な対策となります。「糖尿病ネットワーク」でも同様の見解を述べています。
日本人が糖尿病になりやすいわけ:ストレス社会と糖尿病
日本は、経済的にも技術的にも高度に発展しているため、便利で快適な生活を享受できます。しかしながら、一方で「ストレス社会」という大きな課題を抱えています。例えば、長時間労働は日本の労働文化の特徴の一つです。残業や休日出勤が常態化し、仕事と生活のバランスが崩れやすい環境にあります。この結果、十分な睡眠や運動の時間が確保できず、不規則な食生活に陥りやすくなります。また、日本の都市部では、通勤ラッシュや狭小な生活空間など、慢性的なストレスにさらされやすい環境があります。このような持続的なストレスは、コルチゾールなどのストレスホルモンの分泌を促し、血糖値の上昇やインスリン抵抗性を引き起こす可能性があります。さらに、日本社会特有の「空気を読む」文化や、集団主義的な価値観も、個人に心理的なプレッシャーを与える要因となっています。加えて、日本の高齢化社会も糖尿病リスクを高める要因の一つです。高齢者は社会的孤立や経済的不安などのストレスにさらされやすく、これらが糖尿病の発症や悪化につながる可能性があります。ストレスと糖尿病の関係は複雑ですが、ストレス管理が糖尿病予防に重要であることは明らかです。日本社会においては、労働環境の改善、ワークライフバランスの推進、そして個人レベルでのストレス対処法の習得が求められています。糖尿病予防には、日本社会特有のストレス要因を認識し、個人と社会の両レベルで対策を講じていくことが不可欠です。「糖尿病サイト」でも同様の見解を述べています。
日本人の飲酒習慣:アルコールと糖尿病の関係
日本の飲酒文化は、ビジネスや社交の場で深く根付いています。「飲みニケーション」という言葉に象徴されるように、アルコールを介したコミュニケーションは、日本社会の特徴の一つと言えます。しかし、この文化が糖尿病リスクに与える影響は無視できません。なぜならアルコールと血糖値の関係は複雑だからです。アルコールは、短期的には血糖値を下げる効果があります。これは、アルコールが肝臓でのブドウ糖生成を抑制するためです。しかし、この効果は一時的であり、長期的には血糖値の上昇や糖尿病リスクの増加につながります。そのため、過度な飲酒は明らかに糖尿病リスクを高めます。大量のアルコール摂取は、膵臓の機能を低下させ、インスリンの分泌や働きを妨げる可能性があります。また、アルコールは高カロリーであるため、過剰摂取は肥満につながります(肥満は糖尿病の主要なリスク因子の一つです)。さらに、日本の飲酒文化の特徴として、「つまみ」と呼ばれる食事と一緒にアルコールを摂取することが挙げられます。これらの食事は高カロリー、高脂肪、高塩分であるため、糖尿病リスクをさらに高める可能性があります。また、アルコールの種類も重要です。日本酒や焼酎などの蒸留酒は、ビールやワインよりも血糖値を急激に上昇させる傾向があります。アルコールは食欲を増進させるため、過食につながりやすく、結果として血糖コントロールを難しくすることもあります。特に糖尿病患者や予備群の方々にとっては、節度ある飲酒が重要です。アルコールと糖尿病の関係を理解し、適切な飲酒習慣を身につけることが糖尿病予防の重要な課題と言えます。「厚生労働省のe-ヘルスネット」でも同様の見解を述べています。
糖尿病治療や相談に関してはいつでも当院にご相談ください
糖尿病は心筋梗塞や脳梗塞、糖尿病性網膜症や糖尿病ケトアシドーシスなど、深刻な合併症を引き起こす可能性があります。そのため、糖尿病の症状が見られた際には、放置せず、速やかに専門医の診察を受けることが重要です。合併症の早期発見と適切な治療は、生活の質を向上させるだけでなく、重篤な合併症の発症を防ぐ役割を果たします。したがって定期的な医師の診察と健康チェックを通じて、病気の進行を早期に把握し、必要な処置を行うことが重要です。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、糖尿病の症状かもと気づかれた方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2024.07.10
糖尿病が遺伝するのは何型?1型, 2型, その他の型の特徴と遺伝との関係について
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病の主な型」について解説していきます。後半部分では「糖尿病の遺伝リスク」について解説しておりますので、ぜひ最後までご覧ください .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病の型とは:1型糖尿病, 2型糖尿病, その他の型について
1型糖尿病と遺伝:自己免疫疾患としての特性
2型糖尿病と遺伝:生活習慣病としての側面
その他の特殊な型の糖尿病:遺伝子異常と遺伝性
糖尿病ケトアシドーシスについて
糖尿病の遺伝因子:インスリン分泌とインスリン抵抗性への影響
糖尿病の遺伝リスクがわかる遺伝子検査の紹介
糖尿病予防で遺伝リスクを抑えましょう
糖尿病の型とは:1型糖尿病, 2型糖尿病, その他の型について
糖尿病は、体内で作られるインスリン(血糖値を抑えるホルモン)の働きが不足することにより、高血糖状態になる病気です。糖尿病は血糖値の調節だけでなく、脂質やタンパク質など、ほぼ全ての体内代謝に異常を及ぼします。また、糖尿病は心筋梗塞や脳梗塞、失明、腎不全など、深刻な合併症を引き起こす可能性があります。そのため、糖尿病の症状が見られた際には、放置せずに速やかに専門医の診察を受けることが重要です。なお、糖尿病は大きく1型と2型に分けられ、それぞれ発症原因が異なります。また、妊娠中の女性が罹患する「妊娠糖尿病」もあります。以下に、1型糖尿病、2型糖尿病、および妊娠糖尿病の違いについて説明します。
<1型糖尿病>
1型糖尿病は、インスリンを作る膵臓のβ細胞に異常が起こることで発症する糖尿病で、インスリン依存型とも呼ばれます。1型糖尿病は、子供や青年などの若年層に多く見られますが、その割合は世界の糖尿病全体のうち「わずか5%」です。糖尿病は大きく分けて1型と2型がありますが、1型は自己免疫によるβ細胞の破壊が原因で発症します。一方、2型糖尿病は運動不足や過食などの生活習慣によって発症するため、性質が異なります。なお、1型糖尿病の主な治療方法は薬物療法で、インスリン製剤を注射することで症状の管理を行います。詳しくは「糖尿病情報センターのサイト」をご覧ください。
<2型糖尿病>
2型糖尿病は、生活習慣や遺伝によって引き起こされる糖尿病です。2型糖尿病では、膵臓から分泌されるインスリン(ホルモン)が十分に働かなくなることで、血糖値が上昇します。なお、2型糖尿病の原因となるインスリン作用の低下には主に二つの理由があります。一つは、体内の組織がインスリンに対する抵抗性を増すことです。筋肉や肝臓などの組織がインスリンの作用に鈍感になり、インスリンが分泌されていても効果が発揮されにくくなります。そしてもう一つは、膵臓の機能低下によってインスリンの分泌量が減ることです。これらの要因は、遺伝に加えて、過食・過飲や運動不足などの生活習慣の乱れによっても引き起こされることがあります。したがって、糖尿病を予防するためには、健康的な食生活と適度な運動を続けることが重要です。「糖尿病ネットワーク」でも同様の見解を述べています。
<妊娠糖尿病>
妊娠糖尿病とは、妊娠中にはじめて発見された糖代謝異常です(糖代謝異常とは、血液に含まれる糖の量を示す“血糖値”が上がった状態です)。今まで糖尿病と言われた事がないにもかかわらず、妊娠中に始めて指摘された糖代謝異常で、糖尿病の診断基準をみたさない人を妊娠糖尿病といいます。具体的には、糖負荷試験をした際に、空腹時血糖92mg/dL以上、1時間値180mg/dL以上、2時間値153mg/dL以上のいずれか1点以上を満たした場合に「妊娠糖尿病」と診断されます。なお、糖代謝異常には、大きく分けて「妊娠糖尿病」「妊娠中の明らかな糖尿病」「糖尿病合併妊娠」の3種類があります。「妊娠糖尿病」は前述した通り、妊娠中に初めて発見された糖代謝異常です。一方、「糖尿病合併妊娠」とは、既に糖尿病と診断されていた方が妊娠した状態を指します。最後に、「妊娠中の明らかな糖尿病」は、妊娠前から未診断の糖尿病が存在した可能性がある場合や、妊娠中に糖尿病と診断された場合を含みます。これらの状況では、妊娠糖尿病よりも重度であるため、血糖値の厳密な管理が必要となります。
1型糖尿病と遺伝:自己免疫疾患としての特性
1型糖尿病の発症には、環境因子と遺伝的要因の両方が関与していることが知られています。環境因子とは、個人の生活環境や外的要因のことを指します。1型糖尿病に関連する主な環境因子には以下のようなものがあります。
・ウイルス感染(特に腸内ウイルスなど)
・食事要因(早期の牛乳摂取、グルテンの摂取時期など)
・衛生環境(過度に清潔な環境での成長)
・ストレス
・季節性(冬季に発症が多いという報告がある)
一方、遺伝的要因とは、個人の遺伝子に関連する因子のことを指します。そのため、1型糖尿病の親を持つ子供は、そうでない親の子供と比較して、やや高い発症リスクがあります。ただし、遺伝子を受け継いだからといって、必ずしも発症するわけではありません。1型糖尿病の発症には複数の遺伝子が関与していると考えられており、まだ完全には解明されていません。また、糖尿病は典型的な多因子遺伝疾患であり、遺伝因子に加えて環境因子が大きく影響します。したがって、たとえ遺伝的に糖尿病になりやすい体質を持っていても、不規則な食生活や運動不足、肥満といった環境因子を適切に管理することで、発症リスクを低減できる可能性があります。なお、1型糖尿病の遺伝性は2型糖尿病と比較すると相対的に低いとされています。具体的には、両親が共に1型糖尿病である場合、子供の発症リスクは3%〜5%程度です。片親のみが1型糖尿病の場合は、さらに低く1%〜2%とされています。詳しくは「糖尿病が遺伝する確率は?血縁関係や型による確率の違い」や「糖尿病ネットワーク」をご覧ください。
2型糖尿病と遺伝:生活習慣病としての側面
2型糖尿病は多因子遺伝の典型例であり、家族内での遺伝的素因が重要な役割を果たします。両親がともに糖尿病である場合、その子供が発症する確率は約40%〜50%と高くなります。これは、父母から受け継ぐ遺伝的素因が影響していることを示しています(片親が糖尿病の場合、子供の発症確率は約27%です)。しかし、2型糖尿病の発症は遺伝要因だけで決まるわけではありません。環境因子も大きな影響を及ぼします。例えば、不健康な食生活、運動不足、ストレス、肥満などが発症リスクを高める要因となります。そのため、家系に糖尿病患者さんがいる場合は、遺伝リスクを認識しつつ、生活習慣の改善に努めることが重要です。家族全体で健康的なライフスタイルを共有することが予防の鍵となります。なお、遺伝因子を変えることはできませんが、環境因子はコントロール可能です。家族に糖尿病患者さんがいる方は、定期的な健康診断を受けるとともに、バランスの取れた食事、適度な運動、ストレス管理など、健康的なライフスタイルの維持に努めてください。
その他の特殊な型の糖尿病:遺伝子異常と遺伝性
糖尿病には1型糖尿病、2型糖尿病だけでなく、MODY(Maturity-Onset Diabetes of the Young)と呼ばれる遺伝子異常による若年発症型の糖尿病もあります。MODYは、若年発症する肥満を伴わない糖尿病の一種で、「若年発症成人型糖尿病」とも言われています。以下にMODYの特徴や注意点をご紹介します。
【若年発症する肥満を伴わない糖尿病の一種】MODYの型
MODYとは若年発症する肥満を伴わない糖尿病の一種で、若年発症成人型糖尿病とも言われています。MODYは通常、2型糖尿病と似た症状を示しますが、1型糖尿病や2型糖尿病とは異なる遺伝的原因によって発症します。具体的には、MODYは常染色体優性遺伝の形式で発症する糖尿病であり、糖代謝に関わる単一遺伝子の機能障害が原因で糖尿病が発症します。そのため、2型糖尿病患者のように肥満を伴わないことが特徴です。
【若年発症する肥満を伴わない糖尿病の一種】MODYの発症年齢
・通常25歳未満で発症します。
【若年発症する肥満を伴わない糖尿病の一種】MODYの特徴
・肥満を伴わないのが一般的です。
・強い家族性があり、複数の世代に糖尿病患者さんが見られます。
【若年発症する肥満を伴わない糖尿病の一種】MODYの診断方法
・家族歴の詳細な聴取が重要です。
・確定診断には遺伝子検査が必要です。
【若年発症する肥満を伴わない糖尿病の一種】MODYの注意点
・1型や2型糖尿病と誤診されることがあります。
・適切な診断は治療方針の決定に重要です。
【若年発症する肥満を伴わない糖尿病の一種】MODYの歴史
MODYの概念は1975年にTattersallとFajansによって提唱されました。当初の診断基準は以下の3点でした。
・25歳未満での糖尿病診断
・同胞の約半数に糖尿病がある
・少なくとも3世代に糖尿病患者さんがいる
【若年発症する肥満を伴わない糖尿病の一種】MODYの可能性が高い方の特徴
MODYの可能性が高い方の特徴としては、通常25歳未満で糖尿病と診断され、肥満を伴わないことが一般的です。また、家族歴が重要な指標となり、特に親や兄弟姉妹、祖父母など、複数の世代にわたって若年発症の糖尿病患者さんがいる傾向があります。なお、MODYは1型糖尿病とは異なり、自己抗体検査が陰性であることが多く、また2型糖尿病の一般的なリスク因子(不健康な食生活、運動不足など)とは無関係に発症することがあります。したがって、これらの特徴を複数満たす方は、MODYの可能性を考慮し、専門医への相談や遺伝子検査の実施を検討することが望ましいです。
【若年発症する肥満を伴わない糖尿病の一種】MODYの原因遺伝子
MODYは単一遺伝子の変異によって引き起こされる特殊な型の糖尿病です。MODYに関係する遺伝子は、これまでに約14種類が判明しており、その中でもHNF-1α(MODY3)、HNF-4α(MODY1)、GCK(MODY2)が主要なものです。そして、これらの遺伝子の多くは、膵臓のβ細胞の機能維持に重要な役割を果たしています。具体的には、インスリンの転写因子や膵臓の発生、グルコース代謝に関与する遺伝子などが含まれます。これらの遺伝子に変異が生じることで、インスリンの産生や分泌に異常が起こり、結果として糖尿病を発症します。なお、各遺伝子の変異によってMODYのサブタイプが決定され、それぞれ臨床像や治療反応性が異なる可能性があります。そのため、遺伝子検査による正確な診断は、個々の患者さんに最適な治療方針を立てる上で非常に重要です。また、MODYの遺伝様式は常染色体優性遺伝であり、親から子へ50%の確率で遺伝子変異が受け継がれる可能性があります。このような遺伝的背景を理解することは、家族内での早期診断や予防的介入にも役立つ可能性があります。「糖尿病について解説しているサイト」でも同様の見解を述べています。
【若年発症する肥満を伴わない糖尿病の一種】MODYはなぜ遺伝するのか
MODYは常染色体優性遺伝の形式をとる遺伝性疾患です。これは、原因となる遺伝子変異を持つ親から子へ50%の確率でその変異が受け継がれることを意味します。つまり、両親のうち一方がMODYの原因遺伝子変異を持っている場合、その子供は2分の1の確率でその変異を受け継ぐ可能性があります。ただし、遺伝子変異を受け継いだからといって、必ずしも全ての人がMODYを発症するわけではありません。遺伝子の浸透率(遺伝子変異を持つ人が実際に疾患を発症する確率)は100%ではないため、変異を受け継いでも症状が現れない、あるいは軽度にとどまる場合もあります。また、MODYの発症年齢や症状の程度は個人差が大きいことも知られています。このような遺伝的特徴を理解することは、早期診断、適切な遺伝カウンセリングを行う上で重要です。MODYが疑われる場合や、家族にMODY患者さんがいる場合は、専門医に相談し、必要に応じて遺伝子検査や遺伝カウンセリングを受けることをお勧めします。
糖尿病ケトアシドーシスについて
糖尿病ケトアシドーシスとは、糖尿病急性合併症である「糖尿病昏睡」の一つです。血糖値を下げる働きをするインスリンが不足し、十分に血糖値が下がらないことで起こります。糖尿病ケトアシドーシスの初期症状は、強い喉の渇きと頻尿、体重減少、吐き気、嘔吐、疲労などが起こり、小児の場合は腹痛がみられることもあります。詳しくは「糖尿病ケトアシドーシスについて解説しているサイト」をご覧ください。
糖尿病の遺伝因子:インスリン分泌とインスリン抵抗性への影響
糖尿病でインスリンが十分に働かなくなる主な原因には、インスリン分泌不足とインスリン抵抗性の2つがあります。
<インスリン分泌不足>
インスリン分泌不足は糖尿病の主要な原因の一つです。通常、血糖値が上昇すると、膵臓のβ細胞からインスリンが分泌されます。このインスリンは、血液中のブドウ糖を体の細胞に取り込ませる重要な役割を果たしています。しかし、インスリン分泌不足の状態では、この過程が適切に機能しません。その結果、血液中のブドウ糖が細胞に十分に取り込まれず、血糖値が上昇してしまいます。インスリン分泌不足の原因は複雑ですが、主にインスリン産生や分泌に関わる遺伝子の異常が関係していると考えられています。これらの遺伝子異常により、β細胞の機能が低下したり、インスリンの合成や放出に問題が生じたりすることがあります。また、1型糖尿病ではβ細胞が自己免疫反応により破壊されることでインスリン分泌不足が起こります。一方、2型糖尿病の初期段階では、インスリン抵抗性を補うために過剰なインスリン分泌が続き、やがてβ細胞が疲弊してインスリン分泌が低下することがあります。このように、2型糖尿病の進行は徐々にβ細胞の機能低下を伴い、最終的にはインスリン分泌不足に至ることがあります。なお、インスリン分泌不足は、適切な治療により、インスリン分泌を促進したり、外部からインスリンを補充したりすることで、血糖コントロールの改善が可能です。早期発見と適切な管理が、合併症の予防と生活の質の維持に重要です。「糖尿病について解説しているサイト」でも同様の見解を述べています。
<インスリン抵抗性>
インスリン抵抗性とは、体内に十分量のインスリンが存在しているにもかかわらず、その効果が十分に発揮されない状態を指します。通常、インスリンは血液中のブドウ糖を細胞内に取り込む働きをしますが、インスリン抵抗性がある場合、この機能が低下します。つまり、標的臓器(主に筋肉、肝臓、脂肪組織)におけるインスリンの感受性が低下し、その作用が鈍くなっている状態です。インスリン抵抗性の原因は、遺伝的要因と環境要因の両方が関与するため複雑です。遺伝的要因としては、インスリン感受性に関わる様々な遺伝子の変異や多型が知られています。一方、環境要因としては、肥満、過食、高脂肪食の摂取、運動不足、慢性的なストレスなどが挙げられます。これらの要因が複合的に作用することで、インスリン抵抗性が進行し、結果として2型糖尿病の発症リスクが高まります。しかし、生活習慣の改善(適切な食事管理、定期的な運動、ストレス管理など)によってインスリン感受性を向上させることが可能です。そのため、早期の介入と継続的な管理が、インスリン抵抗性の改善と糖尿病の予防・管理に重要な役割を果たします。
糖尿病の遺伝リスクがわかる遺伝子検査の紹介
近年、ゲノムワイド関連解析(GWAS)により、日本人においても多数の糖尿病関連遺伝子多型が同定されています。大規模な研究では、約4,750人の日本人を対象に、11箇所の代表的な遺伝子多型と糖尿病発症リスクの関連を調査しました。その結果、CDKAL1、KCNQ1、CDKN2A/B遺伝子領域の特定の多型を持つ人は、糖尿病発症リスクが1.21〜1.28倍高くなることが判明しました。さらに、リスク遺伝子の数が最も多いグループは、最も少ないグループと比較して2.34倍の発症リスクがありました。しかし、従来のリスク因子(年齢、性別、BMI、喫煙歴、家族歴など)に遺伝的リスクスコアを加えても、予測能の向上はわずか2.1%にとどまりました。このため、研究グループは、遺伝子多型情報の臨床的有用性は現時点では限定的である可能性を指摘しています。なお、今後の課題として、血糖値変動を考慮したモデルの開発や、より多くの遺伝子多型を含めた分析が挙げられています。
糖尿病予防で遺伝リスクを抑えましょう
糖尿病は遺伝的要因により発症リスクが高まるため、家族に糖尿病患者さんがいる場合、自身も糖尿病になる可能性が高いです。しかし、適切な予防策を講じることで、そのリスクを大幅に軽減できることが分かっています。まず、健康的な食事を心がけることが重要です。高カロリー、高脂肪、高糖質の食品を避け、野菜、果物、全粒穀物、良質なたんぱく質をバランス良く摂取することが推奨されます。次に、定期的な運動も効果的です。週に少なくとも150分の中等度の有酸素運動(ウォーキングやジョギングなど)を行うことで、インスリンの感受性が改善され、血糖値のコントロールがしやすくなります。さらに、定期的な健康診断を受けることが大切です。血糖値のチェックやHbA1c(ヘモグロビンA1c)検査を通じて、早期に異常を発見することが可能です。特に遺伝的リスクが高い方は、年に一度の健康診断を欠かさず受けるよう心がけてください。早期に発見することで、生活習慣の改善や医療介入により糖尿病の進行を防ぐことができます。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2024.07.09
糖尿病が遺伝する確率は?血縁関係や型による確率の違い
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病と遺伝の関係」について解説していきます。後半部分では「糖尿病の予防策」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病と遺伝の関係について
親から子へ糖尿病が遺伝する確率について
母親が妊娠糖尿病の場合の子供への遺伝について
祖父母から孫へ糖尿病が遺伝する確率について
兄弟姉妹が糖尿病の時の遺伝確率について
糖尿病の遺伝因子:特定の遺伝子と体質の関係
糖尿病遺伝を予防できるか?
糖尿病に関してはいつでもご相談ください
糖尿病と遺伝の関係について
糖尿病は、複数の「遺伝因子」と「環境因子」が複雑に絡み合う典型的な多因子遺伝疾患です。例えば、家族歴は重要なリスク因子の一つとされています。疫学研究では、兄妹に2型糖尿病患者さんがいる場合、発症リスクは2〜3倍に上昇するとされています。さらに、両親が2型糖尿病である場合、その子供の発症リスクは3〜4倍程度高まるとされています。そのため、90%の2型糖尿病患者さんは家族に2型を持つことが知られています。しかし、家族に糖尿病患者さんがいるからといって、必ずしも発症するわけではありません。遺伝的素因に加え、生活習慣などの環境因子も大きく影響します。例えば、遺伝的に糖尿病になりやすい体質の人でも、適切な食生活や定期的な運動習慣を維持することで、発症リスクを低減できる可能性があります。なお、2型糖尿病は1型糖尿病に比べ、遺伝的影響がより強いとされています。したがって、祖父母やおじいちゃん、おばあちゃんを含む家系や血縁者に2型糖尿病患者さんがいる場合、生活習慣をより注意深く管理することが重要です。遺伝因子を変えることはできませんが、環境因子はコントロール可能です。家族に糖尿病患者さんがいる方は、定期的な健康診断を受けるとともに、バランスの取れた食事、適度な運動、ストレス管理など、健康的なライフスタイルの維持に努めることが糖尿病予防の鍵となります。「厚生労働省の公式サイト」や「糖尿病情報センターのサイト」でも同様の見解を述べています。
親から子へ糖尿病が遺伝する確率について
2型糖尿病は多因子遺伝の典型例であり、家族内での遺伝的素因が重要な役割を果たします。両親がともに糖尿病である場合、その子供が発症する確率は約40%〜50%と高くなります。これは、父母から受け継ぐ遺伝的素因が影響していることを示しています(片親が糖尿病の場合、子供の発症確率は約27%です)。一方、1型糖尿病の場合、遺伝の影響は2型ほど顕著ではありません。両親が共に1型糖尿病である場合、子供の発症リスクは3%〜5%程度です。片親のみが1型糖尿病の場合は、さらに低く1%〜2%とされています。しかし、糖尿病の発症は遺伝要因だけで決まるわけではありません。環境因子も大きな影響を及ぼします。例えば、不健康な食生活、運動不足、ストレス、肥満などが発症リスクを高める要因となります。そのため、家系に糖尿病患者さんがいる場合、特に祖父母、兄妹を含む血縁者に糖尿病患者さんがいる場合は、遺伝リスクを認識しつつ、生活習慣の改善に努めることが重要です。家族全体で健康的なライフスタイルを共有することが予防の鍵となります。
母親が妊娠糖尿病の場合の子供への遺伝について
妊娠糖尿病の母親から生まれた子供は、小児期や成人期に太りやすく、また糖代謝異常(2型糖尿病や境界型糖尿病)になりやすいと言われています。遺伝的な側面から見ると、母親が2型糖尿病を持っている場合、その子供が糖尿病を発症するリスクは約40%〜50%と言われています。しかし、妊娠糖尿病に関しての遺伝確率は明確ではありません。多因子遺伝の要素が関与している可能性があるため、妊娠糖尿病の正確な遺伝確率は、まだ完全には解明されていません。なお、妊娠糖尿病とは、妊娠中にはじめて発見される糖代謝異常を指します(糖代謝異常とは、血液中の糖の量を示す「血糖値」が高くなる状態です)。これまでに糖尿病の診断を受けたことがないにもかかわらず、妊娠中に初めて指摘される糖代謝異常で、糖尿病の診断基準を満たさない人を妊娠糖尿病と言います。具体的には、糖負荷試験で、空腹時血糖が92mg/dL以上、1時間値が180mg/dL以上、または2時間値が153mg/dL以上のいずれか1つ以上を満たす場合に「妊娠糖尿病」と診断されます。詳しくは「都賀で妊娠糖尿病にお悩みの方へ」をご覧ください。
祖父母から孫へ糖尿病が遺伝する確率について
2型糖尿病になりやすい体質(=遺伝因子)は親から子供へと受け継がれるため、家族に糖尿病患者さんがいる人は、そうでない人に比べて糖尿病になる確率が高くなります。例えば、片親が2型糖尿病の場合、その子供の発症リスクは約30%であり、両親が2型糖尿病の場合は50%以上に上昇します。つまり、おじいちゃんやおばあちゃんが糖尿病である場合、その子供の発症リスクが高まり、結果として孫の遺伝的リスクも上昇する可能性があります。しかし、2型糖尿病は多因子遺伝疾患であり、遺伝因子に加えて環境因子(生活習慣)や加齢などが発症に影響します。そのため、祖父母が糖尿病であっても、必ずしもその子供や孫が糖尿病になるわけではありません。糖尿病の遺伝確率はあくまで目安であり、個々の家系や生活環境によって異なる可能性がありますので、必要以上に心配しないでください。重要なのは、血縁関係にある家族の糖尿病歴を把握し、自分のリスクを認識した上で、予防的な生活習慣を心がけることです。兄妹を含む家族全体で健康意識を高めることが、世代を超えた糖尿病予防につながります。遺伝的素因は変えることはできませんが、適切な食事管理、定期的な運動、ストレス管理などの生活習慣の改善によって、発症リスクを大幅に低減できることを忘れてはいけません。
兄弟姉妹が糖尿病の時の遺伝確率について
疫学研究の結果では、兄弟姉妹に2型糖尿病患者さんがいる場合、自身の糖尿病発症リスクは一般人口と比べて2〜3倍に上昇することが分かっています。また、両親が2型糖尿病である場合、その子供の発症リスクは3〜4倍程度高まります。しかし、父母やおじいちゃん、おばあちゃんを含む家族に糖尿病患者さんがいるからといって、必ずしも発症するわけではありません。糖尿病は典型的な多因子遺伝疾患であり、遺伝因子に加えて環境因子が大きく影響します。たとえ遺伝的に糖尿病になりやすい体質を持っていても、不規則な食生活や運動不足、肥満といった環境因子を適切に管理することで、発症リスクを低減できる可能性があります。家系に糖尿病の方がいる場合は、環境因子に注意し、健康的な生活習慣を整えることが重要です。また、兄妹間で健康情報を共有し、互いに支え合うことも有効な予防策となります。積極的に健康的なライフスタイルを追求し、家族全員で糖尿病リスクの管理に努めてください。
糖尿病の遺伝因子:特定の遺伝子と体質の関係
家族歴は糖尿病のリスク因子として知られていますが、血縁者に糖尿病患者さんがいない場合でも発症することがあります。例えば、「父母や兄妹に糖尿病の人はいないのに」と驚かれる方もいますが、これには複数の理由が考えられます。一つは、遺伝的要因があまり強くなく、主に不適切な食生活や運動不足などの環境因子によって発症した可能性です。もう一つは、実は家族の中に未診断の糖尿病患者さんがいる可能性です。健康診断で空腹時血糖値のみを測定する場合、糖尿病を見逃すこともあります。また、自覚症状が乏しい初期段階の糖尿病患者さんも多いため、おじいちゃん、おばあちゃんを含む家族の中に、気づかれずに糖尿病を抱えている人がいる可能性もあります。したがって、家系に糖尿病患者さんがいないからといって安心せず、定期的な健康チェックが重要です。特に、両親や兄妹など近い血縁者に糖尿病患者さんがいる場合は、自身のリスクも高まる可能性があるため、より注意が必要です。遺伝的リスクの有無にかかわらず、健康的な生活習慣を維持することが糖尿病の予防と管理の鍵となります。なお、近年、日本人における糖尿病の発症要因は複雑化しています。したがって現在の研究では、遺伝するのは「糖尿病になりやすい体質」であり、その体質に環境因子が加わることで発症すると考えられています。
糖尿病遺伝を予防できるか?
日本人の糖尿病患者さんの95%を占める2型糖尿病は、糖尿病の家族歴があっても、生活習慣を見直して改善することで予防できます。特に、両親や祖父母、兄妹に糖尿病患者さんがいる家系では、遺伝的にリスクが高まる傾向にありますが、適切な生活習慣の維持によって発症リスクを大幅に低減できる可能性があります。したがって、普段からバランスの取れた食事、定期的な運動、ストレス管理などの健康的な生活習慣を心がけることが重要です。以下、予防のための具体的な取り組みです。
<運動>
糖尿病予防において、運動は極めて有効な手段です。運動は体内の「インスリン」の効率的な利用を促進し、筋肉が血糖を取り込むのを助けます。また、運動によって体重が減少し、肥満や過体重のリスクが低下します。そのため、インスリン抵抗性が改善され、糖尿病の発症リスクが軽減されます。さらに、運動は心血管の健康にも寄与します。血圧やコレステロール値の改善が期待できるため、糖尿病に関連する心血管疾患のリスクを低減します。また、運動はストレスの軽減にも効果があります。ストレスは血糖値の上昇に繋がるため、精神的な健康を保つことも糖尿病予防に重要です。このように、運動は血糖値管理、心血管の健康向上、ストレス軽減など、様々な面から糖尿病予防に役立ちます。したがって、運動は糖尿病予防において非常に効果的な手段と言えます。なお、糖尿病予防に効果的な運動には、「有酸素運動」と「レジスタンス運動」があります。
<バランスの取れた食事>
糖尿病予防には、バランスの取れた食事が欠かせません。特に重要な栄養素として、食物繊維、良質なタンパク質、ビタミン、ミネラルなどが挙げられます。食物繊維は血糖値の急上昇を抑え、満腹感を持続させるため「全粒穀物」や「野菜」など、食物繊維が豊富に含まれている食品を積極的に摂取してください。 また、良質なタンパク質は血糖値を安定させる役割を果たします。良質なタンパク質は、豆類、魚、鶏肉などに含まれるため、これらの食品をバランスよく取り入れることが重要です。さらに、ビタミンやミネラルは代謝をサポートし、免疫力を強化します。特にビタミンDやマグネシウムは、糖尿病のリスクを低減する可能性があるため、積極的に摂取してください。なお、バランスの取れた食事の基本は、食材の多様性と適切な量です。定期的に食事を摂り、過剰なカロリーや糖分、飽和脂肪を避けることが大切です。このような食事習慣を維持することで、糖尿病予防に大きく貢献します。したがって、普段からバランスの取れた食事を心掛けてください。
<ストレスを解消>
ストレスを感じると、血糖値を上昇させるホルモンが分泌されたり、インスリン抵抗性が強くなったりします。したがってストレスと上手く付き合うことも、糖尿病を予防するためには大切です。
血縁者に糖尿病患者さんがいる場合、自身のリスクを意識し、上記の予防策を積極的に取り組むことが不可欠です。また、家族全体で健康意識を高め、互いにサポートしあうことが効果的です。自らの健康を守るために、積極的に予防に取り組んでくださいね。糖尿病予防について詳しく知りたい方は「糖尿病ネットワーク」や「糖尿病サイト」をご覧ください。
糖尿病に関してはいつでもご相談ください
糖尿病になっても初期段階では自覚症状がありません。そのため、千葉市の健康診断や都賀のクリニックで検査をしている時に「偶然見つかる」ということも多々あります。千葉市の健康診断や、都賀のクリニックで糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは千葉市の検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2024.07.08
糖尿病合併症の種類と予防方法
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病の合併症の種類」について解説していきます。後半部分では、「糖尿病の合併症の予防方法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病とは
糖尿病と合併症の関係
糖尿病の合併症の種類:急性合併症と慢性合併症
糖尿病の足の合併症
糖尿病の皮膚の合併症
糖尿病合併症の予防方法
糖尿病合併症の予防と管理についてはお早めに相談ください
糖尿病とは
糖尿病は、体内で作られるインスリン(血糖値を抑えるホルモン)の働きが不足することにより、高血糖状態になる病気です。糖尿病は血糖値の調節だけでなく、脂質やタンパク質など、ほぼ全ての体内代謝に異常を及ぼします。また、糖尿病は心筋梗塞や脳梗塞、失明、腎不全など、深刻な合併症を引き起こす可能性があります。そのため、糖尿病の症状が見られた際には、放置せずに速やかに専門医の診察を受けることが重要です。なお、糖尿病は大きく1型と2型に分けられ、それぞれ発症原因が異なります。また、妊娠中の女性が罹患する「妊娠糖尿病」もあります。以下に、1型糖尿病、2型糖尿病、および妊娠糖尿病の違いについて説明します。
<1型糖尿病>
1型糖尿病は、インスリンを作る膵臓のβ細胞に異常が起こることで発症する糖尿病で、インスリン依存型とも呼ばれます。1型糖尿病は、子供や青年などの若年層に多く見られますが、その割合は世界の糖尿病全体のうち「わずか5%」です。糖尿病は大きく分けて1型と2型がありますが、1型は自己免疫によるβ細胞の破壊が原因で発症します。一方、2型糖尿病は運動不足や過食などの生活習慣によって発症するため、性質が異なります。なお、1型糖尿病の主な治療方法は薬物療法で、インスリン製剤を注射することで症状の管理を行います。詳しくは「糖尿病情報センターのホームページ」をご覧ください。
<2型糖尿病>
2型糖尿病は、生活習慣や遺伝によって引き起こされる糖尿病です。2型糖尿病では、膵臓から分泌されるインスリン(ホルモン)が十分に働かなくなることで、血糖値が上昇します。なお、2型糖尿病の原因となるインスリン作用の低下には主に二つの理由があります。一つは、体内の組織がインスリンに対する抵抗性を増すことです。筋肉や肝臓などの組織がインスリンの作用に鈍感になり、インスリンが分泌されていても効果が発揮されにくくなります。そしてもう一つは、膵臓の機能低下によってインスリンの分泌量が減ることです。これらの要因は、遺伝に加えて、過食・過飲や運動不足などの生活習慣の乱れによっても引き起こされることがあります。したがって、糖尿病を予防するためには、健康的な食生活と適度な運動を続けることが重要です。「糖尿病とは?原因と症状」でも同様の見解を述べています。
<妊娠糖尿病>
妊娠糖尿病とは、妊娠中にはじめて発見された糖代謝異常です(糖代謝異常とは、血液に含まれる糖の量を示す“血糖値”が上がった状態です)。今まで糖尿病と言われた事がないにもかかわらず、妊娠中に始めて指摘された糖代謝異常で、糖尿病の診断基準をみたさない人を妊娠糖尿病といいます。具体的には、糖負荷試験をした際に、空腹時血糖92mg/dL以上、1時間値180mg/dL以上、2時間値153mg/dL以上のいずれか1点以上を満たした場合に「妊娠糖尿病」と診断されます。なお、糖代謝異常には、大きく分けて「妊娠糖尿病」「妊娠中の明らかな糖尿病」「糖尿病合併妊娠」の3種類があります。「妊娠糖尿病」は前述した通り、妊娠中に初めて発見された糖代謝異常です。一方、「糖尿病合併妊娠」とは、既に糖尿病と診断されていた方が妊娠した状態を指します。最後に、「妊娠中の明らかな糖尿病」は、妊娠前から未診断の糖尿病が存在した可能性がある場合や、妊娠中に糖尿病と診断された場合を含みます。これらの状況では、妊娠糖尿病よりも重度であるため、血糖値の厳密な管理が必要となります。
糖尿病と合併症の関係
糖尿病が合併症を引き起こす主な理由は、高血糖が体内の様々な組織や臓器にダメージを与えるためです。高血糖が持続すると、血管に障害を引き起こし、血液循環が悪化します。これにより、心臓病や脳卒中のリスクが増大します。また、高血糖は神経にも影響を及ぼし、末梢神経障害や神経痛を引き起こすことがあります。さらに、高血糖は眼にも悪影響を与え、網膜症や失明の原因となることがあります。このように、糖尿病は体内の様々な部位に及ぼす悪影響が合併症を引き起こす要因となっています。そのため、早期の血糖管理と定期的な健康チェックが重要です。糖尿病の症状に心当たりがある方、または検診などで血糖値に異常を指摘された方は、速やかに医療機関を受診してください。
糖尿病の合併症の種類:急性合併症と慢性合併症
糖尿病には様々な合併症があります。大きく分けて、緊急治療を必要とする意識障害が起こることがある「急性合併症」と、糖尿病が長期間にわたって未治療または不十分に管理された場合に進行する「慢性合併症」があります。急性合併症は、血糖が急速に上昇または低下し、体の正常な機能に重大な影響を与える症状です。例えば、低血糖症(低血糖)も急性合併症の一つであり、血糖が急速に低下することで意識障害や発作を引き起こすことがあります。一方、慢性合併症は糖尿病が長期間にわたって未治療または不十分に管理された結果、進行する病態です。例えば、糖尿病性網膜症は高血糖が網膜に与えるダメージに起因し、最終的には視力障害や失明を引き起こす可能性があります。また、糖尿病性腎症は腎臓に悪影響を与え、進行すると最終的には腎不全が進行する可能性があります。これらの合併症は、早期の血糖管理と定期的な健康チェックが重要です。したがって、糖尿病に詳しい方や健康診断で糖尿病の可能性が指摘された方は、迅速に医療機関を受診することが推奨されます。なお、急性合併症と慢性合併症のそれぞれの種類については、以下をご覧ください。
急性合併症
<低血糖>
低血糖とは、血糖値が正常範囲を下回る状態を指し、一般的に血糖値が70 mg/dL未満になると低血糖と診断されます。低血糖の症状は多様で、初期症状としては発汗、動悸、震え、めまい、おなかの空腹感などがあります。さらには意識喪失や痙攣を引き起こすこともあります。特に糖尿病患者さんは低血糖のリスクが高いため、早期に症状を認識し、適切な対処を行うことが重要です。低血糖の対処法としては、まず速やかに糖分を補給することが基本です。具体的には、ブドウ糖タブレットや砂糖を溶かした水、ジュースなどを摂取することが推奨されます。また、意識がある場合は、15グラムの速効性炭水化物を摂取し、15分後に再度血糖値を確認します。そして必要に応じてこれを繰り返し、血糖値が正常範囲に戻るまで続けます。一方、意識がない場合や自力で糖分を摂取できない場合は、グルカゴン注射を使用することが必要です。この場合は速やかに医療機関を受診することが重要です。低血糖は適切に対処すれば重篤な合併症を避けることができますが、放置すると重篤な状態に進行する可能性があるため、早期の発見と迅速な対応が肝要です。
<糖尿病ケトアシドーシス(DKA)>
糖尿病ケトアシドーシスとは、糖尿病急性合併症である「糖尿病昏睡」の一つです。血糖値を下げる働きをするインスリンが不足し、十分に血糖値が下がらないことで起こります。糖尿病ケトアシドーシスの初期症状は、強い喉の渇きと頻尿、体重減少、吐き気、嘔吐、疲労などが起こり、小児の場合は腹痛がみられることもあります。なお、糖尿病ケトアシドーシスは主に“1型糖尿病の方”に起こります(2型糖尿病の場合であっても引き起こされることはあります)。詳しくは「糖尿病情報センターのホームページ」をご覧ください。
<高血糖高浸透圧症候群(HHS)>
高浸透圧高血糖症候群(Hyperosmolar Hyperglycemic State, HHS)は、糖尿病の急性合併症の一つで、特に高齢の2型糖尿病患者さんに多く見られます。この病態は、非常に高い血糖値(通常800 mg/dL以上、時には2000 mg/dL近くにも達することがあります)と、それに伴う著しい脱水状態が特徴です。HHSでは、糖尿病ケトアシドーシス(DKA)と比較して、インスリンの欠乏やケトン体の増加はそれほど顕著ではありませんが、その重篤な高血糖と脱水によって命に関わる危険があるため、迅速な対応が求められます。死亡率も10〜20%と高いため、緊急の医療介入が必要です。なお、HHSの対処法としては、まず緊急の医療処置が必要です。病院では、静脈内に大量の生理食塩水を投与して脱水を改善し、インスリンを投与して血糖値を徐々に下げていきます。また、電解質のバランスを整えるための補充も行います。HHSは対応が遅れると命に関わる危険があるため、早期発見と医療機関での専門的な治療が非常に重要です。
慢性合併症
<糖尿病性網膜症>
糖尿病網膜症(とうにょうびょうもうまくしょう)とは、糖尿病が原因で目の中の網膜という組織が障害を受け、視力が低下する病気です。「糖尿病腎症」「糖尿病神経症」と並んで糖尿病の三大合併症と言われております。糖尿病網膜症は、他の糖尿病合併症と同様、初期段階では自覚症状がありません。しかし気づかずに放置していると症状が悪化して、視力がぼやける、暗点が見える、視界に浮遊物が見えるといった症状が現れます。そして最悪の場合、網膜剥離や眼内出血を引き起こし、失明に至ることもあります。なお、糖尿病性網膜症の予防法としては、まず血糖値の厳密なコントロールが不可欠です。定期的な血糖値のモニタリングと、医師の指導に基づく食事療法、運動療法、薬物療法を徹底することが求められます。また、血圧やコレステロール値の管理も重要です。さらに、定期的な眼科検診も予防において重要です。糖尿病と診断されたら、年に一度は眼底検査を受けることが推奨されます。早期発見により、適切な治療を受けることで進行を抑えることが可能です。「糖尿病網膜症について解説しているサイト」でも同様の見解を述べています。
<糖尿病腎症>
糖尿病腎症は、糖尿病の合併症の一つで、高血糖が腎臓の機能を低下させる疾患です。腎臓には約100万個の糸球体があり、これらが老廃物を排泄しますが、血糖値が高い状態が続くと糸球体が損傷し、尿にタンパク質が混ざるようになります。そして症状が進行すると、糸球体が壊れ、老廃物や水分が体内に蓄積され、腎不全や尿毒症を引き起こす可能性があります。糖尿病腎症は、初期には症状がほとんどなく、自覚しにくいのが特徴です。しかし、進行すると微量アルブミン尿や蛋白尿が見られ、さらに悪化すると浮腫、血圧上昇、貧血、疲労感などの症状が現れます。なお、糖尿病腎症の予防には、血糖値の厳格な管理が不可欠です。定期的な血糖値の測定、医師の指導に基づく食事療法、運動療法、薬物療法を徹底することが求められます。また、高血圧も腎臓への負担を増やすため、血圧の管理も重要です。ACE阻害薬やARBといった降圧薬が腎保護作用を持つため、これらの薬物の使用が推奨されます。さらに、定期的な腎機能の検査も予防の一環です。糖尿病患者さんは、年に一度は尿検査や血液検査を受け、腎機能の状態をチェックすることが重要です。早期発見により、進行を遅らせる治療が可能となります。
<糖尿病神経障害>
糖尿病神経障害は、糖尿病の合併症の一つで、高血糖が神経を損傷し、様々な身体の機能に影響を与える疾患です。主に末梢神経が侵されることが多く、手足のしびれや痛み、感覚異常が見られます。さらに、自律神経が影響を受けると、消化器系、心血管系、泌尿生殖器系の機能障害を引き起こすこともあります。糖尿病神経障害は、糖尿病の罹病期間が長く、血糖管理が不十分な場合にリスクが高まります。具体的な症状としては、手足のしびれやチクチクした痛み、筋力の低下、歩行の困難さ、消化不良、便秘や下痢、尿失禁、性機能障害などが挙げられます。また、心拍数の変動や低血圧などの自律神経症状も見られることがあります。なお、糖尿病神経障害予防には、まず血糖値の厳格な管理が不可欠です。定期的な血糖値の測定と、医師の指導に基づく食事療法、運動療法、薬物療法を徹底することが求められます。さらに、定期的な神経機能のチェックも重要です。糖尿病患者さんは、手足の感覚異常や痛みを感じた場合、早期に医師に相談することが推奨されます。また、生活習慣の改善も予防に有効です。禁煙し、適度な運動を行うことが神経障害のリスクを低減します。さらに、アルコールの過剰摂取を避け、バランスの取れた食事を心がけることも大切です。「糖尿病の合併症について解説しているサイト」でも同様の見解を述べています。
<大血管症>
大血管症は、糖尿病の合併症の一つで、主に冠動脈、脳血管、および末梢血管に影響を及ぼす疾患の総称です。冠動脈疾患には心筋梗塞や狭心症が含まれ、脳血管疾患には脳梗塞や脳出血が該当します。そして末梢血管疾患には動脈硬化や下肢動脈疾患があります。糖尿病における大血管症のリスクは、高血糖やインスリン抵抗性、高血圧、高コレステロール、喫煙、運動不足、および遺伝的要因によって増加します。これらの因子が組み合わさると、血管壁にダメージを与え、動脈硬化が進行し、最終的には血管狭窄や血栓形成を引き起こす可能性がありますので注意が必要です。なお、大血管症の予防には、まず血糖値の厳格な管理が不可欠です。定期的な血糖値のモニタリングと、医師の指導に基づく適切な治療が重要です。さらに、血圧やコレステロールの管理、禁煙、健康的な食事と運動の維持が推奨されます。定期的な健康診断と血液検査を通じて、リスクの早期発見と対策を行うことも必要です。大血管症は進行性の疾患であり、早期の予防と適切な管理が重要となりますので、普段から注意してください。「糖尿病情報センターのホームページ」でも同様の見解を述べています。
糖尿病の足の合併症
糖尿病患者さんに生じる足のトラブルの総称を「糖尿病足病変(とうにょうびょうあしびょうへん)」といいます。病変には、足に生じる水虫や細菌感染による病変、たこやうおのめ、足の潰瘍や変形などがあります。さらに重症になると壊疽(えそ)という組織が死んでしまった状態になり、最悪の場合は足を切断することもあります。こうした状態になるのを避けるためには、糖尿病自体の治療をしっかり行って血糖を適切な状態に保つことはもちろん、毎日足の状態をよく観察して早く異常を見つけることが大切です。糖尿病性足病変の予防には、日頃から自分で足を見るセルフチェックが大切です。足に以下のような症状がある方は糖尿病の疑いがありますので、速やかに専門医による診察を受けてください。
<足に出る症状>
・足の先がしびれる
・足の先に痛みがある
・足の先がジンジン(ピリピリ)する
・足の感覚に異常がある(痛みを感じにくい、感覚が鈍いなど)
・足がつる
<足の外観に出る変化>
・うおのめ、たこ、まめ、靴ずれがよくできる
・小さな傷でも治らない
・足に感染症がある(水虫など)
・皮膚が赤くなったり、腫れたりしている部分がある
・皮膚が乾燥したり、ひび割れしている部分がある
・爪が変形したり、変色したりしている
糖尿病足病変について詳しく知りたい方は「糖尿病の方の足にみられる症状について」をご覧ください。
糖尿病の皮膚の合併症
糖尿病の皮膚の合併症は、高血糖が皮膚に与える影響に起因する疾患です。糖尿病による血糖値の上昇は、皮膚の健康に様々な影響を及ぼします。まず、糖尿病による神経障害が皮膚に影響を与えることがあります。末梢神経が損傷すると、皮膚の感覚が鈍くなり、痛みや刺激に対する感覚が低下します。このため、小さな傷や擦り傷が見逃されやすく、慢性的な潰瘍や感染症のリスクが高まります。また、糖尿病による血管障害も皮膚の問題を引き起こすことがあります。血流が悪化すると、皮膚の健康を維持するために必要な栄養や酸素が不足し、乾燥やかゆみが生じやすくなります。さらに、皮膚の癒着力が低下し、傷口の治癒が遅れることがあります。なお、糖尿病による皮膚病変の予防には、まず血糖値の管理が不可欠です。定期的な血糖値の測定と、適切な治療が皮膚の健康を保つ上で重要です。また、日常生活での皮膚ケアも大切です。適度な保湿を行い、乾燥を防ぎ、皮膚の健康を維持することが推奨されます。さらに、足のケアも忘れずに行い、潰瘍や感染症の予防に努めることが重要です。詳しくは「糖尿病による皮膚の症状について」をご覧ください。
糖尿病合併症の予防方法
糖尿病の合併症を予防するためには、日常的なケアと生活習慣の改善が重要です。まず、血糖値の管理が基本です。定期的な血糖値のモニタリングを行い、目標範囲内に保つことが合併症予防の鍵となります。次に、血圧の管理も重要です。高血圧は多くの合併症のリスク要因となりますので、定期的な血圧測定と必要に応じた治療が必要です。さらに健康的な生活習慣を維持することも効果的です。バランスの取れた食事、適度な運動、禁煙、適正体重の維持が推奨されます。また、定期的な健康診断と専門医の診察を受けることも予防につながります。早期に問題を発見し、適切な治療を開始することで合併症の進行を防ぐことができます。詳しくは「糖尿病の合併症を予防するためには?」をご覧ください。
糖尿病合併症の予防と管理についてはお早めに相談ください
糖尿病は心筋梗塞や脳梗塞、糖尿病性網膜症や糖尿病ケトアシドーシスなど、深刻な合併症を引き起こす可能性があります。そのため、糖尿病の症状が見られた際には、放置せず、速やかに専門医の診察を受けることが重要です。合併症の早期発見と適切な治療は、生活の質を向上させるだけでなく、重篤な合併症の発症を防ぐ役割を果たします。したがって定期的な医師の診察と健康チェックを通じて、病気の進行を早期に把握し、必要な処置を行うことが重要です。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、糖尿病の症状かもと気づかれた方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2024.06.27
食べても痩せるのは糖尿病の症状?原因と対策について解説
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病で痩せてしまう原因」について解説していきます。後半部分では「糖尿病で痩せた時の対処法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病とは
糖尿病で痩せるのはなぜ?
糖尿病以外で痩せてしまう原因
どのくらい痩せたら糖尿病の可能性があるか?
糖尿病症状で痩せた時の対処法
糖尿病症状による痩せを防ぐには
糖尿病治療ならいつでも当院にご相談ください
糖尿病とは
糖尿病はインスリンが十分に働かないために、血液中を流れるブドウ糖という糖が増えてしまう病気です。長期間にわたり血糖濃度が高い状態が続くと、血管が傷つき、将来的に心臓病、失明、腎不全など、深刻な合併症を引き起こすことがあります。そのため、糖尿病の症状が見られた際には、放置せずに速やかに糖尿病専門医の診察を受けることが重要です。なお、糖尿病は症状の自覚が難しい病気です。血糖値が少し高い段階では、自覚する症状はほぼありません。しかし、血糖値が高い状態が続くと「視力の低下」「頻尿」「体重減少」などの症状が現れることがあります。これらの症状が見られた場合には、糖尿病の可能性があるため、速やかに医療機関を受診することが重要です。「日本糖尿病学会」でも同様の見解を述べています。
糖尿病で痩せるのはなぜ?
1型糖尿病では、膵臓がインスリンをほとんど分泌しなくなるため、細胞が糖を取り込むことができません。その結果、体は利用可能なエネルギー源としての糖を欠乏し、代わりに脂肪や筋肉を分解してエネルギーを供給しようとします。これが体重減少の主な原因です。一方、2型糖尿病では、インスリン抵抗性が生じ、インスリンの効きが悪くなります。そのため、血糖値が高くても細胞に十分なエネルギーが供給されず、体はエネルギーを確保するために脂肪や筋肉を分解します。これも体重減少の一因となります。さらに、糖尿病では高血糖が続くと、余分な糖が尿に排出されるため、多尿になります。この過程で大量の水分が失われるため、脱水状態が生じ、これも体重減少に寄与します。糖尿病による体重減少は、表面的には「痩せることができる」という利点のように見えるかもしれませんが、実際には深刻な健康問題を示すサインです。体重減少は、栄養不良や体力低下、さらには免疫力の低下を引き起こし、さまざまな合併症を招くリスクがあります。したがって、糖尿病の症状としての体重減少には十分な注意が必要です。なお、1型糖尿病の場合は、2型糖尿病よりも突然かつ急激に体重が減るのが特徴です。1型糖尿病と2型糖尿病の違いについては「糖尿病情報センター」や「糖尿病とは?原因と症状」をご覧ください。
糖尿病以外で痩せてしまう原因
体重減少は必ずしも望ましいわけではありません。特に意図せずに痩せる場合、その背後にはさまざまな健康問題が潜んでいることがあります。例えば、甲状腺機能亢進症(バセドウ病)です。この病気では甲状腺ホルモンが過剰に分泌され、新陳代謝が異常に高まります。その結果、食欲があっても体重が減少することがあります。次に、消化器系の問題も原因となることがあります。例えば、クローン病や潰瘍性大腸炎などの炎症性腸疾患では、栄養吸収が妨げられ、体重減少が起こります。これに伴い、腹痛、下痢、血便などの症状が見られることが多いです。また、がんも体重減少の大きな原因の一つです。特に胃がんや大腸がん、肺がんなどは、食欲不振や栄養吸収の障害を引き起こし、体重が減少することがあります。さらに、精神的な要因も無視できません。うつ病やストレスが長期間続くと、食欲不振や過剰なエネルギー消費が生じ、体重が減少することがあります。特にうつ病では、無力感や興味の喪失が伴い、食生活が乱れることが多いです。最後に、慢性感染症も体重減少の一因となります。例えば、結核やHIV感染症では、長期にわたる炎症反応や栄養吸収の障害により、体重減少が見られることがあります。これらの病状は、早期発見と適切な治療が重要です。意図しない体重減少が見られる場合は、早めに医師の診察を受けることを強くお勧めします。なお、糖尿病の慢性合併症については「都賀で糖尿病の慢性合併症にお悩みの方へ」で解説していますので、ご興味のある方はご覧ください。
どのくらい痩せたら糖尿病の可能性があるか?
意図的に減量していないにもかかわらず、6~12カ月で体重が4.5kg、または体重の5%以上減少した場合、何らかの病気が隠れている可能性があります。したがって、思いがけない体重減少について心当たりのある方は放置せず、お近くの医療機関を受診してください。また、体重減少に伴って、次のような症状がある方も注意が必要です。
・立ちくらみ
・全身の倦怠感、疲労感
・喉が渇いて沢山の水がほしくなる
・手足のしびれ、冷え、むくみ
・皮膚のかゆみ、乾燥
・よく食べるのに体重が減っている
・目がかすむ
・視力の低下
・残尿感がある
・尿の臭いが気になる
上記の症状は糖尿病の初期症状の可能性があります。したがって、これらの症状が体重減少とともに現れた場合、早急に医療機関を受診することが重要です。
糖尿病症状で痩せた時の対処法
糖尿病による体重減少が起こった場合、まずは糖尿病の管理を見直すことが重要です。医師の指導のもとで適切な食事療法を行い、血糖値の安定を図ってください。また、適度な運動を取り入れることも推奨されます。有酸素運動や筋力トレーニングは血糖コントロールに役立ち、体重の安定や筋肉の維持に寄与します。さらに、ストレス管理も重要です。ストレスが過剰だと血糖値の乱れを引き起こすことがありますので、リラクゼーション法や趣味の時間を取ることが推奨されます。糖尿病を悪化させないためには、総合的なアプローチで、生活習慣の見直しと定期的な医療チェックを行うことが重要です。糖尿病は自覚症状のないままに進行し、将来的に心臓病や失明、腎不全など、より重篤な合併症を引き起こす可能性がありますので、ご注意ください。なお、体重が増加傾向にある場合は、まだ糖尿病の初期段階です。しかし、体重が急激に減少し始めた場合は、糖尿病が非常に悪化している可能性があります。そのため、体重が急激に減少し始めた際は早急に専門医の診察を受け、適切な治療を開始する必要があります。
糖尿病症状による痩せを防ぐには
糖尿病症状による痩せを防ぐには、健康的な生活習慣を実践することが重要です。以下、具体的な方法です。
【糖尿病に効果的な予防法1】運動
糖尿病予防において、運動は極めて有効な手段です。運動は体内の「インスリン」の効率的な利用を促進し、筋肉が血糖を取り込むのを助けます。また、運動によって体重が減少し、肥満や過体重のリスクが低下します。そのため、インスリン抵抗性が改善され、糖尿病の発症リスクが軽減されます。さらに、運動は心血管の健康にも寄与します。血圧やコレステロール値の改善が期待できるため、糖尿病に関連する心血管疾患のリスクを低減します。また、運動はストレスの軽減にも効果があります。ストレスは血糖値の上昇に繋がるため、精神的な健康を保つことも糖尿病予防に重要です。このように、運動は血糖値管理、心血管の健康向上、ストレス軽減など、様々な面から糖尿病予防に役立ちます。したがって、運動は糖尿病予防において非常に効果的な手段と言えます。なお、糖尿病予防に効果的な運動には、「有酸素運動」と「レジスタンス運動」があります。
<有酸素運動>
有酸素運動とは、筋肉を収縮させる際のエネルギーに酸素を使う運動のことです。ウォーキング、ジョギング、サイクリングなどが一般的な有酸素運動の例になります。有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。なお、一般的に「週150分以上」の有酸素運動が推奨されています。この目標に向かって努力することで、健康的な生活習慣を築くことができます。
<レジスタンス運動>
レジスタンス運動とは、筋肉に負荷をかける動きを繰り返し行う運動のことです。ウエイトトレーニング、体幹トレーニング、ゴムチューブを使ったエクササイズなどがレジスタンス運動の例になります。レジスタンス運動は、筋肉量を増やし、血糖値の管理をサポートするのに役立ちます。また、筋力トレーニングは骨密度を向上させ、骨粗鬆症のリスクを減らすのにも効果的です。そのため、糖尿病予防に極めて効果的な運動だと考えられています。なお、レジスタンス運動は、筋肉量の増加、筋力の向上、筋持久力の向上を促す筋力トレーニングとして、高齢者からアスリートまで広く行われています。
【糖尿病に効果的な予防法2】バランスの取れた食事
糖尿病予防には、バランスの取れた食事が欠かせません。特に重要な栄養素として、食物繊維、良質なタンパク質、ビタミン、ミネラルなどが挙げられます。食物繊維は血糖値の急上昇を抑え、満腹感を持続させるため「全粒穀物」や「野菜」など、食物繊維が豊富に含まれている食品を積極的に摂取してください。 また、良質なタンパク質は血糖値を安定させる役割を果たします。良質なタンパク質は、豆類、魚、鶏肉などに含まれるため、これらの食品をバランスよく取り入れることが重要です。さらに、ビタミンやミネラルは代謝をサポートし、免疫力を強化します。特にビタミンDやマグネシウムは、糖尿病のリスクを低減する可能性があるため、積極的に摂取してください。なお、バランスの取れた食事の基本は、食材の多様性と適切な量です。定期的に食事を摂り、過剰なカロリーや糖分、飽和脂肪を避けることが大切です。このような食事習慣を維持することで、糖尿病予防に大きく貢献します。したがって、普段からバランスの取れた食事を心掛けてください。
糖尿病治療ならいつでも当院にご相談ください
糖尿病になっても初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。なお、当院では、患者さん一人ひとりの状態に合わせた総合的な治療を提供しています。糖尿病の初期段階から進行した症例まで幅広く対応しておりますので、糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2024.06.26
【専門医監修】糖尿病予防に効く食事|合併症予防のための食事療法
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病予防に効果的な食事」について解説していきます。後半部分では「糖尿病予防のための生活習慣」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病予防に効果的な食事とは?
糖尿病予防に良い食材とその効果
糖尿病予防のための食事の摂り方
糖尿病予防に効果的なメニュー例
糖尿病予防のための生活習慣
糖尿病予防に効果的な食事とは?
糖尿病予防には、バランスの取れた食事が欠かせません。特に重要な栄養素として、食物繊維、良質なタンパク質、ビタミン、ミネラルなどが挙げられます。食物繊維は血糖値の急上昇を抑え、満腹感を持続させるため「全粒穀物」や「野菜」など、食物繊維が豊富に含まれている食品を積極的に摂取してください。 また、良質なタンパク質は血糖値を安定させる役割を果たします。良質なタンパク質は、豆類、魚、鶏肉などに含まれるため、これらの食品をバランスよく取り入れることが重要です。さらに、ビタミンやミネラルは代謝をサポートし、免疫力を強化します。特にビタミンDやマグネシウムは、糖尿病のリスクを低減する可能性があるため、積極的に摂取してください。なお、バランスの取れた食事の基本は、食材の多様性と適切な量です。定期的に食事を摂り、過剰なカロリーや糖分、飽和脂肪を避けることが大切です。このような食事習慣を維持することで、糖尿病予防に大きく貢献します。したがって、普段からバランスの取れた食事を心掛けてください。「厚生労働省のサイト」や「千葉栄養士会のホームページ」でも同様の見解を述べています。
糖尿病予防に良い食材とその効果
糖尿病予防に役立つ食材には、以下のものがあります。
【糖尿病予防に良い食材とその効果1】緑黄色野菜
緑黄色野菜は低カロリーで食物繊維が豊富なうえ、糖質や脂質の代謝に必要なビタミンやミネラルも多く含んでいます。特にブロッコリーや小松菜には、糖の代謝を促進する葉酸が豊富です。したがって野菜を選ぶ際は、緑黄色野菜を中心に摂取してください。ただし、南瓜やれんこん、芋類は糖質が多いため、食べ過ぎには注意が必要です。
【糖尿病予防に良い食材とその効果2】魚
アジ、さば、さんまなどの青魚には、インスリン分泌を改善する脂肪が豊富に含まれています。特に、これらの魚に含まれるEPA(エイコサペンタエン酸)とDHA(ドコサヘキサエン酸)は、抗炎症作用があり、インスリンの感受性を高める効果があります。これにより血糖値の管理が容易になり、糖尿病予防に役立ちます。また、EPAとDHAは心血管の健康にも寄与するため、全身の健康維持にも効果的です。青魚を定期的に摂取することで、これらの健康効果を得ることができます。
【糖尿病予防に良い食材とその効果3】きのこ
きのこは低カロリーで食物繊維が豊富です。食物繊維は糖の吸収を遅らせるため、血糖値の上昇を抑制します。さらに、きのこに含まれるβ-グルカンは胃や腸で膨らみ、満腹感を得やすくし、お通じの調子も整えます。したがって糖尿病予防には、きのこ類を積極的に摂取することがお勧めです。
【糖尿病予防に良い食材とその効果4】豚肉
豚肉にはビタミンB1が含まれており、このビタミンは糖を分解してエネルギーに変える働きがあります。したがって、ビタミンB1を積極的に補給して糖代謝を高め、血糖値をコントロールしてください。なお、ビタミンB1が不足すると、糖が分解されずに血糖値が上がることがありますので、ご注意ください。
【糖尿病予防に良い食材とその効果5】大豆製品(高野豆腐)
高野豆腐にはレジスタントプロテインが含まれており、これは食物繊維と似た働きをします。レジスタントプロテインは糖質の吸収を緩やかにし、血糖値の急上昇を防ぎます。したがって、高野豆腐を積極的に食事に取り入れてください。
【糖尿病予防に良い食材とその効果6】乳製品
乳製品はカルシウムやビタミンDを豊富に含み、骨の健康を維持するのに役立ちますが、糖尿病予防にも効果的です。低脂肪または無脂肪の乳製品を選ぶことで、カロリーや飽和脂肪の摂取を抑えつつ、健康的な栄養を得ることができます。特にヨーグルトには、プロバイオティクスが含まれており、腸内環境を整え、インスリン感受性を改善する効果があります。また、ギリシャヨーグルトは高たんぱくで低脂肪の選択肢としてお勧めです。なお、牛乳を選ぶ際は、無脂肪または低脂肪のものを選んでください。これにより、必要な栄養素を摂取しながら、カロリーと飽和脂肪の摂取を抑えることができます。
【糖尿病予防に良い食材とその効果7】海藻
海藻類は全般的に低カロリーで、食物繊維、ビタミン、ミネラルが豊富です。特に「めかぶ」はお勧めです。ネバネバ成分が血糖値の上昇を緩やかにします。
【糖尿病予防に良い食材とその効果8】玄米や胚芽米
玄米や胚芽米にはクロムというミネラルが含まれています。クロムはインスリンが糖を細胞に取り込む際に助けとなり、インスリンの働きをスムーズにします。そのため、白米の代わりに玄米や胚芽米を選ぶことで、血糖値の管理がしやすくなります。なお、血糖値を下げるのに効果的な食べ物については「血糖値を下げるのに効果的な食べ物を紹介」に詳しく記載しておりますので、ご興味のある方はご覧ください。
糖尿病予防のための食事の摂り方
糖尿病予防において、食べ方も重要です。適切な摂取方法を心掛けることで、血糖値のコントロールや体重の管理が促進されます。糖尿病予防のための食事の摂り方については、以下をご覧ください。
【糖尿病予防のための食事の摂り方1】野菜類から食べる
食事を始める際は、野菜類から摂ることが重要です。野菜や豆類を最初に摂ることで、食後の血糖値の上昇を緩やかにし、食事全体のカロリー摂取量を調整することができます。
【糖尿病予防のための食事の摂り方2】ゆっくり食べる
急いで食事をすると、食べすぎの原因となるだけでなく、血糖値の急激な上昇をもたらす可能性があります。食事をゆっくりと楽しむことで、適切な量を摂取しやすくなります。
【糖尿病予防のための食事の摂り方3】規則正しい食事を心掛ける
日々の食事を3食、規則正しく摂ることが重要です。不規則な食事や食事を抜くことは血糖値の乱れを招きやすく、糖尿病のリスクを高めますので、ご注意ください。「東京都保険医療局の公式サイト」でも同様の見解を述べています。
【糖尿病予防のための食事の摂り方4】間食は控える
間食は血糖値の急激な上昇を招き、糖尿病リスクを高める可能性があります。できる限り間食を控え、規則正しい食事を心掛けてください。
【糖尿病予防のための食事の摂り方5】腹八分目
食べ過ぎは血糖値の乱れや肥満の原因となります。食事を摂る際は腹八分目に留め、適度な量を摂取してください。
【糖尿病予防のための食事の摂り方6】よく噛んで食べる
食事をゆっくり噛むことで、満腹感を早く感じることができます。十分に噛んで食べる習慣を身につけてください。「糖尿病食の調理と食べ方のコツ」でも同様の見解を述べています。
糖尿病予防に効果的なメニュー例
糖尿病予防のためには、バランスの取れた食事が重要です。以下、糖尿病予防に効果的なメニューの例です。
<朝食>
野菜たっぷりのオムレツ
玄米パン
ヨーグルト(無糖)
<昼食>
レタス、トマト、キュウリ、ピーマンなどの野菜
グリルチキン
オリーブオイルとレモンのドレッシング
フルーツ(いちごやブルーベリーなど)
<夕食>
サーモンのステーキ
ほうれん草とトマトのソテー
ひよこ豆のハーブサラダ
茹でたサツマイモ
これらの食事は野菜や果物、たんぱく質、食物繊維を豊富に含んでいるため、血糖値の急激な上昇を防ぎます。したがって、糖尿病予防に役立つ食事療法の一例として参考になります。なお、糖尿病予防に役立つメニューの例について詳しく知りたい方は「糖尿病情報センターのホームページ」をご覧ください。
糖尿病予防のための生活習慣
糖尿病は、日常生活における食事や運動の習慣に大きく影響される病気です。そのため、糖尿病予防のためには、健康的な生活習慣を身につけることが重要です。まずは、バランスの取れた食事を心掛けてください。毎日の食事では、野菜、果物、全粒穀物、健康な脂肪、たんぱく質を含む食品を適切な割合で摂取してください。また、運動も糖尿病予防に効果的です。適度な運動を続けることで、血糖値をコントロールし、体重を維持するのに役立ちます。さらに、十分な睡眠をとり、ストレスを管理することも大切です。睡眠不足やストレスは血糖値やホルモンバランスに悪影響を与える可能性がありますので、ご注意ください。なお、糖尿病になっても初期段階では自覚症状がありません。そのため、健康診断や他の病気の検査を受けている時に偶然発見されることが多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚して「糖尿病の症状かもしれない…」と感じた方は、早めに受診することをお勧めします。糖尿病の症状に心当たりのある方、もしくは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2024.05.25
糖尿病の新たな名称候補「ダイアベティス」について
糖尿病・代謝内科に関する記事です。
この記事では「糖尿病の新名称候補“ダイアベティス”」について解説していきます。後半部分では「ダイアベティスが生まれた背景」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病の新名称「ダイアベティス」
ダイアベティスとは
ダイアベティスが生まれた背景
新名称(ダイアベティス)に対する意見
新名称(ダイアベティス)による影響
糖尿病はどのように新名称に変わるのか
高血糖、糖尿病症状が不安な人はいつでも相談ください
糖尿病の新名称「ダイアベティス」
2023年9月22日、日本糖尿病学会と日本糖尿病協会は合同で会見を行い、糖尿病の新しい呼称として、「ダイアベティス」を提案すると発表いたしました。今後1~2年をかけて、糖尿病をもつ人や医療従事者からの意見を募り、「最終的に呼称変更するのかを検討する」と伝えております(変更が提案されたのは病名ではなく、あくまでも呼称です)。
ダイアベティスとは
糖尿病は、紀元2世紀にカッパドキアの医師「アレタイオス」によって「diabetes(ダイアビーティス)」と命名されたとされています。この言葉は英語の "diabetes" に相当し、"dia"は英語の前置詞 "through" に近く、「〇〇◯を通り過ぎる」という意味を持っています。一方で、「betes」は "pass" や "go" などの意味で、「行ってしまう」という意味合いがあります。したがって「Diabetes」は、文字通りには「水が」「体を」通り過ぎて行く、という意味合いを含んでいます。なお、この言葉には「尿」という意味は含まれていません。
ダイアベティスが生まれた背景
糖尿病は、膵臓から分泌されるインスリンの働きが低下し、血糖値が慢性的に高まる病気です。この病名は1907年、日本内科学会が制定しました。糖尿病は、患者さんによっては尿から糖が出ないことがあるため、病名が実態を正しく反映していないと指摘されています。また、糖尿病という病名には、「尿」という言葉が含まれているため、不潔なイメージを連想させることもあります。さらに、糖尿病という単語は「生活習慣が悪い」「だらしない」などと周囲から見られがちです。そのため、糖尿病の方は、病名に伴う偏見を恐れて同僚や家族に病状を伝えず、医師の診察時にも状態を隠すことがあると言われています。このような事情から、日本糖尿病協会は「糖尿病に対する誤った認識が偏見を増幅させ、糖尿病スティグマを生んでいる」と指摘しています。スティグマを放置すると、糖尿病を抱える方が社会活動で不利益を被るだけでなく、治療に向かわなくなる可能性があります。また、病気を隠し続け、適切な治療の機会が逸失されることで、症状が重症化する可能性もあります。そのため、スティグマを放置すると、様々な影響が及ぶと考えられています(糖尿病であることを周囲に隠す→適切な治療の機会損失→重症化→医療費増→社会保障を脅かすという悪循環に陥る)。このような背景から、2022年に「日本糖尿病協会」の会長である清野先生は、糖尿病の病名が患者差別につながる可能性があるため、「名称の変更を検討すること」を発表いたしました。詳しくは「日本糖尿病協会のホームページ」をご覧ください。
※糖尿病スティグマについては「糖尿病の名称変更について」で解説していますので、ご興味のある方はご覧ください。
新名称(ダイアベティス)に対する意見
m3.comの意識調査では、医師会員1,467人に「糖尿病」を「ダイアベティス」と呼称変更することについて尋ねたところ、「46.15%(677人)が反対と回答しました」と伝えています。また、40.01%(587人)が「呼称変更は賛成だが、『ダイアベティス』には反対」との意見を示しています。なお、糖尿病の呼称の代替案を尋ねた結果、「糖代謝異常症」が43.66%(537人)で最も多く、次いで「高血糖症」が14.55%(179人)、そして「高血糖症候群」が11.22%(138人)となっております。
新名称(ダイアベティス)による影響
糖尿病の病名変更は、糖尿病に対する偏見を払拭できる可能性があります。なぜなら痴呆においては、“痴呆”という用語が“認知症”に置き換わることで、病気に対する社会の受け止め方が変わってきた歴史があるからです。もちろん呼び名が変わったことで認知症のある人が抱えていた“生きづらさ”が全て解決したわけではありませんが、少しずつ社会が良い方向に前進しました。したがって糖尿病に関しても、新名称「ダイアベティス」に呼称を変えることで、糖尿病のある人が生きやすい社会を築く一助となるかもしれません。
糖尿病はどのように新名称に変わるのか
糖尿病の新名称「ダイアベティス」に関しては、先述の通り、今後1~2年かけて、糖尿病を抱える人や医療従事者からの意見を集め、「最終的に呼称を変更するかどうか」を検討する予定です。なお、糖尿病の病名を変更する際には、国に報告し、行政文書を変更する必要があります。この手続きには煩雑な過程が伴うため、病名の変更が実現するまでには一定の時間がかかる見込みです。
高血糖、糖尿病症状が不安な人はいつでも相談ください
糖尿病になっても初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということはよくあります。糖尿病を放置していると、神経や血管にダメージを与え、重篤な合併症に繋がる可能性がありますので、高血糖の方や健康診断で糖尿病の可能性が指摘された方は、早めに受診することをお勧めします。なお、当院では予約不要で診察を行っております。糖尿病にお心当たりのある方、あるいは血糖値について相談したい方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.12.08
【医師監修】目に現れる糖尿病の症状について解説
糖尿病・代謝内科に関する記事です。
この記事では「目に現れる糖尿病の症状」について解説していきます。後半部分では「糖尿病性網膜症」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病とは
糖尿病と目の関係
糖尿病網膜症とは
糖尿病性白内障
目に関する症状は早期発見が極めて重要です
不安な方はいつでもご相談ください
糖尿病とは
糖尿病はインスリンが十分に働かないために、血液中を流れるブドウ糖という糖が増えてしまう病気です。血糖の濃度が何年間も高いままで放置されると血管が傷つきます。そして将来的に心臓病や、失明、腎不全といった、より重い病気につながります。そのため糖尿病の症状が見られた際には放置せず、速やかに糖尿病専門医による診察を受けることが大切です。なお糖尿病は、症状の自覚が難しい病気です。血糖値が少し高い段階では、自覚する症状はほぼありません。しかし高血糖のままある程度の時間が経過すると、次のような症状が現れてきます。
<糖尿病の初期症状>
・立ちくらみ
・全身の倦怠感、疲労感
・喉が渇いて沢山の水がほしくなる
・手足のしびれ、冷え、むくみ
・皮膚のかゆみ、乾燥
・目がかすむ
・視力の低下
・やけどの痛みを感じにくい
・食べているのに痩せる
・残尿感がある
・尿の臭いが気になる
※糖尿病の症状について詳しく知りたい方は「糖尿病情報センター」をご覧ください。
糖尿病と目の関係
糖尿病になると、高血糖の影響で網膜の毛細血管が損傷し、「末梢神経障害」や「代謝異常」が生じることがあります。これにより、様々な目の合併症が発生します。合併症の中には、初期段階では症状が現れないこともありますので、注意が必要です。なお、糖尿病網膜症は最もよく知られた合併症です。糖尿病網膜症は、高血糖が網膜血管に損傷を引き起こし、視力の喪失につながる可能性があるため、早期に眼科検査を受けることが重要です。
糖尿病網膜症とは
糖尿病網膜症(とうにょうびょうもうまくしょう)とは、糖尿病が原因で目の中の網膜という組織が障害を受け、視力が低下する病気です。「糖尿病腎症」「糖尿病神経症」と並んで糖尿病の三大合併症と言われております。糖尿病網膜症は、他の糖尿病合併症と同様、初期段階では自覚症状がありません。しかし気づかずに放置していると症状が悪化して様々な視覚障害が起こり、最終的には失明に至ることもあります。なお、糖尿病網膜症は、進行の度合いにより大きく三段階に分類されます。
【糖尿病網膜症の病期1】単純糖尿病網膜症
単純糖尿病網膜症(たんじゅんとうにょうびょうもうまくしょう)は、初期の糖尿病網膜症です。最初に出現する異常は、細い血管の壁が盛り上がってできる血管瘤や、小さな出血です。蛋白質や脂肪が血管から漏れ出て網膜にシミ(硬性白斑)を形成することもあります。なお、これらは血糖値のコントロールが良くなれば改善することもあります。
【糖尿病網膜症の病期2】前増殖糖尿病網膜症
前増殖糖尿病網膜症(ぜんぞうしょくとうにょうびょうもうまくしょう)は、単純網膜症より一歩進行した状態です。細い網膜血管が広い範囲で閉塞すると、網膜に十分な酸素が行き渡らなくなり、足りなくなった酸素を供給するために新しい血管(新生血管)を作り出す準備を始めます。この時期になると「かすみ」などの症状を自覚することが多いのですが、全く自覚症状がないこともあります。
【糖尿病網膜症の病期3】増殖糖尿病網膜症
増殖糖尿病網膜症(ぞうしょくとうにょうびょうもうまくしょう)は、糖尿病網膜症の重篤な状態です。この疾患は、高血糖の長期間の影響により、網膜の血管に損傷が生じ、異常な新生血管の増殖が引き起こされます。これらの新生血管は脆弱で、網膜内出血や網膜浮腫を引き起こす可能性があり、視力に深刻な損傷をもたらすことがあります。また、出血量が多い場合には視力低下を引き起こすこともあります。さらに、疾患が進行し、状態が悪化すると、線維性の増殖組織が形成され、網膜剥離のリスクが高まります。
※糖尿病網膜症について詳しく知りたい方は「糖尿病網膜症 - e-ヘルスネット - 厚生労働省」をご覧ください。
糖尿病性白内障
糖尿病性白内障(とうにょうびょうはくないしょう)とは、水晶体と呼ばれるレンズの部分が濁ってしまって見えにくくなる病気です。糖尿病患者さんに見られる特定の白内障の形態になります。残念ながら、糖尿病性白内障の具体的な原因は、まだはっきりとは分かっていません。主に高血糖が続くことにより、糖アルコールが蓄積して水晶体の混濁が起こると考えられています。また、糖化や酸化などの反応が関係しているとも言われています。なお、一般的に白内障は、加齢によって症状が発生しやすくなる病気です。しかし糖尿病性白内障の場合には20~30代の若年者であっても罹ることがありますので、注意が必要です。白内障の症状や白内障発症のリスクを高める危険因子については、「白内障 - e-ヘルスネット - 厚生労働省」をご覧ください。
目に関する症状は早期発見が極めて重要です
「糖尿病網膜症」や「糖尿病性白内障」など、糖尿病による目の合併症は視力を脅かす重要な問題です。これらの合併症は初期段階では症状が現れにくく、進行すると視力の喪失につながります。ですから、決して放置せず、積極的に定期的な眼科検査を受けてください。特に、「糖尿病にお心当たりのある方」や「健康診断で糖尿病の可能性を指摘された方」は、目の健康に対する高い意識を持つべきです。定期的な眼科検査を受け、早期発見に努めてください。これにより、合併症が進行する前に適切な治療や介入が可能となり、視力の喪失を予防できます。
不安な方はいつでもご相談ください
糖尿病による目の合併症は、自覚症状がないまま進みます。自覚症状が出たころには、症状がかなり進んでいて、失明を覚悟しなくてはなりません。ですので、糖尿病やその予備軍と診断されたら、医師の指示どおり血糖のコントロールを行い、自覚症状がなくても眼科での定期的な眼底検査を行ってください。なお、糖尿病の指標のひとつに、ヘモグロビンA1c(HbA1c…正常値4.3~5.8)というのがあり、この数値が7.5以上になると、5倍以上失明する危険が高まるといわれています。ご自身の「ヘモグロビンA1c」について気になる方、あるいは糖尿病網膜症の症状について気になる方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.09.28
血糖値スパイクとは?症状や原因、糖尿病との関係を解説
糖尿病・代謝内科に関する記事です。
この記事では、「血糖値スパイク」について解説していきます。後半部分では「血糖値スパイクを予防するための生活習慣」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
血糖値スパイクとは何か?
血糖値スパイクの原因
血糖値スパイクの症状
血糖値スパイクを起こしやすい人の特徴
血糖値スパイクの対策・予防するための生活習慣
血糖値スパイク、糖尿病についてはお早めに相談ください
血糖値スパイクとは何か?
血糖値スパイクとは、普段の血糖値は正常なのにもかかわらず、食後に限って血糖値が急上昇、急降下する現象のことです。この現象は、血糖値のグラフがまるで突出した「スパイク」のように上昇することから「血糖値スパイク」と呼ばれています。通常の場合、食後2時間経過時の血糖値は140mg/dL未満であるべきですが、血糖値スパイクの場合はこの基準値を超えて140mg/dL以上になることがあります。「糖尿病ネットワーク」でも同様の見解を述べています。
血糖値スパイクの原因
血糖値スパイクは、インスリンの分泌が正常に行なわれないことが原因です。老化や肥満などの影響でインスリンを分泌する膵臓の機能が衰えると、適切な量のインスリンを分泌できなかったり、インスリンを分泌するタイミングが遅れたりします。その結果、ブドウ糖を細胞内に取り込めず、血液中のブドウ糖の濃度が急激に上昇し、食後高血糖と呼ばれる状態になるのです。
<食後高血糖とは>
食後高血糖とは、食後2時間が過ぎても血糖値が高い状態のことを言います。食事をすると血糖値は高くなり、2~3時間以内に正常値(110mg/dl未満)に戻るのが一般的です。しかし、血糖値が低下せず長い時間140mg/dl以上の値が続く場合には「食後高血糖」と判断されます。食後血糖値が高い状態が続くと、糖尿病の発症リスクが高くなります。ですので、食後高血糖は糖尿病だけでなく糖尿病予備群においても重要な指標の一つとして注目されています。
血糖値スパイクの症状
血糖値スパイクの症状は、食後に急激な血糖値上昇が起こることから、眠気、頭痛、だるさなどを感じることがあります。血糖値スパイクの主な症状は次の通りです。
【血糖値スパイクの症状1】眠気・だるさ
急な血糖上昇に対応して過剰に分泌されたインスリンにより、「眠気」や「だるさ」を感じることがあります。食後の眠気については「食後の強い眠気は糖尿病症状の可能性があります」をご覧ください。
【血糖値スパイクの症状2】頭痛
食後血糖値と関連する頭痛には二種類あると言われています。一つ目は低血糖から引き起こされる頭痛です。二つ目は血糖値スパイクによる慢性的な動脈硬化により引き起こされる頭痛です。
【血糖値スパイクの症状3】気絶
過剰に分泌されたインスリンによって血糖値が急降下し、低血糖状態に陥ることがあります。低血糖状態では意識が朦朧とし、時には気絶することもあります。特に糖尿病患者さんにとっては、過剰なインスリンの効果による低血糖は注意が必要であり、適切な管理が求められます。
※血糖値スパイクは、自覚症状がほぼないと言われています。その理由は、時間が経つと血糖値が下がり、正常な範囲に戻るため、その間に特別な症状を感じにくいことが挙げられます。また、定期的な健康診断の空腹時血糖値測定では、食後の高血糖を検出しにくいという要因も影響しています。血糖値スパイクの症状に気づいた場合、糖尿病の進行が考えられます。したがって、「食後に急激に眠くなる」「頭痛がする」などの自覚症状がある場合は、放置せず、速やかに医療機関に相談してください。
血糖値スパイクを起こしやすい人の特徴
血糖値スパイクを起こしやすい人の特徴は、次の通りです。
・運動不足
・血縁者に糖尿病の人がいる
・満腹になるまで食べる
・炭水化物中心の食事をたくさん食べる
・朝食をとる習慣がない
・食べる速度が早い
血糖値スパイクの対策・予防するための生活習慣
血糖値スパイクを避ける上で大事なのは“食事”と“運動”です。血糖値スパイクを防ぐために、次のような生活習慣を心掛けてください。
【血糖値スパイクの対策・予防するための生活習慣1】ゆっくり食べる
早食いは食べすぎの原因となるほか、急激な血糖値の上昇を招きます。食事をする際はひと口入れたら箸を置くクセをつけ、ゆっくり食べることを心掛けてください。
【血糖値スパイクの対策・予防するための生活習慣2】規則正しく3食を食べる
1日に2食や、間隔の空き過ぎた食事の取り方はよくありません。食事を抜いたり、まとめ食いしたりはせず、規則正しく3食を食べることを心掛けてください。
【血糖値スパイクの対策・予防するための生活習慣3】間食をしない
間食をすると血糖値の高い状態が続き、インスリンを分泌するすい臓に大きな負担がかかります。また、その状態のままで次の食事をすると、食後高血糖の原因にもなります。糖尿病を予防するためにも間食はできる限り控えてください。
【血糖値スパイクの対策・予防するための生活習慣4】野菜類から食べる
野菜類から先に食べることで食後の血糖値の上昇が緩やかになります。また、野菜や豆類などで少しお腹をふくらませておくと、肉類やご飯の量を減らすこともできます。ですので、食事をする際は野菜類から食べてください。
【血糖値スパイクの対策・予防するための生活習慣5】炭水化物・糖質の摂りすぎを避ける
炭水化物や糖質の摂り過ぎは、血糖値を急激に上昇させる要因です。したがって、炭水化物や糖質の摂りすぎにはご注意ください。なお、炭水化物や糖質の摂り過ぎに加え、果汁飲料の摂取にも注意が必要です。果汁には自然の糖分が多く含まれ、飲用することで血糖値が急上昇する可能性があります。特に加工された果汁飲料は糖分が濃く、大量の糖質摂取を招く恐れがあります。血糖値のコントロールを目指す方は、果汁飲料の代わりに水や無糖の飲料を選ぶことをお勧めします。
【血糖値スパイクの対策・予防するための生活習慣6】食物繊維が含まれる食品を摂る
食物繊維には、食後の血糖値上昇を抑え、便通を改善させる効果があります。さらに、水に溶ける食物繊維(水溶性食物繊維)には、血中コレステロールの上昇を抑える効果があります。ですので、食物繊維が含まれる食品を多く摂るように心掛けてください。なお、食物繊維を多く含む食べ物には、野菜、海藻、きのこなどが挙げられます。
<野菜>
野菜は低カロリーで食物繊維が多く、糖質や脂質の代謝に必要なビタミン・ミネラルが含まれています。特にブロッコリーや小松菜などの緑黄色野菜には食物繊維以外にも、糖の代謝を促進する葉酸も多く含まれています。ですので、野菜を選ぶ際は緑黄色野菜を中心に食べてください。なお、南瓜やれんこん、芋類は糖質が多い野菜なので、食べ過ぎに注意してくださいね。
<海藻>
海藻は低カロリーで食物繊維、ビタミン、ミネラルを多く含みます。中でも「めかぶ」はおすすめです。
<きのこ>
きのこは低カロリーで食物繊維が多く含まれています。食物繊維は、糖の吸収を邪魔するため、血糖値の上昇を緩やかにしてくれます。さらに、きのこに含まれるβ-グルカンは胃や腸で膨らむので満腹感も得られ、お通じの調子も整います。
【血糖値スパイクの対策・予防するための生活習慣7】たんぱく質を積極的に摂る
肉や魚、卵、豆類などのたんぱく質が血糖値の急激な上昇を緩和し、食後の血糖値を安定させる助けになります。したがって、積極的にたんぱく質は摂ってください。高齢の方は、食事の量が減ってたんぱく質が不足しやすく、加齢も影響して筋肉が衰えやすいので、特に注意してくださいね。
【血糖値スパイクの対策・予防するための生活習慣8】運動をする
運動は血糖値スパイクの予防に有効です。定期的な有酸素運動や筋力トレーニングは、インスリンの効果を向上させ、血糖値の急上昇を緩和します。さらに、運動によってブドウ糖や脂肪酸の利用が促進され、細胞や筋肉が糖分を効果的に吸収することができるようになり、血糖値の低下が期待されます。したがって、血糖値スパイクを予防するためには積極的に運動を取り入れることが大切です。医師の指導を受けながら、適切な運動方法を選択してください。なお、有酸素運動については以下をご覧ください。
<有酸素運動>
有酸素運動とは、筋肉を収縮させる際のエネルギーに、酸素を使う運動のことです。ジョギングや水泳、エアロビクス、サイクリングといった少量から中程度の負荷をかけて行う運動が代表的です。有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。
【血糖値スパイクの対策・予防するための生活習慣9】ストレスを解消する
ストレスを感じると、血糖値を上昇させるホルモンが分泌されたり、インスリン抵抗性が強くなったりします。したがってストレスと上手く付き合うことも、血糖値スパイクを予防するためには大切です。
血糖値スパイク、糖尿病についてはお早めに相談ください
血糖値スパイクは自覚症状がほとんどありません。また、糖尿病になっても初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということは多々あります。糖尿病を放置していると、神経や血管にダメージを与え、重篤な合併症に繋がる可能性がありますので、健康診断で糖尿病の可能性が指摘された方や、食後の眠気・だるさを感じている方は、早めに受診することをお勧めします。なお、当院では予約不要で診察を行っております。糖尿病にお心当たりのある方、あるいは血糖値について相談したい方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.08.09
不眠症と糖尿病の関係性について
糖尿病・代謝内科に関する記事です。
この記事では、「不眠症と糖尿病の関係性」について解説していきます。後半部分では、「不眠症と糖尿病の併発リスク」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
不眠症と糖尿病の症状
睡眠障害が糖尿病に与える影響について
不眠が糖尿病に与える影響について
糖尿病症状が不眠症に与える影響とは
糖尿病患者さんに起こり得る眠気のメカニズム
体内時計の乱れがもたらす影響
不眠症と糖尿病の併発リスク
不眠症、糖尿病についていつでもご相談ください
不眠症と糖尿病の症状
不眠症と糖尿病の症状の症状は、次の通りです。
<不眠症の症状>
不眠症とは、入眠困難、中途覚醒、早朝覚醒、熟睡障害によって、その人にとって必要な睡眠時間が十分に取れないことや“睡眠の質”が低下することで、日中に倦怠感・意欲低下・集中力低下・食欲低下などの不調が出現する病気です。不眠は、眠気、倦怠感、集中力低下、抑うつや不安などの精神症状を引き起こし、その結果として生産性の低下、交通事故の増加など、様々な人的及び社会経済的損失をもたらすと考えられております。したがって、「睡眠が浅い」「寝付けない」など、睡眠に関して気になる症状がある方は、早い段階で医療機関に相談することをお勧めします。なお、日本においては約5人に1人が不眠の症状で悩んでいると言われております。詳しくは「不眠症 - e-ヘルスネット - 厚生労働省」をご覧ください。
<糖尿病の症状>
糖尿病はインスリンが十分に働かないために、血液中を流れるブドウ糖という糖が増えてしまう病気です。血糖の濃度が何年間も高いままで放置されると血管が傷つきます。そして将来的に心臓病や、失明、腎不全といった、より重い病気につながります。そのため糖尿病の症状が見られた際には放置せず、速やかに糖尿病専門医による診察を受けることが大切です。なお糖尿病は、症状の自覚が難しい病気です。血糖値が少し高い段階では、自覚する症状はほぼありません。しかし高血糖のままある程度の時間が経過すると、次のような症状が現れてきます。
糖尿病の初期症状
・立ちくらみ
・全身の倦怠感、疲労感
・喉が渇いて沢山の水がほしくなる
・手足のしびれ、冷え、むくみ
・皮膚のかゆみ、乾燥
・目がかすむ
・視力の低下
・やけどの痛みを感じにくい
・食べているのに痩せる
・残尿感がある
・尿の臭いが気になる
睡眠障害が糖尿病に与える影響について
睡眠障害は、糖尿病と密接な関係があることが研究で示されています。「不眠症」や「睡眠時無呼吸症候群」などの睡眠障害は、「血糖コントロールの悪化」や「インスリン抵抗性の増加」を引き起こす可能性があります。また、睡眠障害はストレスホルモンの分泌を増加させ、炎症反応を促進することもあります。炎症反応の亢進は、インスリンの効果を妨げ、血糖値の上昇に寄与する可能性があるため、注意が必要です。なお、睡眠障害は様々な要因が組み合わさることで糖尿病の発症や進行を加速させる可能性があります。したがって、睡眠の質と量を適切に管理することは、糖尿病管理の重要な要素と言えます。
不眠が糖尿病に与える影響について
不眠は糖尿病に多様な影響を及ぼします。糖尿病のない人々においても、睡眠不足になると交感神経が刺激され、コルチゾールの分泌が増えてインスリン抵抗性が高まると報告されています。また、不眠により、食欲を抑制するホルモンであるレプチンが減少し、食欲を刺激するホルモンであるグレリンが増加するという研究結果もあります。これにより生じる食欲増進は血糖コントロールに当然不利に働きますので、これにより生じる食欲増進は血糖コントロールに当然不利に働きますので、適切な睡眠を確保することは糖尿病予防や管理において重要な要素と言えます。
糖尿病症状が不眠症に与える影響とは
糖尿病は不眠症に様々な影響を与える可能性があります。まず、高血糖状態が持続すると、夜間の頻尿や喉の渇きが生じ、眠りを妨げることがあります。また、糖尿病に伴う神経障害(神経症状)は、足のしびれや痛みを引き起こし、就寝時の快適さや眠りの質に悪影響を及ぼすことがあります。さらに、糖尿病患者さんは血糖コントロールのためにインスリンや薬物を使用することがありますが、これらの治療は低血糖(低血糖症)を引き起こす可能性があります。低血糖症は夜間に起こることがあり、悪夢や夜間覚醒を引き起こすことがありますので、注意が必要です。糖尿病が不眠症に与える影響は、生活の質を低下させるだけでなく、血糖コントロールの悪化や合併症のリスクを増加させる可能性があります。そのため、糖尿病患者さんは睡眠の問題に真剣に取り組み、適切な治療やライフスタイルの改善を検討することが重要です。
糖尿病患者さんに起こり得る眠気のメカニズム
糖尿病患者さんは、血糖値を下げる薬や「インスリン注射薬」を使って血糖値をコントロールするわけですが、インスリン注射薬や飲み薬が効きすぎてしまって、必要以上に血糖値が下がってしまうことがあります。低血糖状態になると脳に供給されるブドウ糖が不足してしまい、眠気が起こります。これが、糖尿病患者さんに起こり得る眠気のメカニズムになります。なお、日中の強い眠気は、糖尿病だけでなく、そのほかの病気や「生活習慣」によっても引き起こされます。例えば、睡眠時に無呼吸になり睡眠の質が低下する「睡眠時無呼吸症候群」や突然強い眠気に襲われてしまう「ナルコレプシー」といった病気です。また、寝る直前までパソコンやスマートフォンをいじっていたり、そもそも睡眠時間が少ないといった生活習慣なども眠気の原因になります。ですので、「糖尿病だから眠気が強いのだろう…」と考えるのではなく、眠気に強い悩みがあれば医師にしっかりと相談してください。
体内時計の乱れがもたらす影響
人間の体には、ほぼ24時間周期の体内時計があり、体温や血圧、ホルモン分泌などを調整しています。しかし、睡眠障害が起きると体内時計が乱れ、様々な機能に影響が及びます。まず、睡眠障害によって体と脳が十分に休まらず、糖分を細胞に取り込むためのインスリンへの反応が低下します。また、ホルモンバランスも変化し、交感神経に働きかけるコルチゾールやノルアドレナリンなどのホルモンが増加します。これにより、高血圧や高血糖といった症状が引き起こされます。一方で、食欲を制御するレプチンというホルモンは睡眠不足によって分泌が低下し、空腹感が増すため、食事のコントロールが難しくなります。つまり、糖尿病によって睡眠障害が起きると、血圧や血糖値が上昇し、糖尿病の症状が悪化するという悪循環に陥ってしまうのです。
不眠症と糖尿病の併発リスク
不眠症と糖尿病は密接な関係があり、互いに影響し合うことが知られています。そのため、糖尿病専門外来を受診している患者さんのうち、約40%が不眠に悩んでいると報告されています。糖尿病では、合併症による神経障害や高血糖による多飲・多尿などの身体的要素が不眠を引き起こすことがあります。一方、睡眠時間が不足している場合には、耐糖能異常が多いことも報告されております。このようなことから血糖コントロール不良の糖尿病では、睡眠障害と高血糖が負のサイクルを形成する可能性が考えられています。
不眠症、糖尿病についていつでもご相談ください
糖尿病は自覚症状のないままに進行し、将来的に心臓病や失明、腎不全など、より重篤な合併症を引き起こす可能性があります。そのため、決して放置してはなりません。糖尿病の可能性が指摘された方や、日常生活の乱れにより「糖尿病の症状かもしれない…」と感じている方は、できるだけ早く医療機関を受診してください。また、不眠症にも注意が必要です。不眠症と糖尿病は密接に関連しており、互いに影響し合うことが知られています。睡眠障害がある場合、血糖コントロールが難しくなり、糖尿病の管理に悪影響を及ぼす可能性がありますので、不眠症に悩んでいる方も積極的に医療機関を受診してください。なお、当院では「糖尿病」や「不眠症」の診療を行っております。糖尿病の症状について悩んでいる方、あるいは不眠症の症状にお心当たりのある方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.05.24
糖尿病と眠気の関係を徹底解説|食後や朝のひどい眠気の解消方法も
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病と眠気の関係」について解説していきます。後半部分では「朝や食後のひどい眠気を解消するための対策」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
食後にひどい眠気がくるのはなぜ?糖尿病の症状?
食後にひどい眠気がくるのはなぜ?糖尿病の疑いについて
糖尿病とひどい眠気の関係性
糖尿病によるその他の症状
低血糖による中枢神経症状
糖尿病による食後のひどい眠気を解消するために
糖尿病が不安な方はいつでもご相談ください
食後にひどい眠気がくるのはなぜ?糖尿病の症状?
食後に眠くなるのは体内時計の「生体リズム」が働くためとか、消化吸収を促すことから「副交感神経」が優位になり、心身がリラックスモードに切り替わるからなど、いろいろな説があります。確かに少しくらいの眠気なら健康な人にもある自然な現象と言えるため、それほど心配することはありません。しかし強い眠気が長時間続いてしまうときは注意が必要です。もしかしたら糖尿病の初期症状かもしれません。
食後にひどい眠気がくるのはなぜ?糖尿病の疑いも
なぜ、食後に強い眠気を感じる方は「糖尿病の疑い」があるのでしょうか。
糖尿病を疑う理由として、血糖値が下がりにくくなっている可能性が挙げられます。
食後は誰でも血糖値が一時的に上がります(健康な人でも食後の血糖値は上昇します)。食後に上昇した血糖値は、時間の経過と共にゆっくり下降するのが一般的です。しかし糖尿病の方は、血糖値を下げるホルモン(インスリン)の働きが悪くなっているため、食後の高血糖状態が長く続きます。そのため、食後に強い眠気を感じやすいのです。なお、高血糖状態のときに眠気を感じやすいのは、覚醒を促す「オレキシン」というホルモンの分泌が止まるためです。オレキシンについては、以下をご覧ください。
<オレキシンについて>
睡眠と脳の覚醒にはオレキシンという物質が深く関わっています。脊椎動物のほとんどは、オレキシンが活発に働いているときに覚醒し、働きが鈍ると睡眠状態に入るといわれています。空腹になると血糖値が低くなるため「オレキシン作動性ニューロン」の活動が活発になり、オレキシンを刺激して活性化するため覚醒します。しかし、満腹になると血糖値が高くなり、オレキシン作動性ニューロンの活動が低下するため、オレキシンの活動が鈍くなり、眠くなってしまうと考えられています。つまり糖尿病の方は、オレキシンの分泌が長い時間抑制されるため、健康な方よりも「眠気を強く感じやすい」ということです。
糖尿病と眠気の関係性
糖尿病患者さんは、血糖値を下げる薬や「インスリン注射薬」を使って血糖値をコントロールするわけですが、インスリン注射薬や飲み薬が効きすぎてしまって、必要以上に血糖値が下がってしまうことがあります。低血糖状態になると脳に供給されるブドウ糖が不足してしまい、眠気が起こります。これが、糖尿病患者さんに起こり得る眠気のメカニズムになります。なお、日中の強い眠気は、糖尿病だけでなく、そのほかの病気や「生活習慣」によっても引き起こされます。例えば、睡眠時に無呼吸になり睡眠の質が低下する「睡眠時無呼吸症候群」や突然強い眠気に襲われてしまう「ナルコレプシー」といった病気です。また、寝る直前までパソコンやスマートフォンをいじっていたり、そもそも睡眠時間が少ないといった生活習慣なども眠気の原因になります。ですので、「糖尿病だから眠気が強いのだろう…」と考えるのではなく、眠気に強い悩みがあれば医師にしっかりと相談してください。
糖尿病によるその他の症状
糖尿病は症状の自覚が難しい病気です。血糖値が少し高い段階では、自覚する症状はほぼありません。しかし高血糖のままある程度の時間が経過すると、次のような症状が現れてきます。
<糖尿病によるその他の症状>
・立ちくらみ
・めまい
・頭痛
・全身の倦怠感、疲労感
・喉が渇いて沢山の水がほしくなる
・手足のしびれ、冷え、むくみ
・皮膚のかゆみ、乾燥
・目がかすむ
・視力の低下
・やけどの痛みを感じにくい
・食べているのに痩せる
・残尿感がある
・尿の臭いが気になる
低血糖による中枢神経症状
血糖値が50mg/dl程度の状態が続くと「中枢神経症状」が現れます。具体的には、頭痛、眠気、めまい、目のかすみ、ろれつが回らない、ぎこちない動作、強い疲労感などです。さらに血糖値が50mg/dlを下回ってくると「異常行動」や「痙攣」、「意識が朦朧とする」、さらに昏睡状態に陥るケースも考えられるため早期の対処が不可欠です。普段から血糖値が低い場合は、無意識のうちに低血糖状態となっている可能性も考えられます。中枢神経症状が突然発症する恐れもありますので、十分に注意してください。
糖尿病による食後の眠気を解消するために
普段の血糖値は正常でも、食後に血糖値が異常に高くなる症状を食後高血糖といいます。食後に血糖値が急激に上がり過ぎると、糖をエネルギーに変えるインスリンが大量に分泌され、反動で血糖値が急降下します。そして今度は低血糖状態になり、食後に強い眠気や倦怠感を感じたり、イライラしやすくなったりします。そのため食事をする際は、血糖値の急上昇を起こさないように気を配る必要があります。以下、血糖値の急上昇を起こさないための対策です(血糖値が急上昇したのち急降下する現象は「血糖値スパイク」と呼ばれています)。
【糖尿病による食後の眠気を解消するために1】ゆっくり時間をかけて食べる
早食いは食べすぎの原因となるほか、急激な血糖値の上昇を招きます。食べるスピードは非常に重要なのです。食事をする際はひと口入れたら箸を置くクセをつけ、ゆっくり食べることを心掛けてください。
【糖尿病による食後の眠気を解消するために2】野菜類から食べること
野菜類から先に食べることで食後の血糖値の上昇が緩やかになります。また、野菜や豆類などで少しお腹をふくらませておくと、肉類やご飯の量を減らすこともできます。ですので、食事をする際は野菜類から食べてください。
【糖尿病による食後の眠気を解消するために3】脂質を味方につける
脂質はカロリーが高いので敬遠されがちですが、実は消化吸収に時間がかかるため、最も血糖値を上昇させにくい栄養素です。パスタなどの洋食と相性のいい”オリーブオイル”をふりかけて食べれば、炭水化物単体で食べるより血糖値の上昇を抑えることができます。
【糖尿病による食後の眠気を解消するために4】規則正しく3食を食べる
1日3食を規則正しく食べているときには「血糖値スパイク」が生じなかった人でも、朝食を抜くと昼食のあとに「血糖値スパイク」が発生するという研究結果が出ています。ですので、食事を抜いたり、まとめ食いしたりはせず、規則正しく3食を食べることを心掛けてください。
※「日中の居眠り」や「食後の眠気」を解消するためには、睡眠の質を上げることも大切です。睡眠の質を上げる方法については「糖尿病ネットワーク」をご覧ください。
糖尿病が不安な方はいつでもご相談ください
糖尿病になっても初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病かもしれない…」と感じている方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいは健康的な食事について相談したい方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.03.18
糖尿病による皮膚の症状について
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病による皮膚の症状」について解説していきます。後半部分では「糖尿病が引き起こす皮膚の病気」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病による皮膚への影響
なぜ糖尿病にかかると皮膚に症状が出るのか
糖尿病が引き起こす皮膚の病気
糖尿病による皮膚病の予防策
糖尿病による皮膚の痒みを防ぐために
まとめ
糖尿病による皮膚への影響
糖尿病はインスリンが十分に働かないために、血液中を流れるブドウ糖という糖が増えてしまう病気です。血糖の濃度が何年間も高いままで放置されると血管が傷つき、将来的に心臓病や、失明、腎不全といった、より重い病気につながります。また、糖尿病は皮膚症状との関連性が高い病気の一つです。多くの糖尿病患者さんが、乾燥や痒み、痛みなどの肌のトラブルに悩まされています。糖尿病患者さんに現れる症状のうち、皮膚や肌に関係するものは以下の通りです。
・痒い
・乾燥する
・ちくちくと指すような痛みがある
・手足の感覚がない
・切り傷が治りにくい
なぜ糖尿病にかかると皮膚に症状が出るのか
多くの糖尿病患者さんが、乾燥や痒み、痛みなどの肌のトラブルに悩まされています。なぜ糖尿病にかかると皮膚症状が出るのでしょうか。
<高血糖による脱水症状>
血糖値が上がると、皮膚の水分が失われ乾燥肌になりやすくなります。乾燥した皮膚は傷つきやすいので、痒みが生じたり、痛みが走ったりします。
<多尿により体内が脱水傾向になる>
血糖値が高い状態が続くと、血液中のブドウ糖の多くが尿に排出されます。その際に体の中の水分も一緒に尿に排出されるため脱水気味となり、皮膚が乾燥しやすくなると考えられています。
<自律神経障害によって発汗作用が低下するため>
糖尿病で高血糖の状態が長く持続すると、自律神経に障害が及びます。自律神経の働きが障害されると汗をかきにくくなり、皮膚の水分量が低下するため、「乾燥」や「痒み」が生じやすいと考えれられています。
糖尿病が引き起こす皮膚の病気
糖尿病による「血管障害」や「神経障害」あるいは「脂質代謝異常増悪」により、下記のような皮膚病変が出現します。
【糖尿病が引き起こす皮膚の病気1】糖尿病性水疱
糖尿病性水疱とは、糖尿病による血管障害の影響で、突然手や脚の皮膚に水疱ができる病気です。高血糖状態が続くと細菌や真菌に対する抵抗力が低下し、血流が悪くなるため感染症を引き起こしやすくなることが原因と考えられています。なお、糖尿病性水疱はカビの一種である真菌に感染することで発症します。
【糖尿病が引き起こす皮膚の病気2】成年性浮腫性硬化症
成年性浮腫性硬化症とは、糖尿病や感染症などをきっかけとして引き起こされる皮膚変化のことを指します。顔や首、肩、上半身などを含めた全身各所の皮膚がむくみ、硬くなります。成年性浮腫性硬化症では、原因となっている疾患に対する治療が行われるほか、皮膚病変に対して光線療法や免疫抑制剤の使用などが検討されます。
【糖尿病が引き起こす皮膚の病気3】糖尿病性黄色腫
糖尿病性黄色腫は、重症糖尿病あるいは充分コントロールされない糖尿病にみられる稀な皮膚合併症です(糖尿病の家族歴を持つ20~30歳代に起こりやすい)。好発部位は四肢伸側で、特に肘頭、膝蓋、臀部で、米粒大から小豆大の黄色ないし赤褐色の丘疹または小結節が多発し、時に掻痒を伴います。
【糖尿病が引き起こす皮膚の病気4】リポイド類壊死症
リポイド類壊死症とは、肉芽腫性反応、血管壁の肥厚と脂肪沈殿とコラーゲンの変性疾患のことを言います。糖尿病性細小血管症に焦点を当てた原因説があげられています。なお、糖尿病患者さんにおいては、早期に発生すると言われています。
【糖尿病が引き起こす皮膚の病気5】糖尿病性皮膚潰瘍
糖尿病性潰瘍とは、糖尿病が進行すると起こる皮膚潰瘍のことです。症状としては足の指などに皮膚潰瘍ができるのですが、糖尿病による神経障害を併発していることが多く、無痛のため気付かないこともあります。なお、皮膚潰瘍を放置しますと“潰瘍部分”が壊死してしまいますので、注意が必要です。
糖尿病による皮膚病の予防策
糖尿病による皮膚病変は予防が重要です。糖尿病皮膚病変を予防するには以下のポイントを押さえて行うことが大切です。
・毎日皮膚をチェックする
・保湿して乾燥対策を行う
・低温やけどに注意する
糖尿病があるため、皮膚科的に特別な治療が必要になることはあまりないですが、一般的に病気が広がりやすく治りにくい傾向があるので、皮膚の小さな変化に気付いたらそのままにせず、早めに診察を受けてください。もちろん、血糖値をよく管理することも大切になります。
糖尿病による皮膚の痒みを防ぐために
皮膚の痒みを予防する上で大切なのは、肌のバリア機能を低下させないことです。こまめに保湿剤を使用し、スキンケアを行ってください。以下、痒さへの対策になりますので、ぜひ参考にしてくださいね。
【糖尿病による皮膚の痒みを防ぐために1】紫外線を防ぐ
紫外線は必要以上に浴びると皮膚の乾燥を起こしたり、皮膚の老化を早めたり、眼の病気や皮膚がんのリスクを高める可能性があります。また、長時間日光を浴びると皮膚が炎症を起こし(日焼け)、皮膚のバリア機能が低下します。ですので、紫外線が強い時期や時間帯に外出するときは、日焼け止めを塗ったり、腕や首などを覆う服を着たり、日傘をさしたりして肌を守ってください。
【糖尿病による皮膚の痒みを防ぐために2】肌の乾燥を防ぐ
バリア機能が低下して乾燥した肌は、痒みが発生しやすくなります。保湿剤を塗り、肌を乾燥から守るケアを心がけてください。保湿剤によるスキンケアは1年をとおして毎日続けるものなので、季節や時間帯、塗る場所に応じて、使いやすい剤形を選んでください。
【糖尿病による皮膚の痒みを防ぐために3】清潔の保持
この場合の清潔とは、皮膚の汚れや汗、アレルギーの原因物質、細菌(黄色ブドウ球菌)やウイルスなどを洗い落とすことをいいます。「汗をかいたら早めにシャワーで流す」「外出先では、こまめに汗を拭き取る」など、常に清潔さをキープしてください。
【糖尿病による皮膚の痒みを防ぐために4】バランスのとれた食事をする
たんぱく質、ビタミン・ミネラル、食物繊維などをバランスよくとってください。乾燥肌にはサバやイワシなどの青魚や、かぼちゃ、にんじんなどの緑黄色野菜がおすすめです。
まとめ
糖尿病になっても初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病かもしれない…」と感じている方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいは健康的な食事について相談したい方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.03.17
糖尿病の名称変更について
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病の名称変更」について解説していきます。後半部分では「糖尿病という病名が付けられた背景」や「病名変更による影響」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病という病名が変わります
病名変更の背景
糖尿病という単語がもつ印象
糖尿病スティグマとは
当初「糖尿病」という病名が付けられた背景
病名変更による影響
まとめ
糖尿病という病名が変わります
糖尿病という病名は、糖が「尿」に認められる病気と書きますが、糖尿病の診断基準を満たす方でも尿が糖に認められないこともあるため、必ずしも正しい病名とは言えません。このようなことから昨年、日本糖尿病協会は「“糖尿病”の名称変更を検討する」と発表いたしました。
病名変更の背景
糖尿病の病名変更を検討する理由は大きく2つあります。以下、ご覧ください。
【病名変更の背景1】病名が実態に合わないため
上述した通り、血糖値は高いけれども尿に糖が出ない人もいるなど、病名が実態に合わないことが分かってきたからです。
【病名変更の背景2】糖尿病患者さんが病名に不快感や抵抗感を持っているため
糖尿病という病名に尿がはいっていることで、患者さんの尊厳が傷つけられているとの指摘があるからです。実際に“糖尿病協会”が糖尿病患者さんを対象に行ったアンケート (2021年11月8日~22年9月30日) では、 回答者1068人のうち“約9割”が病名に「不快感」や「抵抗感」を持っていることが分かっております。さらに「疾病の実態を正確に表す言葉に病名を変更するように希望する方が8割に上った」と伝えております。
糖尿病という単語がもつ印象
糖尿病という単語は 「生活習慣が悪い」 「だらしない」 などと周囲から見られやすい傾向にあります。そのため糖尿病による偏見を恐れて、同僚や家族に糖尿病のことを話さず、「医師の診察時にも隠す方がいる」と言われております。このようなことから日本糖尿病協会では、「糖尿病に対する誤った認識が偏見を助長し、 差別を生んでいる(糖尿病スティグマ)」 と指摘しております。
糖尿病スティグマとは
糖尿病スティグマとは、その名の通り糖尿病を持つ人に対する“スティグマ”のことを指します。スティグマとは、一般に「恥・不信用のしるし」「不名誉な烙印」を意味します。ある特定の属性により、いわれのない差別や偏見の対象となることです。では、糖尿病のスティグマにおいては、どのようなものが挙げられるのでしょうか。糖尿病におけるスティグマについては、以下の具体例をご覧ください。
<糖尿病スティグマの具体例>
糖尿病におけるスティグマでは、糖尿病になると失明や透析、脳梗塞になるなどと決めつけられることであったり、不摂生、だらしない、運動嫌い、自己管理ができていないとされたりすることで社会的に様々な不利益を被ることなどが挙げられます。また生命保険に加入できない、住宅ローンを組めない、結婚の障壁となる、就職に不利になる、なども糖尿病におけるスティグマだと言えます。
当初「糖尿病」という病名が付けられた背景
糖尿病は、紀元2 世紀にカッパドキアの医師「アレタイオス」が“diabetes(ダイアビーティス)”と命名したことから始まると言われています。日本では、のどが乾く症状があるため、古来から「消渇」と呼ばれ、平安時代の貴族、藤原道長も「消渇」だったと伝えられています。そして江戸時代には、オランダから医学の知識が輸入され、オランダ語で「尿」と「洪水」を意味する「pisvloed(ピスフルトゥ)」という病名を翻訳して「尿崩(にょうほう)」が使われるようになったということです。なお、その後は病気を尿の糖を検査するなどして診断するようになり、1907年”第4回日本内科学会講演会後“に「糖尿病」に統一されたという経緯があります。
病名変更による影響
糖尿病の病名変更は、糖尿病に対する偏見を払拭できる可能性があります。なぜなら痴呆においては、“痴呆”という用語が“認知症”に置き換わることで、病気に対する社会の受け止め方が変わってきた歴史があるからです。もちろん呼び名が変わったことで認知症のある人が抱えていた生きづらさが全て解決したわけではないでしょうが、少しずつ社会がよい方向に前進しました。したがって糖尿病に関しても、同じように取り組むことで、糖尿病のある人が生きやすい世の中をつくれるかもしれません。
まとめ
糖尿病になっても、初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病かもしれない…」と感じた方は、早めに受診することをお勧めします。糖尿病の症状について不安な方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.03.06
糖尿病と塩分の関係
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病と塩分の関係」について解説していきます。後半部分では「塩分摂取量を減らすコツ」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病の方は塩分の摂りすぎにもご注意ください
塩分の摂りすぎは糖尿病を悪化させます
なぜ塩分を摂ると高血圧になるのか
塩分を摂りすぎないために
まとめ
糖尿病の方は塩分の摂りすぎにもご注意ください
糖尿病はインスリンが十分に働かないために、血液中を流れる“ブドウ糖”という糖が増えてしまう病気です。糖尿病では、「糖分の多い“炭水化物”や“甘いお菓子”の摂りすぎを控えなければいけない」というイメージがあるかと思いますが、実はそれだけではありません。糖尿病では塩分の摂りすぎも大敵となります。ですので、糖尿病の方は塩分の摂りすぎにもご注意ください。
塩分の摂りすぎは糖尿病を悪化させます
塩分は血糖値に直接的に影響しませんが、高塩分で濃い味の食事はつい食べ過ぎたり、飲みすぎたりするため、体重増加の原因になります。その結果、インスリンが聞きにくくなる“インスリン抵抗性”を引き起こし、2型糖尿病のリスクを上昇させると考えられております。また、血糖値が高いと高血圧の影響を受けやすく、血糖値と血圧がコントロール不良であれば「心疾患」や「慢性腎臓病」などの合併症リスクが上昇します。糖尿病が引き起こす合併症については以下をご覧ください。
【糖尿病の合併症1】心筋梗塞
心筋梗塞とは、心筋に血液と酸素を送る冠動脈が動脈硬化で硬くなり、心筋に血液を送ることができない状態になることです。これにより、心筋が酸素不足に陥り壊死を起こしてしまう状態を言います。心筋梗塞は日本人の死亡原因の上位に挙げられている疾患で突然死の原因にもなり得る、恐ろしい疾患の一つです。
【糖尿病の合併症2】脳卒中
脳卒中とは、急性期脳血管障害のことを指し、突然脳の血管が詰まったり、破れたりして引き起こされる病気の総称です。脳卒中は原因によって「脳の血管が詰まるタイプ(脳梗塞、一過性脳虚血発作)」と「脳の血管が破れるタイプ(脳出血、くも膜下出血)」の2つに分けられます。脳卒中は、障害を受けた脳が司っていた「身体機能」や「言語機能」が失われたり、場合によっては死に至ることもありますので、非常に危険な疾患です。
【糖尿病の合併症3】腎不全
腎不全とは、腎臓の働きが正常の30パーセント以下に低下した状態を言います。腎不全は初期の頃には無症状のことが多く、進行するにつれて様々な症状が出現してきます。
【糖尿病の合併症4】動脈硬化
動脈硬化とは、文字どおり動脈が硬くなる状態のことです。動脈硬化は、中高年の人に生じる病態と思われがちですが、実は小児期から徐々に進行し、様々な病気の原因となります。そのため、若い頃から動脈硬化の進行を予防することが大切です。動脈硬化は、糖尿病、高血圧、脂質異常などの生活習慣病によって進みますので、十分にご注意ください。
【糖尿病の合併症5】高血圧
高血圧とは、運動したときなどの一時的な血圧上昇とは違い、安静時でも慢性的に血圧が高い状態が続いていることを指します。具体的には「収縮期血圧が140mmHg以上」「拡張期血圧が90mmHg以上」の場合をいい、どちらか一方でもこの値を超えていると高血圧症と診断されます。高血圧症は自覚症状がほとんどありません。しかし放置してしまうと心疾患や脳卒中など生命を脅かす病気につながるため「サイレント・キラー」と言われております。
なぜ塩分を摂ると高血圧になるのか
人間の体の中では、水分と塩分が一定の濃度に保たれています。食塩をとり過ぎると、一時的に高くなった塩分濃度を下げるために、体内に水分がため込まれます。これによって、心臓に送り込まれる血液量が増え、血管にかかる圧力が増し、血圧が上がってしまうのです。
塩分を摂りすぎないために
糖尿病患者向けの治療ガイドラインでは、糖尿病の合併症の危険性を抑えるために、塩分摂取量を控えることが勧められております。日本食は健康的な食事として評価されておりますが、みそ・塩・しょうゆといった調味料から塩分を摂り過ぎる傾向がありますので、調理する際には工夫が必要です。なお、塩分摂取量を減らすコツについては、以下をご覧ください。
【塩分摂取量を減らすコツ1】食べる直前に味付けをする
食べる直前に味付けをすることで、少量の調味料でも味を感じやすくなります。ですので、味付けはなるべく食べる直前に行ってください。
【塩分摂取量を減らすコツ2】酸味や香辛料を積極的に用いる
酸味や、香辛料を用いると、味のアクセントとなるため、薄味でも気にならなくなります。
【塩分摂取量を減らすコツ3】練り製品や加工食品は茹でる
練り製品や加工食品(ハム・ソーセージなど)は塩分が多い食材です。これらの食材は、一度茹でることで、塩分を少し落とすことができます。
【塩分摂取量を減らすコツ4】低塩分のものを使う
ハーブやスパイスといった塩分を含まないもの、もしくはマヨネーズやケチャップといった低塩分の調味料を使用してください。塩とは別の風味になるものの、料理次第で満足度の高いおかずになります。なお、どうしても醤油や塩を使いたい場合は「減塩タイプ」の商品を使ってください。
【塩分摂取量を減らすコツ5】カリウムを積極的に摂取する
カリウムには体内の塩分を体外に排出する働きがあるため、塩分を控えたいと考えている方にとって重要な栄養素になります。ですので、摂取する塩分量をコントロールするためにも、カリウムの摂取を意識してください。なお、カリウムが多く含まれている食品としては、「ほうれん草」「わかめ」「アボカド」などが挙げられます。
【塩分摂取量を減らすコツ6】既製品や加工食品の使用をなるべく控える
既製品や加工食品には多くの塩分が含まれていることが多いため、使用を控えるようにしてください。たとえば、レトルトや加工肉、外食の食品などは意外にも多くの塩分が含まれています。薄味に感じても、塩分を大量に摂取している可能性がありますので注意してくださいね。
まとめ
糖尿病になっても初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病かもしれない…」と感じている方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいは健康的な食事について相談したい方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.03.01
糖尿病の原因|糖尿病に関わるホルモンについて解説
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病に関わるホルモン」について解説していきます。後半部分では「ホルモンに関する病気」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
ホルモンの働きについて
糖尿病との関係
血糖値に関わるホルモンの種類
ホルモンに関する病気
まとめ
ホルモンの働きについて
ホルモンとは、体のさまざまな働きを調節する化学物質です。ホルモンは、体の外側、内側で環境の変化が起きても、体の働きが常に同じになるように保つ働きをしています。現在、ホルモンとして確かめられているものは100種類ほどあり、さらに発見され続けています。したがってホルモンの種類は、まだ増えると考えられております。
糖尿病との関係
血糖値を上げる働きのあるホルモンが何らかの病気によって正常よりも大量に分泌されるとインスリンとのバランスが取れなくなり、血糖値が必要以上に上がってしまいます。その結果、糖尿病やその一歩手前の“耐糖能異常”を引き起こしてしまう可能性があります。なお、血糖は人間が生きていくために必要不可欠なものです。そのため体の中では、血糖値を下げる働きのあるホルモンよりも上昇させる働きのあるホルモンの方が多く存在します。
血糖値に関わるホルモンの種類
血糖値を低下させるホルモンは“インスリン”だけです。一方、血糖値を上昇させるホルモンは“インスリン”と拮抗するグルカゴンだけでなく、成長ホルモン、コルチゾール、アドレナリン、甲状腺ホルモンなど多数あります。血糖調節に関与するホルモンについては、以下をご覧ください。
【血糖調節に関与するホルモン1】インスリン
インスリンとは、膵臓から分泌されるホルモンの一種です。糖の代謝を調節し、血糖値を一定に保つ働きを持っております。なお、インスリンの働きが悪くなったり分泌される量が少なくなったりすることで、血糖値が高い状態が続いてしまうのが「糖尿病」です。
【血糖調節に関与するホルモン2】グルカゴン
グルカゴンは、血糖値を上昇させる作用を持つホルモンの一つです。膵臓のα(アルファ)細胞で作られます。グルカゴンは肝臓で貯蔵してあるブドウ糖のもとを分解したり、アミノ酸からブドウ糖を合成したりして、血糖値を上げる効果があります。また、同じ膵臓のβ(ベータ)細胞から作られるインスリンの分泌を促進したり、成長ホルモンの分泌を促進する効果もあります。
【血糖調節に関与するホルモン3】成長ホルモン
成長ホルモンとは、下垂体前葉から分泌されるホルモンです。成長という名前がついていますが、成長ホルモンは“成長”のためだけに働くものではありません。人間の一生にわたって、代謝調節に関与し、現在では免疫機能、認知機能などにも作用を持つことがわかってきております。なお、成長ホルモンには脂肪を分解する作用があるため、蓄えられた脂肪が遊離脂肪酸に分解されて、その遊離脂肪酸はインスリン作用をブロックします。つまり、成長ホルモンが多く出ると、インスリン作用が低下して血糖値が上がる仕組みになっているのです。
【血糖調節に関与するホルモン4】コルチゾール
コルチゾールは、副腎皮質から分泌される、生命を維持するために欠かせないホルモンです。コルチゾールは,グルカゴンやアドレナリンの作用を高め、肝臓における糖新生を促進する一方、筋や脂肪組織における“インスリン抵抗性”を助長するため、高血糖となります。したがってのコルチゾールが必要以上にたくさん分泌されると血糖値が上昇します。なお、コルチゾールの主な働きは、肝臓での糖の新生、筋肉でのたんぱく質代謝、脂肪組織での脂肪の分解などの代謝の促進、抗炎症および免疫抑制などです。
【血糖調節に関与するホルモン5】アドレナリン(エピネフリン、エピペン)
アドレナリンとは、腎臓の上にある副腎というところの中の髄質から分泌されるホルモンです。アドレナリンは、すい臓のβ細胞に作用してインスリンの分泌を抑制し、血糖値を上げる働きを持っています。またグルカゴンの分泌を促進したり、肝臓でグリコゲンからブドウ糖を作る事を促進したりすることによっても血糖値を上昇させます。
【血糖調節に関与するホルモン6】甲状腺ホルモン
甲状腺ホルモンとは、甲状腺で作られるホルモンです。甲状腺ホルモンは、血液の流れに乗って全身の細胞に働きかけ、新陳代謝を活発にする働きをしています。また骨や神経、精神状態にも関わり、子どもの成長や発育を促進するなど、人間が生きていくうえで必要なホルモンです。なお、甲状腺ホルモンの上昇により肝臓における糖新生が亢進するため、血糖値は増加するとされています。
ホルモンに関する病気
ホルモンが過剰に分泌してしまう病気には以下のようなものがあります。
【ホルモンに関する病気1】グルカゴノーマ
グルカゴノーマは、グルカゴンというホルモンを分泌する膵臓の腫瘍です。グルカゴンの作用により血液中のグルコース濃度(血糖値)が上昇することで、非常に特徴的な発疹が現れます。なお、グルカゴノーマのおよそ80%は悪性腫瘍です。しかし腫瘍の増殖が遅いため、多くの人が診断後15年以上生存します。
【ホルモンに関する病気2】下垂体性巨人症(かすいたいせいきょじんしょう)
下垂体性巨人症とは、脳の下垂体という小さな臓器から成長ホルモンがたくさん分泌される病気です。お子さんの場合は、骨が伸びる最中に成長ホルモンがたくさん分泌されるため、身長がとても高くなる特徴があります。なお、大人になってから発症した場合は、身長は伸びずに、手足が大きくなる、口唇・鼻が大きくなる、おでこや顎が出っ張ってくるなどの特徴を持ち、先端巨大症(せんたんきょだいしょう)と呼ばれます。
【ホルモンに関する病気3】クッシング症候群
クッシング症候群とは、副腎から分泌されるコルチゾールの作用が過剰になることにより、特徴的な身体徴候を呈する病気です。主な症状として、赤ら顔になる、顔が丸くなる満月様顔貌(まんげつようがんぼう)や、体幹に脂肪の付きやすくなる中心性肥満など、見た目から分かる症状のほか、階段の上り下りが難しくなる筋力低下や高血圧、糖尿病や骨粗しょう症、月経の異常、気分の落ち込みなどが挙げられます。
【ホルモンに関する病気4】甲状腺機能亢進症(こうじょうせんきのうこうしんしょう)
甲状腺機能亢進症とは、甲状腺が活発に活動し、血中に甲状腺ホルモンが多く分泌される病気です。原因としては、健常な人には認められない甲状腺を刺激する異常な物質が「血中および組織の中に存在するため」と考えられております。なお、甲状腺機能亢進症の代表的なものについては「バセドウ病」が挙げられます。バセドウ病については「こちらのページ」で詳しくご説明しておりますので、ぜひご覧ください。
まとめ
糖尿病になっても、初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と感じている方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいはホルモンバランスの乱れによって心身の不調を感じている方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.02.27
糖尿病と抜け毛の関係
糖尿病・代謝内科に関する記事です。
糖尿病になると抜け毛のリスクが高まると考えられております。では、なぜ糖尿病になると抜け毛のリスクが高まるのでしょうか。
この記事では「糖尿病と抜け毛の関係」について解説していきます。後半部分では「AGA(男性型脱毛症)」や「円形脱毛症」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
なぜ糖尿病になると抜け毛のリスクが高まるのか
糖尿病と抜け毛の関係
糖尿病になると抜け毛のリスクが高まるのは糖質が原因かも
糖尿病により発症リスクが高まる脱毛症
糖尿病の疑いがある方で抜け毛の症状が見られた場合
まとめ
なぜ糖尿病になると抜け毛のリスクが高まるのか
糖尿病はインスリンが十分に働かないために、血液中を流れるブドウ糖という糖が増えてしまう病気です。血液中の糖の濃度(血糖値)が何年間も高いままでいると、血管が傷ついたり詰まったりして、血流が滞ってしまい、その結果、育毛環境に悪影響を与える可能性があります。なぜなら健康な髪の毛を維持するためには、血液から運搬される栄養素が必要不可欠だからです。また、血液によって不要な老廃物などを排出することも大切です。このようなことから、良好な血液循環が阻害されてしまうと健やかな育毛環境の維持が困難になり、「脱毛症状につながってしまう可能性がある」と考えられております。
糖尿病と抜け毛の関係
糖尿病の症状の一つとして起こりうる「脱毛のメカニズム」を明確に解析している研究結果は、まだありません。しかしながら、毛細血管のような細血管の障害が育毛状態を悪化させる可能性は充分に考えられます。また糖尿病患者さんにおいて“脱毛症状”がみられたという症例は報告されているため、相関関係を窺い知ることはできます。
糖尿病になると抜け毛のリスクが高まるのは糖質が原因かも
「抜け毛」や「薄毛」の悩みは、実は糖質中心の食生活に原因があるかもしれません。以下、糖質が髪に与える悪影響です。
【糖質が髪に与える悪影響1】ホルモンバランスの乱れ
糖質の摂取により血糖値が上昇すると、交感神経が刺激されて自律神経が乱れます。自律神経が乱れるとホルモンバランスが崩れてしまうため、抜け毛や薄毛の原因になってしまうのです。なお、ホルモンバランスの乱れは、皮脂の過剰分泌のほか、炎症やフケ・かゆみなどのトラブルにもつながりますので、ご注意ください。
【糖質が髪に与える悪影響2】皮脂が毛穴に詰まる
糖質を摂取すると、エネルギーとして消費されず余ったブドウ糖が中性脂肪や体脂肪となって蓄積されてしまいます。体脂肪が増えると皮脂が出やすくなり、皮脂が毛穴に詰まって雑菌が増えます。そして雑脱毛症や枝毛・切れ毛などを引き起こしてしまうのです。なお、頭皮にフケやかゆみが出たり、炎症が起こったりするトラブルのほとんどは雑菌が原因になります。
糖尿病により発症リスクが高まる脱毛症
糖尿病患者さんの中には、上述した通り「脱毛症状」がみられるケースが報告されています。糖尿病で併発する可能性のある脱毛症には、「AGA」と「円形脱毛症」が挙げられます。
【糖尿病により発症リスクが高まる脱毛症1】AGA(男性型脱毛症)
AGAとは「AndrogeneticAlopecia」の略で、男性ホルモン型脱毛症(男性型脱毛症)のことを指します。男性型脱毛症とは、成人男性特有の進行性の脱毛症です。生え際や頭頂部の毛髪が薄くなったりするのが特徴で、遺伝や男性ホルモンの影響が主な原因だと言われています。なお、AGAは治療せずに放置すると進行していきますので、早めの治療が大切です。
【糖尿病により発症リスクが高まる脱毛症2】円形脱毛症
円形脱毛症とは、その名の通り“円形”や“楕円形”の脱毛斑が突然生じる疾患です。一般的には10円玉くらいの脱毛と思われていますが、頭部全体に広がるものや、眉毛やまつ毛、体毛などに及ぶ重度のものまで、その症状はさまざまです。なお、円形脱毛症の発症原因は明らかにされていませんが、自己免疫疾患による免疫機能の異常が主な原因として考えられています。
休止期脱毛症とは
体や精神に過度なストレスがかかると、「休止期脱毛症」を起こすことがあります。休止期脱毛症とは、成長期の髪の毛が一時的に休止期に移行し、頭部全体の脱毛量が増える病気のことです。急に発症した場合には「急性休止期脱毛症」と診断され、少しずつ脱毛する場合には「慢性休止期脱毛症」と診断されることが特徴です。なお、休止期脱毛症は「貧血」や「栄養バランスが乱れた食事」、「ストレス」などが原因で発症するとされています。しかし、甲状腺機能の持病や糖尿病といった病気が原因で発症するケースも少なくありません。
糖尿病の疑いがある方で抜け毛の症状が見られた場合
糖尿病患者さんにおいて、AGAによる“脱毛症状の進行具合”は病状を知らせるサインともなります。したがって糖尿病患者さん、あるいは糖尿病の疑いがある方で「抜け毛」や「薄毛」の症状がみられる場合は、適切な治療法を検討するためにも「かかりつけ医」への“現状の報告”や“相談”を徹底してください。
まとめ
抜け毛の症状がみられるからといって、必ずしも糖尿病と関係しているわけではありません。しかし万が一の可能性を避けるためにも、気になる点がある方は“早めに医師に相談すること”をおすすめします。抜け毛の症状がみられる方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.02.24
バナナと糖尿病の関係
糖尿病・代謝内科に関する記事です。
バナナは栄養豊富な果物ですが、糖質も多く含まれています。血糖値を気にする糖尿病の方は、どのくらいバナナを食べても良いのでしょうか。
この記事では、「糖尿病とバナナの関係」について解説していきます。後半部分では「バナナの適切な摂取量」や「バナナを食べるタイミング」について解説していますので、ぜひ最後までご覧ください。
.cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
バナナは糖尿病に効果的か
糖尿病の方がバナナを食べるメリット
バナナに含まれる栄養素
バナナの適切な摂取量
バナナを食べるタイミング
まとめ
バナナは糖尿病に効果的か
糖尿病予防の基本は、急激な血糖値の上昇を抑えることです。では、バナナを食べると血糖値は急激に上昇するのでしょうか。実は、バナナは食後の血糖値の上昇が緩やかな食べ物だと言われています。その秘密はバナナに含まれている食物繊維です。糖質と一緒に食物繊維を摂取すると、糖質を少しずつエネルギー源として使うことができるため、血糖値の急激な上昇を抑えることが可能となっております。そのため糖尿病の方がバナナを食べても問題ありません。ただしバナナには、それほど高くないですが、しっかりと糖質が含まれているため食べ過ぎには注意が必要です。甘いものを制限している糖尿病患者さんにとって、バナナは程よい甘さがあり、満足できる食品ですが、たくさん食べるとカロリーオーバーになるので十分に注意してください。
糖尿病の方がバナナを食べるメリット
日本糖尿病学会の「糖尿病食事療法のための食品交換表」では、私たちが普段よく食べる食品をグループ分けし、糖尿病の患者がカロリー計算をしなくても、栄養バランスのよい献立が作れるよう工夫されています。この中でバナナを含む果物は1つのグループとして位置付けられ、果物は1日80kcal分摂るよう推奨されています。なぜなら果物はエネルギー量当たりのビタミンCやカリウム、食物繊維の含量が高く、制限された食事でも必要な栄養素が効率よく摂れる食品だからです。このようなことからバナナを含む果物は糖尿病食事療法でも血糖値を上げにくい食品であると見直されており、糖尿病の食事に欠かせない食品となっています。
バナナに含まれる栄養素
バナナには炭水化物やタンパク質の他、ビタミン、ミネラル、葉酸、食物繊維などがバランスよく含まれています。以下、バナナに含まれている栄養素です。
【バナナに含まれる栄養素1】食物繊維
食物繊維は、食事でとった栄養素の吸収速度を遅くしたり、有害物質を体外に排出する働きがあります。この2つの働きによって、便秘対策に効果が期待できます。なお、食物繊維には水に溶ける水溶性食物繊維と、水に溶けない不溶性食物繊維があります。
【バナナに含まれる栄養素2】カリウム
カリウムにはナトリウム(塩分)を排泄する役割があり、高血圧やむくみの解消、運動中に筋肉がけいれんするのを防ぐ、などバナナを摂取することで様々な効果が期待できます。
【バナナに含まれる栄養素3】ビタミン
バナナにはビタミンB1、B2、ナイアシン(B3)、ビタミンB6、葉酸が含まれています。ビタミンには、たんぱく質・糖質・脂質の代謝を助けたり、皮膚や髪、爪などの健康をサポートする働きがあります。
【バナナに含まれる栄養素4】ポリフェノール
ポリフェノールは、赤ワインや緑茶に多く含まれている成分ですが、バナナにも含まれています。ポリフェノールは強い抗酸化作用があり、活性酸素を取り除く働きがあるため、生活習慣病の予防にも効果が期待できます。なお、ポリフェノールは、熟したバナナほど多く含んでいます。
【バナナに含まれる栄養素5】アミノ酸
バナナは必須アミノ酸のひとつであるトリプトファンを含むため、良質な睡眠が期待できます。トリプトファンは神経伝達物質であるセロトニンの材料です。セロトニンは「幸せホルモン」とも呼ばれており、その効果は睡眠の促進やリラックスを促す効果があります。なお、トリプトファンは、バナナに多く含まれていますが、他の果物にはほとんど含まれていません。
【バナナに含まれる栄養素6】マグネシウム
マグネシウムは、人の体に欠かせないミネラルの一つです。骨の正常な代謝を助けるマグネシウムは、カルシウムと並んで骨の健康にとって重要なミネラルです。神経の興奮をしずめ、体温や血圧を調整すると言われています。
バナナの適切な摂取量
厚生労働省や農林水産省では、1日の果物の摂取量として約200gが推奨されています。そのためバナナは1日1本程度、小ぶりなサイズなら2本程度を目安にすると良いでしょう(バナナだけではなく、他の果物もバランスよく食べることが大切です)。なお、バナナ1本は100gで約90キロカロリーと、果物の中でもトップクラスのカロリーの高さです。したがって1日に何本も食べていればカロリーオーバーになりかねませんので、バナナの食べ過ぎには注意してください。
バナナを食べるタイミング
栄養たっぷりのバナナは、朝、昼、夜、いつ食べてもメリットがあります。
【バナナを食べるタイミング1】朝
バナナには他のフルーツよりも多くの「ブドウ糖」が含まれているので、朝食バナナは、睡眠中に失われた栄養素を補給して、1日を元気に過ごすための原動力になります。そのため1日を元気に過ごしたい人には、朝食バナナをおすすめします。
【バナナを食べるタイミング2】昼
バナナにはブドウ糖以外にも、「果糖」や「ショ糖」が含まれています。糖分と聞くと避けたくなってしまいますが、疲れにくい体づくりに糖分は欠かせません。果糖は血糖を上げにくく緩やかに体内に吸収される性質があるので、昼に食べれば、午後の活動に向けてのよいエネルギーチャージとなります。
【バナナを食べるタイミング3】夜
夜バナナは、睡眠の質を上げる効果が期待でき、美肌や筋肉・骨づくりに役立ちます。なぜならバナナには、睡眠を促す「セロトニン」、セロトニンを作る「トリプトファン」、セロトニン生成を助ける「ビタミンB6」が含まれているからです。質のよい睡眠は疲労回復だけでなく、成長ホルモンの分泌を促し、美肌や筋肉、骨づくりにも役立ちますので、夜バナナにはメリットがあると言えます。ただしバナナに含まれる果糖は、夜食べると中性脂肪に変わりやすい傾向があるので、摂取量を調節してください。
まとめ
糖尿病になっても、初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.02.22
コーヒーと糖尿病の関係、予防効果や摂取量について
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病とコーヒーの関係」について解説していきます。後半部分では「糖尿病予防のための摂取量」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
コーヒーは糖尿病リスクを抑える?
コーヒーは死亡リスクも下げる
なぜコーヒーが糖尿病を予防するのか
コーヒーによる肝機能等への効果
糖尿病予防のための摂取量
コーヒーの適切な飲み方
ブラックコーヒーがおすすめ
まとめ
コーヒーは糖尿病リスクを抑える?
コーヒーは2型糖尿病の予防に効果的な飲料として注目を集めており、日本を含む世界各国から「コーヒーには2型糖尿病を予防する効果がある」という報告が発表されております。 国立国際医療研究センターが2009年に発表した“JPHC研究”では、コーヒーを飲む回数が1日3〜4杯の方人は、ほとんど飲まない人に比べて、2型糖尿病を発症するリスクが男性で17%、女性で38%低下することが分かっております(40〜69歳の日本人約5万6,000人を対象)。
コーヒーは死亡リスクも下げる
コーヒーをよく飲む人は糖尿病リスクが低下するだけでなく、死亡リスクも低下することが最近の研究で明らかになっております。英国バイオバンクの発表では、死亡リスクはコーヒーをまったく飲まない人に比べ、コーヒーを1日に2〜3杯飲む人は12%、4〜5杯飲む人は12%、6〜7杯飲む人は16%、6杯以上飲む人では14%低下したと伝えております。
なぜコーヒーが糖尿病を予防するのか
コーヒーが糖尿病の予防に効果がある理由として、コーヒーに含まれているカフェインやクロロゲン酸が代謝に関わっている可能性が指摘されております(コーヒーが2型糖尿病の発症を抑制するメカニズムは、まだ解明されておりません)。
<カフェイン>
カフェインを摂取すると基礎代謝率が3~11%上がり、摂取するカフェイン量が多いほど、その効果も上がることが分かっております。このようなことからカフェインの摂取は「運動時の脂肪燃焼を促進する可能性がある」と考えられております。
<クロロゲン酸>
クロロゲン酸とは“ポリフェノール”の一種で、主にコーヒー豆やじゃがいも等に含まれる成分です。クロロゲン酸には糖質の吸収を緩やかにする効果があるため、血糖値の急激な上昇が抑えられます。またクロロゲン酸には抗酸化作用のほか、脂肪の蓄積を抑える効果などが知られており、近年では糖尿病や肥満の予防のためのサプリメントなどに利用されています。
コーヒーによる肝機能等への効果
コーヒーに含まれるクロロゲン酸は抗酸化作用をもち、肝臓での「糖新生」を抑制する効果があります。またクロロゲン酸には、中性脂肪の蓄積による「脂肪肝」を予防する効果があります(脂肪肝とは、肝臓に中性脂肪が溜まった状態を表します)。脂肪肝はメタボリックシンドロームにもつながると言われており、放置すると肝炎などを引き起こす可能性が高くなります。
糖尿病予防のための摂取量
国立国際医療研究センターが2009年に発表した“JPHC研究”では、コーヒーを飲む回数が1日3〜4杯の方人は、ほとんど飲まない人に比べて、2型糖尿病を発症するリスクが男性で17%、女性で38%低下することが分かっております。このようなことから、糖尿病予防のためのコーヒー摂取量は、1日3〜4杯が目安と言えます。ただし、コーヒーに含まれるカフェインを大量に摂取すると、不眠症や神経症、心拍数の増加、高血圧、不整脈が引き起こされる恐れがあります。また、コーヒーのカフェインは、血糖を下げるインスリンの産生と感受性にも影響すると考えられております。ですので、コーヒーの飲みすぎには注意してください。
コーヒーの適切な飲み方
コーヒーに含まれているカフェインは、インスリンが分泌していない空腹時に飲むと、血糖値を下げる“ミトコンドリア”を活性化させます。このようなことから糖尿病予防の効果を上げる飲み方としては満腹時よりも、「空腹時にコーヒーを飲むほうが良い」とされております。ただしコーヒーに含まれるクロロゲン酸には、胃腸の働きを抑制する働きがあります。そのため空腹時はよりダイレクトにその作用を感じやすく、胃の動きが弱まってしまう可能性があり、最悪のケースでは便秘による「腹痛」や「吐き気」を引き起こす可能性がありますので、注意してください。
ブラックコーヒーがおすすめ
糖尿病の方がコーヒーを飲む場合には、コーヒーに砂糖やミルクを入れると血糖コントロールを悪化させる可能性があるため、できるだけブラックコーヒーの形で飲んでください。甘くてまろやかなコーヒーは美味しいかもしれませんが、カフェインと砂糖が血糖値の急激な上昇を引き起こします。すると血糖コントロールが乱れ、血管が傷つきやすくなり、合併症のリスクにつながります。ですので、甘いコーヒーはできるだけ飲まないようにしてください。
まとめ
糖尿病になっても、初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.02.21
糖尿病とEDの関係や治療薬について
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病とEDの関係」について解説していきます。後半部分では「糖尿病性EDの治療方法」について解説しておりますので、ぜひ最後までご覧ください。 【目次】
糖尿病になるとEDリスクが高まる
なぜ糖尿病になるとEDになりやすくなるのか
器質性EDとは
糖尿病性EDの治療方法
糖尿病性EDを改善するために
糖尿病性EDについてご相談したい方はいつでもご相談下さい
糖尿病になるとEDリスクが高まる
糖尿病はインスリンが十分に働かないために、血液中を流れるブドウ糖という糖が増えてしまう病気です。血糖の濃度が何年間も高いままで放置されると血管が傷つき、将来的に心臓病や、失明、腎不全といった、より重い病気につながります。また糖尿病はED (勃起不全)との関連性が高い病気の一つです。米国国立糖尿病・消化器・腎疾病研究所(NIDDK)の調査では、糖尿病のある男性は糖尿病のない男性に比べ、ED (勃起不全)を発症する割合が2〜3倍高いと報告されております。
※ED (勃起不全)とは、「勃起機能の低下」を意味する英語“Erectile Dysfunction”の略です。専門的には「満足な性行為を行うのに十分な勃起が得られないか、または維持できない状態が持続または再発すること」とされています。つまり、勃起が起こらないケースはもちろんのこと、硬さが不十分、勃起状態が維持できない等、満足な性交が行えるだけの勃起が得られない状態は、いずれもED(イーディー)となります。なお、正常な勃起のためには脳や神経、海綿体、血流などが問題なく機能する必要があります。
なぜ糖尿病になるとEDになりやすくなるのか
勃起をするには、自律神経と陰茎平滑筋の働きが非常に重要です。しかし糖尿病を患うと、つねに高血糖の状態が続くため、自律神経に悪影響が生じ、血管障害とともに勃起機能が低下します。また性的欲求や感度も弱まってしまいます。このようなことから糖尿病性EDは、以下に挙げるような複数の問題が組み合わさって発症すると考えられております。
【糖尿病とEDの関係1】神経障害
勃起は、脳で感じた性的刺激が陰茎に伝わることによって起こりますが、糖尿病によってその神経回路に障害が生じやすくなります。
【糖尿病とEDの関係2】海綿体の機能不全
平滑筋の弛緩も勃起に必要不可欠です。しかし糖尿病により、海綿体動脈などの内皮細胞において「内皮型一酸化窒素合成酵素」(eNOS)の活性が低下することで、弛緩が起こりにくくなります。
【糖尿病とEDの関係3】動脈硬化
動脈硬化とは、動脈の壁が厚くなったり、硬くなったりして本来の構造が壊れ、働きがわるくなる病変の総称です(正確に言うと病理学で使う呼び方であり、病名ではありません)。全身の血管に動脈硬化があらわれるのは、糖尿病の典型的な症状です。内腸骨動脈から陰茎動脈にかけて硬化が生じると、勃起機能の大幅な低下につながります。また性器海綿体の毛細血管は、体の中でも特に細い血管で、動脈硬化により、血流がもっとも低下しやすい血管です。なお、上記のような身体的な原因から生じるEDを「器質的(きしつてき)ED」と呼びます。
器質性EDとは
器質的(きしつてき)EDとは、体に何らかの原因があって、物理的に勃起が阻害されるEDのことを指します。この器質性EDを細かく分別すると『加齢や糖尿病・高血圧・高脂血症などの生活習慣病に起因する動脈硬化、前立腺がんや前立腺肥大の外科的手術による陰茎付近の神経や血管の損傷などの血管障害によるもの』、『不慮な事故による脊椎などの脳から陰茎までの伝達神経の損傷等による神経障害によるもの』、『加齢やストレス、喫煙、飲酒などによる男性ホルモンの1つであるテストステロンの低下等の内部分泌機能低下によるもの』が挙げられます。つまり器質性EDを細かく分けると『血管障害によるもの(血管性ED)』『神経障害によるもの(神経性ED)』『内部分泌機能低下によるもの』の三つに分けられるということです。
<血管性ED>
血管性EDとは、文字通り 血管系の異常により正常な勃起が得られないものを言います。糖尿病の初期の方は陰茎海綿体や内陰部動脈の血管内皮機能障害が起こります。血管内皮由来のNO(一酸化窒素)は勃起(ぼっき)をおこしたり、勃起を維持したりするのに重要です(血管内皮障害があるとNO産生が低下します)。NO産生の低下により、陰茎に血液を貯めること=勃起ができなくなります。
<神経性ED>
神経性ED は中枢ならびに末梢(自律および体性)神経いずれか の異常により起こるEDです。重症の糖尿病になると、微小な血管の障害から、自律神経障害が進み、副交感神経である海綿体神経の障害が発生し、神経性EDが生じます。
<内部分泌機能低下によるED>
内分泌機能の低下で代表的なのは、男性ホルモンの一つであるテストステロンの低下です。精巣で主に作られるテストステロンには、男らしい体つきを作るほか、闘争心や意欲、そして性欲や勃起力、精子の産生などの性機能を維持するための働きもあります。したがってテストステロンの低下は、勃起力を弱めるためEDにつながります。また性欲自体を減退させるため、性行為の回数が減ることで、EDを更に進行させる悪循環となることがあります。
糖尿病性EDの治療方法
糖尿病性EDにはバイアグラ・レビトラ等を含むシルデナフィル等の「ED治療薬」が治療の第一選択です(糖尿病治療薬やインスリンとシルデナフィルやシェアリス等のED治療薬は併用することが可能です)。治療薬は即効性がありすぐに効果を実感していただけるため、糖尿病治療中の方もED治療薬を服用する方が多いです。2020年以降、全てのED治療薬のジェネリック医薬品が販売(処方)されるようになり、当院でもED治療薬が処方可能で、患者さんに合わせたお薬を処方することができます。
糖尿病性EDを改善するために
糖尿病が原因でEDを発症した場合、まずは糖尿病の治療を考えます。糖尿病の治療は、血糖値のコントロールが基本となり、その手段としては食事療法、運動療法、薬物療法の三つが中心となります。
【糖尿病性EDの改善1】食事療法
食事療法は、自分の適正エネルギー量を知り、その範囲で栄養バランスを考えてさまざまな食品をまんべんなくとることが大切です。食事を抜いたり、まとめ食いしたりはせず、朝食、昼食、夕食の3回ゆっくりよく噛んで、腹八分目で食べるよう心掛けてください。バランスのとれた栄養を1日の必要量のカロリーでとることで、すい臓の負担は軽くなり、すい臓の能力は回復されます。
【糖尿病性EDの改善2】運動療法
運動療法は、食事療法と並んで糖尿病治療の基本です。運動により血糖コントロール・インスリン抵抗性・脂質代謝の改善が得られ、糖尿病は改善します。生活習慣が原因で糖尿病になった2型糖尿病患者にとって、運動療法を行って体内の糖の利用率を高めることは、血糖値をコントロールする有効な手段の一つです。なお、運動療法は、これまで運動医学由来の整形外科的なアプローチが主体でしたが、近年では“生活習慣病改善”や“心臓リハビリテーション”のような内科的アプローチも臨床で活用されるようになってきています。
【糖尿病性EDの改善3】薬物治療
食事療法や運動療法を行っていても血糖値の改善がされない場合は「薬物治療」を行います。薬物療法で使用される薬剤には、大きく分けて「経口血糖降下薬」と「インスリン注射薬」があります。どの薬剤を使用するかは、年齢や肥満の程度、合併症の程度などを含め、医師と相談の上で決めます。薬物治療について詳しく知りたい方は「糖尿病情報サイト」をご覧ください。
糖尿病性EDについてご相談したい方はいつでもご相談下さい
糖尿病性EDは、残念ながら“今の医学の力”で完治させることはできません。しかし完治こそ難しいものの、治療することでEDの症状を改善することは可能です。糖尿病性EDにお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
2023.02.16
糖尿病スティグマの種類や具体例の解説
糖尿病・代謝内科に関する記事です。
近年、糖尿病にまつわる“スティグマ”が世界的なトピックとなっており、日本でも糖尿病における“スティグマ”を減らす運動が始まっています。
この記事では、「糖尿病スティグマ」について解説していきます。後半部分では「糖尿病スティグマの影響」や「アドボカシー活動」について解説しておりますので、ぜひ最後までご覧ください。 【目次】
糖尿病スティグマとは
糖尿病スティグマが生じる原因
糖尿病のスティグマの類型
糖尿病スティグマの影響
糖尿病スティグマが治療に与える影響
糖尿病スティグマの改善にはアドボカシー活動が効果的です
糖尿病スティグマとは
糖尿病スティグマとは、その名の通り糖尿病を持つ人に対する“スティグマ”のことを指します。スティグマとは、一般に「恥・不信用のしるし」「不名誉な烙印」を意味します。ある特定の属性により、いわれのない差別や偏見の対象となることです。では、糖尿病のスティグマにおいては、どのようなものが挙げられるのでしょうか。糖尿病におけるスティグマについては、以下の具体例をご覧ください。
<糖尿病スティグマの具体例>
糖尿病におけるスティグマでは、糖尿病になると失明や透析、脳梗塞になるなどと決めつけられることであったり、不摂生、だらしない、運動嫌い、自己管理ができていないとされたりすることで社会的に様々な不利益を被ることなどが挙げられます。また生命保険に加入できない、住宅ローンを組めない、結婚の障壁となる、就職に不利になる、なども糖尿病におけるスティグマだと言えます。
糖尿病スティグマが生じる原因
糖尿病スティグマは、不正確な情報・知識に起因する誤った認識(言葉)により生じることが多いです。また糖尿病の病態を正確に表していない病名や、糖尿病医療で使われる不適切な用語の使用によるマイナスイメージの拡散により、社会から負の烙印(スティグマ)を押されているとも考えられております(糖尿病は排泄物の「尿」という文字が入っていることもあり、その病名自体がスティグマではないかという考えが話題に上がっています)。糖尿病協会が行ったアンケート調査では半数以上の患者さんが糖尿病という病名に抵抗があると答え、「変えて欲しい」という意見も約半数に見られたとのことです。なお昨年、日本糖尿病協会は「糖尿病」という名称の変更を検討する方針を明らかにしております。患者の大半が不快感を抱いていることなどを踏まえたもので、今後1、2年のうちに新たな病名を提案したいと伝えております。
糖尿病のスティグマの類型
糖尿病のスティグマには一般社会から受けるもの(社会的スティグマ)、医療従事者からうけるもの(乖離的スティグマ)、自分自身で感じてしまうもの(セルフスティグマ)があります。
<社会的スティグマ>
・生命保険に加入できなかった
・住宅ローンを断られた
・糖尿病が原因で就職できなかった
<乖離的スティグマ>
・間食を咎められた
・インスリンを拒否すると叱責された
<セルフスティグマ>
・自己尊重の低減
・自己効力感の低減など
糖尿病スティグマの影響
社会における糖尿病の知識不足、誤ったイメージの拡散により、糖尿病をもつ人は「特定の属性に対して刻まれる負の烙印=スティグマ」にさらされています。そのため糖尿病をもつ人は、「自己コントロールできない者」「親もそうだったから」「太っているから」と周囲から非難や差別をされたり、生命保険や住宅ローンに加入出来なかったりなど、社会的に様々な不利益を被ることがあります。このようなことから糖尿病スティグマは、就職や結婚にまで負の影響が出ると考えられております。
糖尿病スティグマが治療に与える影響
糖尿病をもつ人に対するスティグマを放置すると、糖尿病をもつ人が社会活動で不利益を被るのみならず、治療に向かわなくなるという弊害をもたらします(糖尿病であることを隠す→適切な治療の機会損失→重症化→という悪循環に陥る可能性があるからです)。ですので、糖尿病スティグマを軽く考えてはいけません。糖尿病を持つ方は、糖尿病スティグマをうけることにより、糖尿病の放置、通院治療の中断、ひいては糖尿病の重症化につながる恐れがあることを理解しておいてください。
糖尿病スティグマの改善にはアドボカシー活動が効果的です
アドボカシー活動とは、社会的弱者やマイノリティの人権を擁護するために、NGOやNPOなどの非営利団体が中心となって実施する活動です(アドボカシーとは「擁護」や「支持をする」などの意味を持つ英語です)。アドボカシー活動は、糖尿病患者さんの権利を守り,社会的地位を回復させるために非常に有用です。学会、協会や医療機関だけでなく、個人のレベルで行うアドボカシー活動でも、糖尿病に関するスティグマの解消を目指すために有用と考えられます。ですので、糖尿病スティグマに苦しめられている方は積極的にアドボカシー活動を行ってください。なお、公益社団法人日本糖尿病協会は、糖尿病があっても安心して社会生活をおくり、いきいきと過ごすことができる社会形成を目指し、「アドボカシー活動」を展開しております。詳しくは「糖尿病ネットワーク」に記載しておりますので、ご興味のある方はぜひご覧ください。
2023.02.09
糖尿病とストレスの関係
糖尿病・代謝内科に関する記事です。
糖尿病の約95%を占める2型糖尿病の発症要因は「運動不足」「高脂肪食」「体質(遺伝)」などが原因だと考えられています。しかし現在では、これらの要素に加えて「ストレス」の影響も大きいことが分かっております。
この記事では、「糖尿病とストレスの関係」について解説していきます。後半部分では「合併症リスク」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
ストレスがなぜ糖尿病リスクを高めるのか
ストレス解消のための食べ過ぎに注意
ストレス解消のための喫煙に注意
ストレスは糖尿病の合併症リスクを上昇させる
ストレスが関係している精神疾患
ストレスを和らげ、糖尿病リスクを軽減しましょう
まとめ
ストレスがなぜ糖尿病リスクを高めるのか
糖尿病とストレスには深い関係があり、そこには“ホルモン”が関与しています。人がストレスを感じると、「アドレナリン」や「コルチゾール」というホルモンが分泌されます。
これらのホルモンは、「血圧」「心拍数」「血糖値」を上げます。コルチゾールは人がストレスに耐えるために必要なホルモンなので、そういった面では人を助けています。
しかし糖尿病の方の場合は、血糖値を上げる作用によって糖尿病の悪化を促します。またストレスを受け続けると、インスリンに対しての感受性が鈍くなり血糖値が下がりにくくなることが分かっています。
このように、ストレスを受け続けると高血糖の状態が続くため糖尿病を招いてしまうのです。
ストレス解消のための食べ過ぎに注意
ストレス解消の手段として、つい過食(食べ過ぎ)をしてしまうことがあります。
イライラしていたり精神的に不安定なときには、空腹でなくても、つい手近にあるものを口に運んでしまいます。
お酒を飲む人なら、その量も増えるでしょう。
このようなことが、血糖コントロールの悪化につながります。食生活の乱れは糖尿病の発症や悪化させる要因になりますので、十分に注意してください。
ストレス解消のための喫煙に注意
喫煙は交感神経を刺激して血糖を上昇させるだけでなく、体内のインスリンの働きを妨げる作用があります。
そのため、たばこを吸うと「糖尿病にかかりやすくなる」と言えます。
日本人を対象としたある研究では、喫煙者は、非喫煙者と比べて、2型糖尿病を発症するリスクが38%高くなることが分かっております。ですので、糖尿病の方は喫煙を控えてください。
ストレスは糖尿病の合併症リスクを上昇させる
ストレスが強いと糖尿病リスクが上昇するだけでなく、「心臓病」や「脳卒中」のリスクも悪化することが分かっています。
ストレスを放置していると、重大な病気に進行するリスクがありますので、十分にご注意ください。
以下、糖尿病の合併症です。
【糖尿病の合併症1】心筋梗塞
心筋梗塞とは心臓が酸素不足になり壊死する病気です。
心筋を取り巻いている冠動脈は心臓に血液と酸素を送っています。
これが動脈硬化で硬くなり“コレステロール”などが沈着すると血液の通り道が塞がれ、心筋に血液を送ることができません。そのため心筋は酸素不足となり、心筋細胞が壊死を起こしてしまいます。
これが心筋梗塞です。なお、心筋梗塞は激しい痛みが特徴です。
しかし糖尿病になると神経障害のために痛みを感じにくくなり、心筋梗塞を起こしても胸の痛みを感じないことがありますので、注意が必要です。
【糖尿病の合併症2】脳卒中
脳卒中とは、急性期脳血管障害のことを指し、突然脳の血管が詰まったり、破れたりして引き起こされる病気の総称です。
脳卒中は原因によって「脳の血管が詰まるタイプ(脳梗塞、一過性脳虚血発作)」と「脳の血管が破れるタイプ(脳出血、くも膜下出血)」の2つに分けられます。
脳卒中は、障害を受けた脳が司っていた「身体機能」や「言語機能」が失われたり、場合によっては死に至ることもありますので、非常に危険な病気です。
【糖尿病の合併症3】狭心症
狭心症は、心臓の筋肉に供給される酸素が不足するため、胸部に一時的な痛みや圧迫感が起きる病気です。
狭心症になると、心筋を養う冠動脈の内腔が狭くなって、心臓の筋肉に十分な血液が流れなくなります。
その結果、心臓に必要なだけの栄養と酸素がなくなり、心筋は酸素と栄養不足に陥ってうまく働けなくなってしまいます。
【糖尿病の合併症4】脂質異常症
脂質異常症(高脂血症)とは、中性脂肪やコレステロールなどの脂質代謝に異常をきたした状態のことを言います。
脂質異常症は多くの場合、自覚症状がありません。
脂質異常症の状態が続くと動脈硬化症をきたし、狭心症や心筋梗塞といった合併症が生じるリスクが高まります。ですので、絶対に放置してはいけません。
【糖尿病の合併症5】大動脈瘤
大動脈瘤とは、心臓から始まる全身に血液を送る大動脈という臓器が拡大し破裂の恐れを呈する病気です。
発生する部位によって「胸部」「胸腹部」「腹部」に区別されます。
ストレスが関係している精神疾患
ストレスは、様々な精神疾患のリスク因子として知られており、最近では認知症との関係も注目されています。
以下、ストレスが関係している精神疾患です。
【ストレスが関係している精神疾患1】うつ病
うつ病とは、意欲の低下・無気力・気分の落ち込みなどが続き、日常生活に影響を及ぼす病気です。
症状が重度になると、自傷行為や自殺企図など、直接命に関わってくる場合もあります。
【ストレスが関係している精神疾患2】統合失調症
統合失調症は、考えや気持ちがまとまらなくなる状態が続く精神疾患で、その原因は脳機能にあると考えられています。約100 人に1 人がかかるといわれており、決して特殊な病気ではありません。
思春期から40歳くらいまでに発病しやすい病気です。
ストレスを和らげ、糖尿病リスクを軽減しましょう
ストレスが強いと糖尿病リスクが上昇するだけでなく、心臓病や脳卒中のリスクも悪化することが分かっております。
そのため、普段からストレスを軽減させるように努めることが大切です。
代表的なストレス解消法については、以下をご覧ください。
【ストレス解消法1】適度な運動
運動はストレス解消に大きな効果があります。
加えて、脂肪を燃焼し、肥満を改善する効果が期待できます。
糖尿病の方は、習慣的に「ウォーキング」や「ジョギング」などの適度な運動を行ってください。
【ストレス解消法2】野菜を食べる
オーストラリアの「エディスコーワン大学栄養健康イノベーション研究所」の研究では、野菜を十分に食べている人は、「ストレスレベルが低く抑えられている傾向がある」と発表されております。
特に女性では、野菜を毎日食べている人は、ほとんど食べない人に比べ、ストレスのリスクが18%低いことが判明しております。
ホウレンソウ・レタス・リーフレタス・キャベツ・ブロッコリーなどの葉物野菜を食べていると、心臓病や脳卒中の発症が少ないことも分かっておりますので、積極的に摂取してください。
【ストレス解消法3】日光浴
日光を浴びると、私たちの脳内ではセロトニンという神経伝達物質が分泌されます。
セロトニンが増えることで、ストレス発散や集中力アップ、気持ちが明るくなるなどの効果が期待できます。
ですので、ストレスを感じている方は積極的に日光浴を行ってください。
まとめ
糖尿病になっても、初期段階では自覚症状がありません。
そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。
健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。
糖尿病の症状や“ストレス”への対応について不安な方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.01.27
糖尿病による目の症状
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病が目に及ぼす影響」について解説していきます。後半部分では「糖尿病網膜症の治療法」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病が目に及ぼす影響
糖尿病で視力が低下する仕組み
糖尿病網膜症とは
糖尿病網膜症の病期
糖尿病網膜症の特徴と原因
糖尿病網膜症の治療法について
糖尿病網膜症の予防策
糖尿病網膜症は早期発見が非常に重要です
糖尿病が目に及ぼす影響
糖尿病になると、目の網膜の毛細血管が詰まったり、高血糖による“末梢神経障害”や“代謝異常”などが発生したりするため、様々な目の合併症が起こります。
合併症の中には、初期段階では自覚症状がないものもあり、また末梢神経障害を起こした糖尿病患者さんでは、痛みを感じない場合があるため注意が必要です。
糖尿病になったら目が悪くなる可能性があることを知っておいてください。
糖尿病で視力が低下する仕組み
糖尿病で視力が低下する仕組みは「眼球の透明な組織が混濁してしまうこと」と「網膜という光を感じる神経が破壊されること」の二つです。
“眼球の透明性が低下する原因”としては、水晶体が混濁する白内障、角膜が白濁する水泡性角膜症があります(さらに硝子体に出血が生じて血液がたまると、硝子体が混濁して見えにくくなります)。
一方、光を感じる神経である“網膜の機能が失われる原因”としては、網膜剥離や血管新生緑内障などがあります(糖尿病による直接的な 2 大失明原因です)。
なお、どちらも糖尿病によって網膜の血管が損傷される、「糖尿病網膜症糖」によって引き起こされます。
糖尿病網膜症とは
糖尿病網膜症(とうにょうびょうもうまくしょう)とは、糖尿病が原因で目の中の網膜という組織が障害を受け、視力が低下する病気です。
「糖尿病腎症」「糖尿病神経症」と並んで糖尿病の三大合併症といわれてます。
糖尿病網膜症は、他の糖尿病合併症と同様、初期段階では自覚症状がありません。
しかし気づかずに放置していると症状が悪化して様々な視覚障害が起こり、最終的には失明に至ることもあります。
<網膜とは>
網膜は、瞳から入った光の明暗や色を感知する役割をもっていて、物を見るために大変重要な器官です。
網膜症とは、なんらかの理由でこの網膜が傷められ、カメラでいうと、フィルムの感度が低くなったり、フィルム自体が破損してしまった状態になる病気のことです。
程度の差はありますが、糖尿病の患者さんの約3分の1に、網膜症が起きているといわれます。
糖尿病網膜症の病期
糖尿病網膜症は、進行の度合いにより大きく三段階に分類されます。
【糖尿病網膜症の病期1】単純糖尿病網膜症(たんじゅんとうにょうびょうもうまくしょう)
初期の糖尿病網膜症です。最初に出現する異常は、細い血管の壁が盛り上がってできる血管瘤や、小さな出血です。
蛋白質や脂肪が血管から漏れ出て網膜にシミ(硬性白斑)を形成することもあります。
なお、これらは血糖値のコントロールが良くなれば改善することもあります。
【糖尿病網膜症の病期2】前増殖糖尿病網膜症(ぜんぞうしょくとうにょうびょうもうまくしょう)
前増殖糖尿病網膜症は、単純網膜症より一歩進行した状態です。
細い網膜血管が広い範囲で閉塞すると、網膜に十分な酸素が行き渡らなくなり、足りなくなった酸素を供給するために新しい血管(新生血管)を作り出す準備を始めます。
この時期になると“かすみ”などの症状を自覚することが多いのですが、全く自覚症状がないこともあります。
【糖尿病網膜症の病期3】増殖糖尿病網膜症(ぞうしょくとうにょうびょうもうまくしょう)
増殖糖尿病網膜症は、糖尿病網膜症の重症な状態です。
新生血管が網膜や硝子体に向かって伸びてきます。
新生血管は破れやすく、網膜や硝子体に出血することがあります。
硝子体に出血すると、少量なら視野に黒い影やゴミの様なものが見える飛蚊症がおこります。
また出血量が多いと視力低下をおこします。硝子体中に出血すると、よく墨を流したようなものが見えるといわれます。
何度も出血や状態の悪い期間が続くと増殖組織といわれる線維性の膜が出現し、網膜剥離を起こすことがあります。
糖尿病網膜症の特徴と原因
糖尿病にかかると、血液中の糖分を細胞がうまく吸収できなくなります。
血液中の糖分が多い状態が続くと、やがて糖が血管に障害を与えるようになります。
目の網膜にある血管は細いので特に障害を受けやすく、血管がつまったり、出血したりするようになります。
もともとある血管が障害を受けて機能しなくなってくると、栄養分などを届けられなくなるため、新しい血管(新生血管)が作られます。この血管はとてももろく、出血や成分の漏れをたびたび起こします。
この状態が、視界がかすむ、視力の低下などの症状の原因になります。
そして、さらに病気が進行すると「網膜剥離」や「緑内障」といった病気を併発し、失明に至ることもあります。
糖尿病網膜症の治療法について
糖尿病網膜症の治療法には、「薬物による治療法」と「外科的な治療法」があります。
進行の度合いによって治療法は異なり、早期に治療を始めるほど負担の小さな方法で視力障害や失明を防ぐことができます。
なお、糖尿病網膜症は完全に治すことのできない病気です。
そのため治療は、症状の悪化を防ぐために行われます。具体的な治療法については以下をご覧ください。
【糖尿病網膜症の治療法1】初期
初期の場合は血糖コントロールや、高血圧の治療など内科的治療を行います。
【糖尿病網膜症の治療法2】中期
新生血管の発生を防ぐために、レーザーで眼底を焼く「レーザー光凝固術」が行われます。
<レーザー光凝固術>
レーザー光凝固術とは、網膜をはじめとする眼底(眼球の奥)の病変部にレーザー光線を照射して焼き固めることによって、病気の進行を阻止するために行われる治療法です。
この治療法で視力を改善することはできませんが、今現在の視力をほぼ維持しながら病気がそれ以上悪化することを予防するという意味では、特に網膜に発生するさまざまな病気に対して非常に有効とされています。
【糖尿病網膜症の治療法3】末期
糖尿病網膜症が進行して「網膜剥離」や「硝子体出血」が起きている場合は、硝子体手術が行われます。
<硝子体手術>
硝子体手術とは眼の硝子体と呼ばれる組織を除去し、網膜硝子体の病気を治す手術です。
とても繊細で難しい手術に分類されます。
糖尿病網膜症の予防策
糖尿病網膜症を予防するための基本は、定期検診です。
一度検査を受け、異常がないとわかると安心してしまう人が多いのですが、それではいけません。
糖尿病に関係する目の病気は網膜症だけでなく、白内障や緑内障など沢山あります。
ですので毎年、眼底検査を受けてください。
なお、糖尿病網膜症を予防するためには「血糖」「血圧」「コレステロール」に注意を払うことも大切です。
<血糖>
1~2ヵ月の血糖の平均を反映し、血糖コントロールの指標となっているHbA1cを、7.0%未満に維持してください(可能であれば6.0%未満を目指してください)。
<血圧>
糖尿病患者さんの降圧目標は、診察室血圧が130/80mmHgで、家庭血圧が125/75mmHgとなっております。
糖尿病の人は高血圧を併発していることが多いです。
両方を併発すると、心臓病や脳卒中、腎臓病などのリスクがさらに高まりますので、積極的な血圧コントロールが大切です。
<コレステロール>
現在ガイドラインで推奨されている糖尿病の患者さんにおける血液中の脂質の管理目標値は、LDLコレステロール120mg/dl未満(冠動脈疾患がある場合は100mg/dl未満)、HDLコレステロール40mg/dl以上、中性脂肪150mg/dl未満です。
糖尿病網膜症は早期発見が非常に重要です
糖尿病網膜症は、自覚症状がないまま進みます。
自覚症状が出たころには、症状がかなり進んでいて、失明を覚悟しなくてはなりません。
ですので、糖尿病やその予備軍と診断されたら、医師の指示どおり血糖のコントロールを行い、自覚症状がなくても眼科での定期的な眼底検査を行ってください。
なお、糖尿病の指標のひとつに、ヘモグロビンA1c(HbA1c…正常値4.3~5.8)というのがあり、この数値が7.5以上になると、5倍以上失明する危険が高まるといわれています。
ご自身の「ヘモグロビンA1c」について気になる方、あるいは糖尿病網膜症の症状について気になる方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.01.26
糖尿病ケトアシドーシスの症状や原因、治療法について
糖尿病・代謝内科に関する記事です。
この記事では、糖尿病ケトアシドーシスの「症状」や「原因」について解説していきます。後半部分では「糖尿病ケトアシドーシスの治療法」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病ケトアシドーシスの特徴・初期症状
糖尿病ケトアシドーシスの原因
糖尿病ケトアシドーシスの主な症状
糖尿病ケトアシドーシスは糖尿病妊婦さんに起きる最も重篤な合併症
糖尿病ケトアシドーシスの治療法
糖尿病ケトアシドーシスの予防策
まとめ
糖尿病ケトアシドーシスの特徴・初期症状
糖尿病ケトアシドーシスとは、糖尿病急性合併症である「糖尿病昏睡」の一つです。
血糖値を下げる働きをするインスリンが不足し、十分に血糖値が下がらないことで起こります。
糖尿病ケトアシドーシスの初期症状は、強い喉の渇きと頻尿、体重減少、吐き気、嘔吐、疲労などが起こり、小児の場合は腹痛がみられることもあります。
なお、糖尿病ケトアシドーシスは主に“1型糖尿病の方”に起こります(2型糖尿病の場合であっても引き起こされることはあります)。1型糖尿病と2型糖尿病については以下をご覧ください。
<1型糖尿病>
1型糖尿病とは、インスリンを分泌する膵臓の「β細胞:べーたさいぼう」が壊れ、高血糖状態になる病気です。
世界的には糖尿病全体の約5%が1型糖尿病と言われています。
糖尿病には大きく分けて1型と2型がありますが、1型はβ細胞の破壊によって生じるもので、運動不足や過食などの生活習慣によって起こる「2型糖尿病」とは性質が異なります。
<2型糖尿病>
2型糖尿病は、遺伝的素因によるインスリン分泌能の低下に、環境的素因としての生活習慣の悪化に伴うインスリン抵抗性が加わり、インスリンの相対的不足に陥った場合に発症する糖尿病です。
一般的に生活習慣病と称されるタイプの糖尿病が2型糖尿病ですが、インスリン分泌能の低下が不可欠です。
生活習慣の乱れだけではなく、2型糖尿病患者さんは大なり小なり糖尿病になりやすい体質を持っているとも言えます。
なお、一般的に"糖尿病"と表現した場合は「2型糖尿病」を示すことが多いです。
糖尿病ケトアシドーシスの原因
糖尿病ケトアシドーシスの主な原因は、1型糖尿病の発症時やインスリン注射を中断したとき、あるいは感染症や外傷などによって、極端にインスリンの必要性が増加したときに起こります。
2型糖尿病でも同じように感染症や外傷などの強いストレスがあったとき、また清涼飲料水を多量に飲んだとき等で糖尿病ケトアシドーシスを起こすことがあります。
なお、2型糖尿病では、ある程度インスリンが分泌されている時期から病期が進み、インスリンの分泌量がさらに減少、あるいはインスリンへの抵抗性が高くなることで血糖が異常に高くなってしまうことがあります。
インスリンの相対的不足状態に加えて、風邪などの感染症や暴飲暴食、さらにはストレスなどが重なり、血糖が著しく高くなると(500mg/dl以上)意識障害をきたします。
なお、意識障害に至る前駆症状として高血糖による著しい口渇、多尿がみられます。
糖尿病ケトアシドーシスの主な症状
糖尿病ケトアシドーシスでは、口渇、多飲、多尿、体重減少、全身倦怠感などの糖尿病に典型的な症状が急激に起こります。
さらに悪化すると、呼吸困難、速くて深い呼吸(クスマウル大呼吸と呼びます)、あるいは悪心、嘔吐、腹痛、意識障害などが起こります。
糖尿病ケトアシドーシスは糖尿病妊婦さんに起きる最も重篤な合併症
糖尿病ケトアシドーシスは、糖尿病の妊婦さんに起きる“最も重篤な合併症”だと言われております。
妊娠中、母親のからだは血糖を胎児に優先的に送ろうとするので、自分自身のエネルギーを補うため、脂肪を分解して“遊離脂肪酸”を作る働きが普段よりも活発になり、ケトン体が増えます(ケトン体は、からだの中で脂肪が変化して作られる物質でエネルギー源として利用されています)。
このケトン体が多く作られてしまった場合、「糖尿病ケトアシドーシス」の誘因となるため、妊娠中は糖尿病ケトアシドーシスのリスクが高くなります。
<妊娠糖尿病>
妊娠糖尿病とは、妊娠中にはじめて発見された糖代謝異常です(糖代謝異常とは、血液に含まれる糖の量を示す“血糖値”が上がった状態です)。
今まで糖尿病と言われた事がないにもかかわらず、妊娠中に始めて指摘された糖代謝異常で、糖尿病の診断基準をみたさない人を妊娠糖尿病といいます。
具体的には、糖負荷試験をした際に、空腹時血糖92mg/dL以上、1時間値180mg/dL以上、2時間値153mg/dL以上のいずれか1点以上を満たした場合に「妊娠糖尿病」と診断されます。
糖尿病ケトアシドーシスの治療法
糖尿病ケトアシドーシスの治療は、一刻も早く生理食塩水を中心とした“輸液”によって、水分とナトリウムを補充する必要があります。
そのほかには電解質の補正、適切なインスリンの投与によって高血糖とアシドーシスを是正することが重要です。
糖尿病ケトアシドーシスは、適切な処置が遅れると死に至ることもあります。
ですので、気になる症状があったときには、早めにかかりつけ医に相談してください。
糖尿病ケトアシドーシスの予防策
糖尿病ケトアシドーシスは、口渇、多飲、多尿、全身倦怠感、体重減少といった典型的な症状に続いて起こります。
そのため、これらの症状をよく覚えておき、症状があったときには血糖自己測定、尿ケトン体の測定をおこない、予防・早期発見することが重要です。
まとめ
糖尿病ケトアシドーシスは生命の危険を伴う合併症です。
そのため早く気づき、速やかに治療を受けることが大切です。
糖尿病ケトアシドーシスの症状にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.01.25
喫煙が糖尿病に与える影響
糖尿病・代謝内科に関する記事です。
この記事では、「喫煙が糖尿病に与える影響」について解説していきます。後半部分では「合併症のリスク」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
喫煙すると糖尿病にかかりやすくなります
喫煙がなぜ糖尿病に影響するのか
喫煙は既に糖尿病にかかっている人においても悪影響
喫煙が引き起こす糖尿病・合併症のリスク
糖尿病の方には禁煙をおすすめします
禁煙後の体重増加を心配している方へ
喫煙についてご相談したい方はいつでもご相談下さい
喫煙すると糖尿病にかかりやすくなります
喫煙すると交感神経を刺激して血糖を上昇させるだけでなく、体内のインスリンの働きを妨げる作用があります。
そのため糖尿病にかかりやすくなります。
我が国の7つの研究を含めた25の追跡調査を統合した研究では、喫煙者は、糖尿病に関係する他の要因(BMI・身体活動・飲酒など)を調整しても、2型糖尿病に1.4倍かかりやすいことが報告されています。
また喫煙本数が多いほど糖尿病になりやすく、禁煙した人ではリスクの低下がみられています。
(グラフ引用:厚生労働省e-ヘルスネット)
喫煙がなぜ糖尿病に影響するのか
喫煙すると糖尿病になりやすいのは、喫煙が「交感神経を刺激して血糖を上昇させること」と「体内のインスリンの働きを妨げる」という2つの作用が関係していると考えられています(喫煙が糖尿病発症を高めるメカニズムは必ずしも明らかではありません)。
健康成人を対象に、喫煙による血糖やインスリン、Cペプチドに対する急性作用を検討した研究では,喫煙テストによって“非喫煙者”でも“喫煙者”でも血糖値の上昇が認められました。
しかし、その程度は非喫煙者に比べ、喫煙者でより顕著でした。
さらに、喫煙テストによるインスリン値やCペプチドの上昇が“喫煙者でのみ”認められました。
このことは慢性的に喫煙を行うことで、インスリン感受性が低下することを示していると推察されます。
喫煙は既に糖尿病にかかっている人においても悪影響
喫煙は既に糖尿病にかかっている人においても悪影響を及ぼします。
糖尿病患者さんがたばこを吸い続けると、治療の妨げとなるほか、脳梗塞や心筋梗塞などの合併症のリスクが高まることがわかっています。
また喫煙は腎機能を悪化させ、慢性腎臓病の発症と進行のリスクを高めます。
このようなことから日本腎臓学会発行の「CKD診療ガイド2009」では、「禁煙はCKDの進行抑制とCVD(心血管疾患)の発症抑制のために必須である」として、すべての病期ステージにおいて禁煙を推奨しております。
喫煙が引き起こす糖尿病・合併症のリスク
糖尿病患者さんが喫煙すると、脳梗塞や心筋梗塞、糖尿病性腎症などの合併症のリスクが高まることがわかっています。
また糖尿病による神経障害や網膜症についても、喫煙により発症のリスクが高まることが報告されています。
糖尿病が引き起こす「三大合併症」については、以下をご覧ください。
【糖尿病が引き起こす合併症1】糖尿病神経障害
糖尿病神経障害は、高血糖により手足の神経に異常をきたし、足の先や裏、手の指に痛みやしびれなどの感覚異常があらわれる合併症です。
糖尿病神経障害は、手袋や靴下で覆われる部分に「左右対称」にあらわれる特徴があります。
なお、糖尿病神経障害の患者さんのなかには、痛みが慢性化したり、進行して知覚が低下した結果、足潰瘍や足壊疽となることもあります。
【糖尿病が引き起こす合併症2】糖尿病網膜症
糖尿病網膜症とは、糖尿病が原因で目の中の網膜という組織が障害を受け、視力が低下する合併症です。
糖尿病網膜症は、他の糖尿病合併症と同様、初期には自覚症状はありません。
しかし気づかずに放置していると病気の進行に伴って、様々な視覚障害が起こり、最終的には失明に至ることもあります。
【糖尿病が引き起こす合併症3】糖尿病腎症
糖尿病腎症は、高血糖により、腎臓にある非常に細い血管がむしばまれていく合併症です。
進行すると、老廃物を尿として排泄する腎臓の機能が失われてしまうため、最終的に透析治療を要することになります。
この合併症も自覚症状がないまま進行していきますので、早期発見のためには、定期的に腎臓の機能を検査する必要があります。
なお、腎臓の働きが低下し透析治療を必要とされる患者さんのうち、糖尿病による腎臓病を原因とする方が40%以上と最も頻度が高く、1年間に約1万6千人が糖尿病のため透析治療を開始されています。
糖尿病と腎障害の関係については「日本腎臓学会のホームページ」をご覧ください。
糖尿病の方には禁煙をおすすめします
糖尿病の方が喫煙することは大変危険です。
喫煙は動脈硬化の進展を促進し、心臓血管死のリスクが確実に高まります。
また上述した通り、喫煙は膵臓から分泌されたインスリンの効きを悪くすることが判明しています。
インスリン効きが悪いことで、膵臓は「さらに働くことを要求され」、徐々に疲れインスリン分泌能が低下していきます。
ですので、糖尿病の方には、できるだけ早期に禁煙することをお勧めします。
「禁煙する自信がない…」という方には禁煙外来をお勧めします。
<禁煙外来>
禁煙外来とは、たばこをやめたい方のため病院に設けられた専門外来のことをいいます。
カウンセリングや生活指導といった精神面での禁煙サポートや、ニコチンガム・ニコチンパッチを使用したニコチン置換療法などによる禁煙治療が行われます。
禁煙補助薬を用いた治療では、禁煙後の離脱症状が緩和されるため自力で禁煙するよりも、ラクに禁煙することが可能です。
ですので、「禁煙する自信がない…」という方には禁煙外来をお勧めします。
禁煙後の体重増加を心配している方へ
たばこを止められない理由のひとつに「禁煙後の体重増加」が挙げられます。
確かに禁煙後は体重が増加することがありますが、たとえ体重が増えても禁煙によるメリットは大きいです。
たとえば、インスリン治療中の方では、治療に必要なインスリン量が禁煙によって減少するという報告があります。
また、糖尿病があり喫煙習慣のある方が禁煙すると、HbA1cが下がり、血糖コントロールを改善する最大の効果を得られるという研究も発表されております。
喫煙についてご相談したい方はいつでもご相談下さい
上述した通り、喫煙すると交感神経を刺激して血糖を上昇させるだけでなく、体内のインスリンの働きを妨げる作用があります。
そのため糖尿病にかかりやすくなります。
また既に糖尿病にかかっている人においても、喫煙は治療の妨げとなるほか、脳梗塞や心筋梗塞などの合併症のリスクが高まることがわかっています。
ですので、糖尿病の方には、できるだけ早期に禁煙することをお勧めします。
糖尿病の方で喫煙している方、あるいは喫煙している方で糖尿病かもしれないと思う方などいらっしゃいましたら、お気軽にご相談ください。
当日の順番予約はこちらから
2023.01.24
糖尿病治療に使う薬の紹介
糖尿病・代謝内科に関する記事です。
この記事では、「糖尿病治療に使う薬」をご紹介していきます。後半部分では「薬による糖尿病治療で気をつけること」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病治療薬の特徴
糖尿病治療薬について
糖尿病治療薬|経口血糖降下薬
経口血糖降下薬による糖尿病治療が適している人とは
糖尿病治療薬|インスリン注射
薬による糖尿病治療で気をつけること
まとめ
糖尿病治療薬の特徴
糖尿病の治療薬は、大きく分けて「血糖値を下げる薬(経口血糖降下薬)」と「インスリン注射」の2種類に分けられます。
血糖値を下げる薬は、「食事療法」と「運動療法」を2~3ヵ月行っても血糖コントロールがうまくいかない2型糖尿病の患者さんに用いられます。
一方、インスリン注射は1型糖尿病の患者さんや、血糖降下薬を使用しても血糖コントロールがうまくいかない2型糖尿病の患者さんに用いられます。
糖尿病治療薬について
ここからは、「経口血糖降下薬」と「インスリン注射」について解説していきます。
糖尿病治療薬|経口血糖降下薬
血糖値を下げる飲み薬のことを「経口血糖降下薬(けいこうけっとうこうかやく)」と呼びます。
経口血糖降下薬は、その作用から大きく分けて3種類に分類されます。以下をご覧ください。
【経口血糖降下薬の種類1】インスリン抵抗性改善系
インスリン抵抗性改善系は、主に脂肪組織に働きかけ、脂肪細胞から分泌されるインスリン抵抗性を引き起こす物質を減少させます。その名の通り「インスリン抵抗性」を改善することで血糖を下げる薬です。
以下、インスリン抵抗性改善系の薬です。
<チアゾリジン薬>
チアゾリジン薬は、肝臓や筋肉に作用し、インスリンの効きを良くする薬です。
インスリンに対する体の感受性を高めることで血糖値を下げます。
<グリミン薬>
グリミン薬は、血糖値に応じて膵臓からインスリンを分泌させ血糖値を下げます。
また、肝臓で糖が作られるのを抑えたり、筋肉で糖が取り込まれるのを改善してインスリンの効果を高めたりします。
【経口血糖降下薬の種類2】インスリン分泌促進系
インスリン分泌促進系は、膵臓の「β細胞(べーたさいぼう)」に作用してインスリンの分泌を促進し、血糖値を下げる薬です。簡単にご説明すると「インスリンを出しやすくする薬」になります。
以下、インスリン分泌促進系の薬です。
<GLP-1(ジーエルピーワン)受容体作動薬>
GLP-1受容体作動薬は、インスリン分泌を促し血糖値を下げる薬です。
膵臓のβ細胞のGLP-1受容体に結合し、血糖値が高いときにインスリンの分泌を促します。
そして血糖値を上げるホルモンのひとつであるグルカゴン分泌を抑制し、血糖を下げます。
<スルホニル尿素薬>
スルホニル尿素薬は、膵臓からのインスリンの分泌を増やし血糖を下げる飲み薬です。
膵臓のインスリンを作る働きがある程度、残っている患者さんで効果があります。
<速効型インスリン分泌促進薬>
速効型インスリン分泌促進薬は、インスリン分泌のスピードを早めて、食後の血糖の上昇を抑える働きがあります。
そのためインスリンをすばやく分泌させることで食後高血糖を改善することから、インスリン分泌パターンの改善薬ともいえます。
なお、食後のインスリン分泌量を増加させる作用は「スルホニル尿素薬」に比べて弱くなっています。
【経口血糖降下薬の種類3】糖吸収・排泄調節系
糖吸収・排泄調節系は、糖の腸管からの吸収、腎臓からの排泄を調節する薬です。
簡単にご説明すると「糖の吸収をゆっくりにして、血糖の急な上昇を抑える薬」になります。
なお、糖吸収・排泄調節系の薬には、体に取り込んだ糖を尿中に出させる効果もあります。
以下、糖吸収・排泄調節系の薬です。
<α-グルコシダーゼ阻害薬>
α-グルコシダーゼ阻害薬は、小腸でのブドウ糖の分解・吸収を遅らせて、食後の急激な血糖値の上昇を抑える薬です。
食前の血糖値はそれほど高くないけれども、食後の血糖値があがりやすい患者さんに適しています。
<SGLT2(エスジーエルティーツー)阻害薬>
SGLT2阻害薬は、尿から余分な糖を出すことで血糖値を下げる薬です。
単独で使用する場合には低血糖のリスクも低く、国内では2014年に糖尿病の新薬として使用が開始されました。
なお、SGLT2阻害薬は副次的な効果として、体重の減少が認められています(尿から糖が出るので体重が減少します)。
経口血糖降下薬による糖尿病治療が適している人とは
経口血糖降下薬はインスリン非依存状態にあり、食事療法・運動療法を十分に行っていても血糖コントロールがうまくいかない患者さんに使われます。
つまり、経口血糖降下薬で治療効果を望むことができるのは、自分の膵臓からインスリンを出す力が残っている、「インスリン非依存状態」にある患者さんです(多くは2型糖尿病の方です)。
糖尿病治療薬|インスリン注射
インスリン注射は、効果があらわれるまでのタイミングと、持続時間によって、超速効型、速効型、中間型、混合型、配合溶解、持効型溶解の6つに分類されます。
注射の回数も1日1~4回以上のもの以外にも、最近では1日1回の注射で効果が24時間持続するタイプもあります。
<超速効型インスリン製剤>
超速効型インスリン製剤は、健康な人の食後のインスリン追加分泌パターンの再現を目的につくられたインスリン製剤で、生理的なインスリン追加分泌パターンにかなり近づけることができます。
食事直前の自己注射で、食後の血糖値の上昇を抑えて食後高血糖を改善します。
超速効型インスリン製剤は、注射してから効果が出るまでの時間は10~20分と早いので、食事の直前に注射でき、仕事などで食事時間が不規則になった場合への対応が可能ですので、生活の質を高めることができます。
<速効型インスリン製剤>
速効型インスリン製剤は、健康な人の食後のインスリン追加分泌パターンの再現を目的につくられたインスリン製剤で、生理的なインスリン追加分泌パターンに近づけます。
食事の約30分前に自己注射して、食後の血糖値の上昇を抑制して食後高血糖を改善します。
速効型インスリン製剤は、注射してから効果が出るまでの時間は30分~1時間で、インスリンの作用が持続する時間は5~8時間です。
レギュラーインスリンとも呼ばれ、筋肉注射や静脈注射が唯一可能なインスリン製剤です。
<中間型インスリン製剤>
中間型インスリン製剤は健康な人の生理的インスリン基礎分泌パターンに近づけるために、基礎分泌を補うことを目的として、インスリンの効果が持続的に作用するようにつくられたインスリン製剤です。
不足しているインスリンの基礎分泌を補い、空腹時血糖の上昇を抑制します。
注射してから効果が出るまでの時間は1~3時間で、インスリンの作用が持続する時間は18~24時間です。
<混合型インスリン製剤>
混合型インスリン製剤は、超速効型や速効型インスリンと中間型インスリンを、いろいろな割合であらかじめ混合したインスリン製剤です。
インスリンの基礎分泌、追加分泌の補填を同時に行えるようにつくられた製剤です。
混合型インスリン製剤の効果の発現は、「超速効型」または「速効型インスリン製剤」「中間型インスリン製剤」のそれぞれの作用時間にみられますが、作用の持続時間は「中間型インスリン製剤」とほぼ同じになります。
<配合溶解インスリン製剤>
配合溶解インスリン製剤は、超速効型インスリン製剤と持効型溶解インスリン製剤を混ぜてある製剤です。
超速効型インスリンと持効型溶解インスリンのそれぞれの作用発現時間に効果が発現します。
なお、混合型インスリン製剤の作用時間は「持効型溶解インスリン」とほぼ同じになります。
<持効型溶解インスリン製剤>
持効型溶解インスリン製剤は、健康な人の生理的インスリン基礎分泌パターンに近づけるために、基礎分泌を補うことを目的につくられたインスリン製剤です。
不足しているインスリンの基礎分泌を補い、空腹時血糖の上昇を抑制して、1日中の血糖値を全体的に下げる働きがあります。
インスリンの作用が持続する時間はほぼ1日で、注射してから効果が出るまでの時間は1~2時間です。
糖尿病の薬物療法で気をつけること
糖尿病の薬物療法では、以下の点に注意してください。
【薬による糖尿病治療の注意点1】食事療法・運動療法をやめてしまう
経口血糖降下薬による治療を始めると、血糖コントロールの改善が認められ、食事療法・運動療法をやめてしまう患者さんがいらっしゃいます。
糖尿病の治療の基本は、食事療法・運動療法です。
薬物療法を開始しても、この二つは変わりません。食事療法・運動療法を継続することで体重の増加を防げます。
またお薬の量を抑えることもできますので、無理のない範囲で継続してください。
【薬による糖尿病治療の注意点2】副作用(副反応)
残念ながら、インスリンには副作用(副反応)があります。
インスリン療法における主な副作用(副反応)は、「低血糖症状」です。
インスリンには、血糖値を下げ、良好な血糖コントロールが期待できる分、その裏返しで「低血糖症状」という副作用があります。
低血糖症状は、インスリン療法に限らず、糖尿病の治療に用いられる飲み薬全般でも起こりうる副作用です。
そのため、低血糖症状に対する適切な処置方法を把握し、血糖の自己測定などで自身を管理することが大切になってきます。
まとめ
糖尿病になっても、初期段階では自覚症状がありません。
そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。
健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。
なお、糖尿病の治療薬は、患者さんの病状や合併症の有無、生活習慣などを考慮してから適したものを選びます。
糖尿病の治療薬についてご相談したい方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.01.23
糖尿病予備群(境界型糖尿病)の症状や対策について解説
糖尿病・代謝内科に関する記事です。
厚生労働省が発表した平成28年「国民健康・栄養調査」の結果では、糖尿病が強く疑われる者(糖尿病有病者)、糖尿病の可能性を否定できない者(糖尿病予備群)はいずれも約1,000万人(合わせて約2,000万人)と推計されています。
この記事では、糖尿病の可能性を否定できない者「糖尿病予備群」について解説していきます。
後半部分では「糖尿病予備群にならないための予防法」について解説していますので、ぜひ最後までご覧ください。
.cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病予備群(境界型糖尿病)とは
糖尿病予備群の主な症状
糖尿病予備群と診断された方へ
糖尿病予備群にならないための予防法
【糖尿病予備群にならないための予防法1】運動
【糖尿病予備群にならないための予防法2】食生活の見直し
【糖尿病予備群にならないための予防法3】禁煙
糖尿病予備群の疑いがある方、医師の診断を受けたい方へ
糖尿病予備群(境界型糖尿病)とは
糖尿病予備群(境界型糖尿病)とは、糖尿病と診断されるほどの高血糖ではないものの、血糖値が正常より高い状態にあることを指します。
「HbA1c 6.5%未満」「空腹時血糖が110 mg/dl以上126 mg/dl未満」「75g経口ブドウ糖負荷試験2時間の血糖値が140 mg/dl以上200 mg/dl未満」のいずれかを満たす人が該当します。
糖尿病予備群の主な症状
糖尿病予備群(境界型糖尿病)では、自覚症状がありません。
しかし体内では、既に血糖値を下げるホルモンである「インスリン」が出にくくなったり、効きづらくなったりする変化が起きています。
また糖尿病に特有の合併症である、網膜症、神経障害、腎機能障害も少しずつ進行するとも言われています。
さらに高血圧や脂質異常症なども併発しやすくなり、全体として、血糖値が正常な状態に比べ、動脈硬化の進行は加速されます。
なお、動脈硬化が進行すると、心筋梗塞や脳梗塞などの重篤な疾患が引き起こされる危険性が高くなります。
糖尿病予備群と診断された方へ
糖尿病予備群の方は、食事、運動、喫煙、飲酒などの生活習慣を見直し、肥満や高血圧、ストレスなどに対する健康管理に取り組むことで、糖尿病へ進行するリスクを減らすことができます。
ですので、糖尿病予備群と診断された方は、まずは生活習慣の見直しから始めてください。
なお上述した通り、糖尿病予備群でも、既に血糖値を下げるホルモンであるインスリンが出にくくなったり、効きづらくなったりする変化が起きています。
また糖尿病に特有の合併症である、網膜症、神経障害、腎機能障害も少しずつ進行するとも言われています。
ですので、糖尿病予備群と診断された方は、絶対に放置してないでください。
糖尿病予備群にならないための予防法
糖尿病予備群では、生活習慣の改善により「糖尿病の発症のリスク」を減らすことができます。
では、具体的には何をすればいいのでしょうか。順番にご紹介していきます。
【糖尿病予備群にならないための予防法1】運動
糖尿病を予防するためには「運動」が効果的です。運動をすることで、ブドウ糖や脂肪酸の利用が促進。インスリンに頼らずに糖分が細胞や筋肉の中に吸収されるようになり、血糖値の低下が期待できます。
また長期的には、インスリン抵抗性を改善させ、血中のブドウ糖の量を良好にコントロールできるようにすることが期待されます。
ですので、糖尿病予備群と診断された方は、できれば毎日、少なくとも週に3~5回は体を動かしてください。
なお、糖尿病を予防するための運動としては「有酸素運動」と「レジスタンス運動」が推奨されております。
<有酸素運動>
有酸素運動とは、筋肉を収縮させる際のエネルギーに、酸素を使う運動のことです。
ジョギングや水泳、エアロビクス、サイクリングといった少量から中程度の負荷をかけて行う運動が代表的です。
有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。
<レジスタンス運動>
レジスタンス運動とは、筋肉に負荷をかける動きを繰り返し行う運動です。
スクワットや腕立て伏せ・ダンベル体操など、標的とする筋肉に抵抗をかける動作を繰り返し行う運動をレジスタンス運動と言います(レジスタンス(Resistance)は和訳で「抵抗」を意味します)。
レジスタンス運動は、筋肉量増加・筋力向上・筋持久力向上を促す筋力トレーニングとして高齢者からアスリートまで広く行われています。
【糖尿病予備群にならないための予防法2】食生活の見直し
糖尿病予防の基本は「食生活を見直すこと」です。
食事は、自分の適正エネルギー量を知り、その範囲で栄養バランスを考えてさまざまな食品をまんべんなくとることが大切です。
食事を抜いたり、まとめ食いしたりはせず、朝食、昼食、夕食の3回ゆっくりよく噛んで、腹八分目で食べるよう心掛けてください。
バランスのとれた栄養を1日の必要量のカロリーでとることで、膵臓の負担は軽くなり、膵臓の能力は回復されます。
なお、食事のポイントについては以下をご覧ください。
<ゆっくり食べる>
早食いは食べすぎの原因となるほか、急激な血糖値の上昇を招きます。
食事をする際はひと口入れたら箸を置くクセをつけ、ゆっくり食べることを心掛けてください。
<野菜類から食べる>
早食いは食べすぎの原因となるほか、急激な血糖値の上昇を招きます。
食事をする際はひと口入れたら箸を置くクセをつけ、ゆっくり食べることを心掛けてください。
<アルコールは適量にする>
アルコールには一時的にはインスリンの働きを改善する効果があります。
しかし長期間飲んでいると逆にインスリンの分泌量が低下することがわかっていますので、アルコールは、ほどほどにしてください。
<腹八分目でストップ>
慢性的な食べすぎは、余分なブドウ糖をつくり、糖尿病を発症させる最大の原因となります。
いつもお腹いっぱいに食べないと満足できない人は、注意が必要です。
とくに脂肪分の多い肉類の食べすぎは、カロリーの取りすぎにつながりやすいので、量を控えてください。
<間食をしない>
間食をすると血糖値の高い状態が続き、インスリンを分泌する膵臓に大きな負担がかかります。
また、その状態のままで次の食事をすると、食後高血糖の原因にもなります。糖尿病を予防するためにも間食はできる限り控えてください。
【糖尿病予備群にならないための予防法3】禁煙
喫煙は交感神経を刺激して血糖を上昇させるだけでなく、体内のインスリンの働きを妨げる作用があります。
そのため、たばこを吸うと「糖尿病にかかりやすくなる」といえます。
日本人を対象とした研究データによると、喫煙者は非喫煙者と比べ糖尿病を発症するリスクが38%高くなると言われています。
ですので、糖尿病予備群の方は喫煙を控えてください。
糖尿病予備群の疑いがある方、医師の診断を受けたい方へ
糖尿病予備群の方は、自覚症状がありません。
そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。
健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。
糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
また糖尿病予備群の方の“適切な対策”を知りたい方も、いつでもご相談ください。
当日の順番予約はこちらから
2023.01.21
糖尿病治療法の一つ、インスリン療法を解説
糖尿病・代謝内科に関する記事です。
この記事では、糖尿病の代表的な治療法である「インスリン療法」について解説していきます。
後半部分では「インスリン療法のメリット・デメリット」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
インスリンとは何か
インスリン療法とは
インスリン療法のしくみ
インスリン注射を行う前に血糖自己測定
インスリン療法の具体的な手法
インスリン療法のメリット
インスリン療法のデメリット
インスリン注射はほとんど痛くありません
インスリン療法は早期に始めることが効果的です
インスリン療法についてご相談したい方はいつでもご相談下さい
インスリンとは何か
インスリンとは、膵臓から分泌されるホルモンの一種です。
糖の代謝を調節し、血糖値を一定に保つ働きを持っております。
なお、インスリンの働きが悪くなったり分泌される量が少なくなったりすることで、血糖値が高い状態が続いてしまうのが「糖尿病」です。
糖尿病について詳しく知りたい方は「糖尿病情報センター」をご覧ください。
インスリン療法とは
インスリン療法とは、患者さん自身がインスリン製剤を継続的に投与して血糖をコントロールする治療法のことです。
インスリン製剤を投与する方法として、「頻回インスリン注射療法」と「持続皮下インスリン注入療法」があります。
頻回インスリン注射療法は、一般的にペン型の注射器を用いて1日に数回インスリン注射を行う方法です。お腹、太もも、上腕、お尻に注射することが推奨されています(これらの部位を少しずつ、ずらしながら注射します)。
一方、持続皮下インスリン注入療法は、携帯型のインスリンポンプを使用して皮下に留置した挿入した「カニューレ」からインスリンを持続的に注入する方法です。
インスリンの注入量や注入速度を細かく調整できるため、頻回インスリン注射療法で血糖コントロールが困難な人や低血糖を頻発する人、食事や勤務時間が不規則な人、妊娠中あるいは妊娠の予定がある人などに向いています。
なお、インスリン療法については「インスリンとは?特徴・種類・注意点」でも同様のことを伝えています。
インスリン療法のしくみ
インスリンの自己注射を行うのは「1型糖尿病」の方、または「2型糖尿病」のうち内服治療が難しい方です。
不足したインスリンを注射で補うことで、健康な人のインスリン分泌に近づけます。
なおインスリンの自己注射では、効果が長時間持続するインスリン製剤を1日に1,2回と、即効性のあるものを毎食前に打つなどして、この2つの分泌を再現します(どのインスリン製剤を使うか、どのタイミングで注射するかは体格や生活様式などに合わせて調整します)。
インスリン注射を行う前に血糖自己測定
インスリン注射を行う前に、自分で血糖値を測定する「血糖自己測定」を行うことがあります。
なぜなら日々の血糖値を記録することで、血糖コントロールを良好に行えるからです。
また直前に測定することで、「血糖値が低いにも関わらず自己注射を行い、さらに低血糖になる」といったことを防ぐことができます。
血糖自己測定の方法は以下の通りです。
⑴ 血糖測定器、測定用チップ、消毒用アルコール綿、穿刺器、穿刺針、自己管理ノート、針捨て容器を準備し、手を洗ってください。
⑵ 血糖測定器に測定用チップを、穿刺器に針をセットします。
⑶ 指先などを消毒します。そして針を消毒した場所に押し当て、穿刺器のボタンを押して針を刺してください。
⑷ 血液を測定用チップに染み込ませて、血糖値を測定します。
⑸ 残った血液を拭き取り、血糖値を自己管理ノートに記録してください。
インスリン療法の具体的な手法
インスリン注射の具体的な方法は以下の通りです。
⑴ 注入器、製剤カートリッジ、消毒綿など必要な物品を準備します。インスリン製剤が混濁している場合は均一になるようにカートリッジを振ってください。
⑵ インスリン製剤に注射針をセットします(針が曲がらないように真っすぐ刺してください)。
⑶ インスリン製剤の空打ちをして針先まで薬液を満たします。
⑷ ダイヤルを回転させて注射する単位数を医師の指示した値にセットしてください。
⑸ 注射する部位を消毒します。そして皮膚を軽くつまんで直角に注射針を刺してください。
⑹ ダイヤルが0になるまで、しっかりと薬液を注入します。そして10秒程度数え、注入ボタンを押したままで針を抜きます。
⑺ 針はキャップをかぶせてから取り外します。なお、針は1回きりの使用になりますので、ご注意ください。
※インスリン注射をする場所はお腹、太もも、おしり、腕です。
それぞれ薬の吸収速度が異なるため、注射部位を医師から指示される場合があります。
また、同じところに針を刺し続けると皮膚が硬くなり、痛みの原因になったり、薬の効きが悪くなります。
ですので毎回2〜3cmずらすようにしてください。
「糖尿病のインスリン注射器の使い方と副作用の対処法」でも同様のことを伝えています。
インスリン療法のメリット
インスリンを体外から補充することによって、無理にインスリンを出そうとする膵臓の働きすぎを防ぎ、疲れた膵臓を一時的に休めることができます。
インスリン治療によって膵臓の働きが回復したら、インスリン注射の回数を減らせたり、経口血糖降下薬だけの治療に戻せる可能性があります(インスリン療法により、膵臓のインスリン分泌機能が回復することもあります)。
インスリン療法のデメリット
残念ながら、インスリンには副作用があります。インスリン療法における主な副作用は、「低血糖症状」です。インスリンには、血糖値を下げ、良好な血糖コントロールが期待できる分、その裏返しで「低血糖症状」という副作用があります。
低血糖症状は、インスリン療法に限らず、糖尿病の治療に用いられる飲み薬全般でも起こりうる副作用です。
そのため、低血糖症状に対する適切な処置方法を把握し、血糖の自己測定などで自身を管理することが大切になってきます。
インスリン療法における副作用について詳しく知りたい方は「糖尿病ネットワーク」をご覧ください。
インスリン注射はほとんど痛くありません
インスリン注射は予防接種や採血などでイメージする注射とは異なり、痛みはそれほどありません。
なぜならインスリン注射で使う専用の注射針は、採血用の注射針とは違い、痛みが少なくなるようデザインされているからです(採血で使う注射針の3分の1ぐらいの細さで針の先も特殊なカットがしてあり、痛みが少ないように工夫されています)。
インスリン療法は早期に始めることが効果的です
上述した通り、インスリンを体外から補充することによって、無理にインスリンを出そうとする膵臓の働きすぎを防ぎ、疲れた膵臓を一時的に休めることができます。
そのため、インスリン療法は早期に始めることが効果的です。近年では、高血糖毒性をとり除くために、早期からインスリン注射薬を使ったり、また比較的軽症の糖尿病にもインスリン注射薬を用いる場合があります。
ですので、主治医にインスリン療法を勧められたら積極的に受け入れるようにしてください。
日本糖尿病・生活習慣病ヒューマンデータ学会が発表した「糖尿病標準診療マニュアル」でも、いくつかの経口薬を併用しても血糖コントロールが改善せず,HbA1c 9%以上が持続するなら、インスリン療法を積極的に始める必要があると伝えています。
インスリン療法についてご相談したい方はいつでもご相談下さい
糖尿病になっても、初期段階では自覚症状がありません。
そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。
糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2023.01.21
糖尿病が高める認知症のリスクについて
糖尿病・代謝内科に関する記事です。
糖尿病の合併症として「神経障害」や「網膜症」は知られていますが、現在では「認知症」も、これらと同じ合併症の一つと考えられています。
この記事では、「認知症」について解説していきます。後半部分では「糖尿病と認知症の関係」や「認知症の予防」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
認知症とは
認知症の種類
認知症の症状
糖尿病と認知症の関係
なぜ糖尿病がアルツハイマー型認知症リスクを高めるのか
糖尿病患者が認知症を予防するために
糖尿病患者の認知症に対する治療法
認知症の方の糖尿病治療
糖尿病や認知症についてご相談したい方はいつでもご相談下さい
認知症とは
認知症とは、脳の病気や障害など様々な原因によって「認知機能」が低下し、日常生活全般に支障が出てくる状態を言います。認知症は病名ではなく、まだ病名が決まっていない「症候群」です。
つまり医学的には、まだ診断が決められず、原因もはっきりしていない状態のことを表しています。
なお、日本における65歳以上の認知症の人の数は「約600万人(2020年現在)」と推計され、2025年には「約700万人」が認知症になると予測されております。
そのため、高齢社会の日本では、認知症に向けた取組が今後ますます重要になります。
認知症の種類
認知症には、原因となる病気によって色々な種類があります。
日本では「アルツハイマー型認知症」「血管性認知症」「レビー小体型認知症」が3大認知症と言われております。
なお、3大認知症の中で最も多いのは「アルツハイマー型認知症」です。
アルツハイマー型認知症については「認知症について解説しているサイト」をご覧ください。
認知症の症状
認知症の症状は「中核症状」と「行動・心理症状:BPSD」に大別されます。
中核症状は脳の神経細胞の障害によって起こる認知機能障害で、症例には「新しいことが覚えられない」「物事の段取りができない」などが挙げられ、ほぼ全ての人に認められます。
一方、行動・心理症状は、中核症状によって引き起こされる二次的な症状です。
行動・心理症状は、周囲の不適切なケアや身体の不調や不快、ストレスや不安などの心理状態が原因となって現れます。
たとえば、「怒りっぽくなる」「妄想がある」「意欲がなくなり元気がない」「一人でウロウロと歩き回る」などになります。
糖尿病と認知症の関係
糖尿病の方は、高血糖の状態が長く続くことで認知機能が低下しやすくなります。
そのため、もともと軽度の認知障害がある方は、さらに進んで認知症を発症しやすいと言われています。
近年、糖尿病の方はそうでない方と比べると、アルツハイマー型認知症に約1.5倍なりやすく、脳血管性認知症に約2.5倍なりやすいと報告されています。
また、糖尿病治療の副作用で重症な低血糖が起きると、認知症を引き起こすリスクが高くなると言われています。
なぜ糖尿病がアルツハイマー型認知症リスクを高めるのか
認知症の中で最も多いのは「アルツハイマー型認知症」です。
前述した通り、糖尿病の方はアルツハイマー型認知症のリスクが1.5倍高いという報告があります。
では、なぜ糖尿病の方はアルツハイマー型認知症のリスクが高くなるのでしょうか。糖尿病がアルツハイマー型認知症の発症リスクを高める理由は、主に2つあります。
【糖尿病が認知症の発症リスクを高める理由1】糖尿病がインスリンの働きを低下させるため
アルツハイマー型認知症が起こるメカニズムはまだわかっていませんが、脳内に「アミロイドβ」という蛋白が蓄積されて“神経障害”を起こすのではないかと考えられています。
このアミロイドβを分解して脳に蓄積しないように働いているのが「インスリン分解酵素」です。
ところが、糖尿病でインスリンの効きが悪い状態になると、インスリンが大量に必要となり、そのために「インスリン分解酵素」も大量に使われてしまいます。
その結果、脳内のアミロイドβを分解することができず、蓄積が進んでいくのです。このようにして、アミロイドβが脳に蓄積し、アルツハイマー型認知症のリスクが高まると考えられております。
【糖尿病が認知症の発症リスクを高める理由2】糖尿病が脳内の血流を悪化させるため
糖尿病による高血糖状態が続くと、血管の動脈硬化が起こります。動脈硬化が起こると、脳内の血流が悪くなり、脳細胞に酸素や栄養が届きにくくなります。
その結果、アミロイドβが脳に蓄積しやすくなり、アルツハイマー型認知症の発症リスクが高まります。
糖尿病患者が認知症を予防するために
認知症の予防には、低血糖を起こさない範囲で血糖値を良好に安定させることが重要です。
最新の研究では、糖尿病治療によって血糖値をよくすると、認知機能も一部改善することがわかってきています。
さらに、高血糖だけでなく、高血圧、脂質異常症、メタボリックシンドロームなどは認知症に繋がりやすいと言われていますので、こうした危険因子を減らすことも有効です。
認知症を予防するためにも、まずは生活習慣の改善から行ってください。
糖尿病患者の認知症に対する治療法
認知症の治療は大きく分けて「薬物治療」と「非薬物治療」の2つがあります。
【認知症の治療1】薬物療法
薬物療法とは認知症に効果的といわれる治療薬を服用することを言います。
認知症の治療薬には認知症の進行をなだらかにするという効果があり、薬物療法を取りいれるだけで急激な進行を未然に防ぐことが可能となっています。
【認知症の治療2】非薬物療法
非薬物療法は認知症の治療薬を服用することなく、認知症の進行を予防する方法になります。
非薬物療法には様々なアプローチ方法があります。詳しくは「厚生労働省のホームページ」をご覧ください。
※認知症には、根本的な治療が「困難な認知症」と「治療可能な認知症」があります。
根本的な治療が困難な認知症としては、「アルツハイマー型認知症」「血管性認知症」「レビー小体型認知症」などの変性性認知症が挙げられます。
認知症の方の糖尿病治療
認知症の方の糖尿病治療では、通常の糖尿病治療と同じように「食事療法」や「運動療法」が大切です。
【認知症の方の糖尿病治療1】食事療法
食事療法とは、医師や管理栄養士の指示に基づいて献立を組み立て、食事の量や成分を増減させることで病気の改善を目指すものです。
「食事療法=カロリー制限」の印象があるかもしれませんが、単に摂取カロリーを制限すればよいというものではなく、必要な栄養素を過不足なく摂取することが原則です。
そのため、食品に含まれる栄養素やエネルギー量を知っておくことも大切です。
なお、糖尿病の方が、血糖値の高くなりやすい食事を摂っていると、インスリンをたくさん打っても「血糖値の下がりが悪くなること」があります。
ですので、インスリン療法と食事療法は同時に行ってください。
【認知症の方の糖尿病治療2】運動療法
運動療法とは、運動を行うことで障害や疾患の治療を行う療法です。
糖尿病の方に対しては、薬物療法・食事療法と並び、重要性の高い治療方法であると言われています。
なお、運動の方法としては有酸素運動が効果的で、ウォーキングや水泳、自転車やラジオ体操などを無理なく続けることが大切です。
近年は、短時間高負荷の無酸素運動による筋肉トレーニングの効果も注目されています。
糖尿病や認知症についてご相談したい方はいつでもご相談下さい
認知症になりやすいのは、糖尿病の方だけではありません。
糖尿病の前段階である「予備群(耐糖能障害)」の方でも、認知症になりやすいことがわかっています。
ですので、健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。
認知症にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.12.16
糖尿病が高める骨粗鬆症のリスクについて
糖尿病・代謝内科に関する記事です。
骨粗鬆症とは、骨に含まれるカルシウムなどが減り、骨がもろくなる病気です。骨粗鬆症は、がんや脳卒中のように「直接的に生命をおびやかす病気」ではありません。しかし骨粗鬆症による骨折から介護が必要になったり、寝たきりになったりしますので、注意が必要です。
この記事では、「糖尿病と骨粗鬆症の関係」について解説していきます。後半部分では「骨粗鬆症の予防」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
骨粗鬆症とは
骨粗鬆症の症状
糖尿病の方は骨折しやすい
なぜ糖尿病が骨粗鬆症リスクを高めるのか
糖尿病患者が骨粗鬆症を予防するために
糖尿病や骨粗鬆症についてご相談したい方はいつでもご相談下さい
骨粗鬆症とは
骨粗鬆症とは、骨に含まれるカルシウムなどが減り、骨がもろくなる病気です。
骨粗しょう症になると、それだけでは痛みなどの症状はないものの、転んだり、尻もちをつくなど、ちょっとしたはずみで骨折を起こしやすくなります。
なお、日本には約1000万人以上の骨粗鬆症患者さんがいると言われており、高齢化に伴ってその数は増加傾向にあります。
骨粗鬆症の症状
骨粗鬆症になっても、基本的に「痛み」は発生しません。
骨粗鬆症は自覚症状が乏しく、「背中が丸くなる」「身長が縮む」といった症状が徐々に起こるため「病気」と気付かないことが多いのです。そして、気付いた時には病状がかなり進行していたということも少なくありません。
なお、骨粗鬆症になると、「軽く転んでしまった」「尻もちをついてしまった」「重い物を持ち上げた」程度で圧迫骨折が起こります。圧迫骨折を起こすと激しい痛みを感じます。
しかし場合によっては、痛みを伴わないこともあり、特に高齢者は痛みに気付きにくいこともあるため注意が必要です。
糖尿病の方は骨折しやすい
骨は毎日新しく作り替えられていますが、糖尿病になると新しい骨を作るのが下手になり、古い骨は「サビつき」が増えます。
そのため、糖尿病患者さんの骨は、「質」が悪くなって折れやすくなるのです(骨質の低下)。
また、糖尿病による神経障害で足底の感覚が鈍かったり、網膜症で視力が低下していたりすると転びやすくなりますので、これも骨折しやすい原因とされています。
糖尿病の方は非糖尿病者と比べて、同じ骨密度であっても骨折する危険性がより一層高くなりますので、十分にご注意ください。
なぜ糖尿病が骨粗鬆症リスクを高めるのか
糖尿病とは、インスリンの作用不足によって慢性高血糖をきたす病気です。
インスリンの役目はブドウ糖の利用を高め、血糖値を下げるだけではありません。
インスリンの作用が低下すると、骨代謝にさまざまな影響を与え、骨量減少が進行します。
【インスリン作用不足の骨代謝への影響1】骨芽細胞の減少
新しい骨を作り出す骨芽細胞にはインスリンを受けとる受容体があり、インスリンには骨芽細胞を増殖させる作用があります。
インスリンが足りないと骨芽細胞は増えず、骨形成が低下します。
実際に糖尿病の方では、検査で骨代謝マーカーである「オステオカルシンの低下」が確認され、低代謝回転の骨量減少が起きています。
【インスリン作用不足の骨代謝への影響2】活性型ビタミンDの不足
カルシウムは単独で食べても体内に取り入れられず、腸から吸収する際には「活性型ビタミンD」が必要です。
活性型ビタミンDは、ビタミンDを材料としてインスリンの働きにより、腎臓で作られています。
インスリンの作用が不足している糖尿病の方では、活性型ビタミンDが足りずに、せっかく食べたカルシウムが腸から吸収されにくくなっています。
また、活性型ビタミンDには、骨芽細胞の働きを高める作用もありますが、高血糖状態ではその作用が低下します。
【インスリン作用不足の骨代謝への影響3】尿中カルシウムやマグネシウムが増加
インスリンの作用不足により高血糖になると、それにつれて尿が多くなります。
結果的に尿とともに排泄されるカルシウムが増え、体内はカルシウム不足になります。
同じ理由でマグネシウムが不足すると、副甲状腺ホルモンの分泌が減って腎臓からカルシウムが排泄されやすくなり、また、骨代謝はさらに低代謝回転になります。
【インスリン作用不足の骨代謝への影響4】コラーゲンの減少
コラーゲンは骨の中にある蛋白成分で、骨の柔軟さを保つ役目を果たしています。
高血糖状態では蛋白質の糖化という現象が起きますが、それによって正常なコラーゲンが減り、骨がもろくなります。
糖尿病患者が骨粗鬆症を予防するために
骨粗鬆症を予防する方法には、カルシウムを多く含んだ食事を摂ることや、適度な運動、日光浴などがあります。
【糖尿病患者が骨粗鬆症を予防するために1】食事
骨に欠かせない栄養といえば、やはりカルシウムです。
しかし、カルシウムだけを摂取していれば骨粗鬆症を予防できるわけではありません。
骨粗鬆症を予防するためには、カルシウムの吸収を助けてくれる「ビタミンD」や、骨を丈夫に保つ働きがある「ビタミンK」なども取り入れたバランス良い食事を心がけることが大切です。
なお、カルシウムは乳製品、大豆製品、緑黄色野菜、海藻、魚、ナッツ類などに多く含まれております。
【糖尿病患者が骨粗鬆症を予防するために2】運動
骨粗鬆症を予防するためには、骨に重力負荷が加わる適度な運動をすることが良いといわれています。
なぜなら運動で骨に力がかかると、骨に弱いマイナスの電気が発生し、カルシウムを呼び寄せるからです。
また運動は骨の血液の流れをよくし、骨をつくる細胞の働きを活発にします。
適度な運動はエネルギーを消費するだけでなく、生活習慣病の改善につながりますので、積極的に行ってください。
ただし、突然激しい運動をするのはかえって危険です。まずは毎日30分程度の散歩や、それに相当する家事や庭仕事をお勧めします。
【糖尿病患者が骨粗鬆症を予防するために3】日光浴
ビタミンDは食事から摂る以外に、太陽光に当たることにより「皮膚」で作られます。
日焼けしない程度に戸外を歩き、適度な日光浴をすると効果的です。
糖尿病や骨粗鬆症についてご相談したい方はいつでもご相談下さい
骨粗鬆症とは、骨の量が減って骨が弱くなり、骨折しやすくなる病気です。
ほとんどの場合、自覚症状がないため、進行してから気づくことも珍しくありません。
骨の状態は検査で確認することが可能で、早期に病気を発見できれば、食事、運動などで骨に含まれるカルシウムなどの量を増やしていくことができます。
ですので、骨粗鬆症の症状にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.12.15
糖尿病が高める心筋梗塞のリスクとは
糖尿病・代謝内科に関する記事です。
心筋梗塞は突然起こり、命を奪うこともある恐ろしい病気です。糖尿病の方は、非糖尿病者に比べ、心筋梗塞を発症するリスクが高いと言われています。
この記事では、「心筋梗塞」について解説していきます。後半部分では「心筋梗塞を予防するために必要なこと」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
心筋梗塞とは
心筋梗塞の症状
心筋梗塞の原因
なぜ糖尿病が心筋梗塞のリスクを高めるのか
無痛性心筋梗塞とは
心筋梗塞は再発します
糖尿病患者が心筋梗塞を予防するために必要なこと
入浴時の注意
糖尿病や心筋梗塞についてご相談したい方はいつでもご相談下さい
心筋梗塞とは
心筋梗塞とは、心臓に酸素と栄養分を運ぶ冠動脈が詰まって血液が流れなくなり、心筋が死んでしまう病気です。突然死を起こしたり、心臓の機能を著しく落としたりします。心筋梗塞を発症する前には胸痛や圧迫感、背中の痛み、歯の痛みなどの前兆が起こる場合があります。しかし全ての患者さんに前兆が生じるわけではなく、半数程度の方は前兆なしに突然、心筋梗塞に至ると考えられています。
心筋梗塞の症状
心筋梗塞の主な症状は、突然の強い胸痛です。「押しつぶされる」「締め付けられる」「焼けるような」といった強い痛みを生じて、冷や汗、吐き気や嘔吐などを伴うこともあります。そして、その症状が20分から数時間続きます。心筋梗塞は、ニトログリセリンなどの薬は効果が乏しいことが多く、使用しても症状が続きます。ですので、痛みの長さに関わらず、締めつけられるような胸痛が突然起こり、冷や汗や吐き気がある場合は、速やかに医療機関を受診してください。
心筋梗塞の原因
心筋梗塞の主な原因は動脈硬化です。動脈硬化とは、血管が硬くなって柔軟性が失われている状態です。冠動脈の壁にコレステロールなどが沈着すると、こぶのように盛り上がった「プラーク:粥腫(じゅくしゅ)」ができます。薄い膜で覆われている粥腫は破れやすく、傷付くとその回りに血栓ができ、さらに血栓が大きくなると冠動脈を塞いでしまい血液を堰き止めてしまいます。そのため酸素不足となった心筋細胞が壊死を起こすのです。なお、動脈硬化は、中高年の人に生じる病態と思われがちですが、実は小児期から徐々に進行し、様々な病気の原因となります。そのため、若い頃から動脈硬化の進行を予防することが大切です。
なぜ糖尿病が心筋梗塞のリスクを高めるのか
糖尿病は血糖値が高くなりすぎる病気です。高血糖状態が続くと血液が糖でドロドロになって、血流が悪くなり血管が傷つきやすくなります。この状態が続くと動脈硬化を促し、心筋梗塞の原因となるのです。そのため、糖尿病が心筋梗塞のリスクを高めると言われております。なお、国内外の研究では、糖尿病は動脈硬化性疾患の発症・死亡リスクを2~3倍上げると言われております。「糖尿病ネットワーク」でも同様のことを伝えています。
無痛性心筋梗塞とは
心筋梗塞には、痛みの症状がない無痛性心筋梗塞があります。これは心電図や核医学検査などで心筋梗塞の存在が認められているにもかかわらず、胸痛などの症状が無いものを指します。無痛性心筋梗塞は、糖尿病の方に起こりやすいとされています。なぜなら糖尿病では、合併症の神経障害により痛みを感じないことがあるからです。無痛性心筋虚血は、前兆なく心臓発作を起こして突然死したり、心筋の大部分を壊死させる心筋梗塞を起こしたりしますので、十分にご注意ください。
心筋梗塞は再発します
心筋梗塞を起こしたことがある人は、起こしたことがない人よりも、心筋梗塞を繰り返したり、心臓がだんだん悪くなり命を縮める「心不全」などを起こしたりするリスクが高いことがわかっています。そのため、一度心筋梗塞を起こした人は、さらに注意して再発を予防することが大切です。
糖尿病患者が心筋梗塞を予防するために必要なこと
心筋梗塞を繰り返さないためには、心筋梗塞で死亡するリスクを高める「糖尿病」「高血圧」「肥満」などをしっかりとコントロールし、運動、食事、喫煙などの生活習慣を改善する必要があります。心筋梗塞を予防するためにも、まずは生活習慣の改善から行ってください。
【糖尿病患者が心筋梗塞を予防するために必要なこと1】禁煙
心筋梗塞の要因となる生活習慣のなかで、極めてリスクが大きいのが喫煙です。喫煙をすると血管に傷ができたり、炎症が促進されるため動脈硬化が進行します。動脈硬化が進むと心筋梗塞は再発しやすくなりますので、ご注意ください。「厚生労働省」も同様のことを伝えています。
【糖尿病患者が心筋梗塞を予防するために必要なこと2】お酒はほどほどに
過度な飲酒は動脈硬化に繋がると言われています。また飲酒の際には塩分の高い食事をとりがちです。適量のアルコール摂取に努めてください。
【糖尿病患者が心筋梗塞を予防するために必要なこと3】ストレスを溜めない
過度のストレスや緊張状態は血圧を上昇させ、心筋梗塞を引き起こす原因となります。ストレスの上手な解消法を身につけ、リラックスする時間を持つようにしてください。
【糖尿病患者が心筋梗塞を予防するために必要なこと4】塩分を控える
食塩は1日8g未満が目標です。高血圧のある方は6g未満と言われています。漬物や梅干し、ラーメンの汁など塩分の高い食品を避けたり、量を少なくするなど工夫してください。
【糖尿病患者が心筋梗塞を予防するために必要なこと5】適度な運動
適度な運動はエネルギーを消費するだけでなく、生活習慣病の改善につながります。ウォーキングなどの軽い運動でも十分な効果が得られますので、まずは散歩から始めてください。
【糖尿病患者が心筋梗塞を予防するために必要なこと6】水分補給
体内の水分が不足して脱水症状になると血液が凝縮されて血栓ができやすくなり、血管が詰まる可能性が高まります。特に高齢の方は、体に蓄えられる水分量が減っているため普段から不足しがちです。1日に必要な水分量は1.5~2リットルになりますので、意識的に水分を摂取してください。
入浴時の注意
入浴は心筋梗塞の引き金になることがあるため注意が必要です。主な原因としては、入浴にともなう「急激な血圧の変化」や「脱水」などが挙げられます。血圧の変動により血管に負担がかかり、心筋梗塞を引き起こす可能性がありますので、注意してください。なお、入浴の時間は10分を目安とし、湯と温室の温度差を少なくしてください。また冬場は脱衣場にヒーターを置くようにする等の工夫も積極的に行ってください。
糖尿病や心筋梗塞についてご相談したい方はいつでもご相談下さい
糖尿病患者さんが心筋梗塞を繰り返さないためには、「血糖コントロール」が大切です。糖尿病の方は非糖尿病者に比べ、心筋梗塞を起こした後の1年以内の死亡率が高くなっています。また、血糖値がそれほど高くない糖尿病予備軍の人であっても、心筋梗塞を起こすリスクが高まることが知られています。そのため、心筋梗塞の再発を予防するにあたっては、糖尿病の方は「早期から血糖コントロールを行うこと」、糖尿病にかかっていない方では、「予備軍になっていないか検査でチェックしておくこと」が勧められています。「心筋梗塞の症状」や「糖尿病の症状」にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.12.15
糖尿病が高める脳梗塞のリスクとは
糖尿病・代謝内科に関する記事です。
脳梗塞は脳の血管が詰まって、その先に栄養が届かなくなり、脳細胞が死んでしまう病気です。糖尿病の方は、非糖尿病者に比べると「脳梗塞発症リスク」が2〜4倍高いと言われています。
この記事では、「脳梗塞」について解説していきます。後半部分では「脳梗塞の再発率」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
脳梗塞とは
脳梗塞の症状
なぜ糖尿病が脳梗塞リスクを高めるのか
脳梗塞の再発率
糖尿病患者が脳梗塞を予防するために必要なこと
入浴時の注意
糖尿病や脳梗塞についてご相談したい方はいつでもご相談下さい
脳梗塞とは
脳梗塞とは、脳動脈が狭くなったり、塞がってしまったりして、必要な血液を得られない「脳組織細胞」が死んでしまう病気です。呂律が回らない、言葉が出てこない、視野が欠ける、など様々な症状が突然出現し、多くの方が後遺症を残します。そのため、脳梗塞後の後遺症を最小限に食い止めるためにも、少しでも早く体が出すサインを見つけて、早く治療を開始することが大切です。なお、厚生労働省発表の「人口動態統計の概況」では、平成29年「1年間」の死因別死亡総数のうち、脳血管疾患は10万9,880人で全体の8.2%を占めており、内訳をみると、「脳梗塞」が最も多く6万2,122人となっております。
脳梗塞の症状
脳梗塞の主な症状は「言語障害」「感覚障害」「視覚障害」「運動障害」です(これらの症状は複合して現れるケースもあります。もちろん1つだけ発症することもあります)。
【脳梗塞の症状1】言語障害
・言葉が出てこない
・言葉の意味が分からない
・話し方がぎこちない
・呂律が回らない
【脳梗塞の症状2】感覚障害
・片側の手足が突然しびれる
・片側の手などの感覚が鈍くなる
【脳梗塞の症状3】視覚障害
・一瞬ものが見えなくなる
・ものが二重に見える
・視野が狭くなる
・視野が半分欠ける
【脳梗塞の症状4】運動障害
・食事中に箸や茶碗を落とす
・身体の片側に力が入らない
・傾いてまっすぐ歩けない
・急に片側の手足が動かなくなる
・同じ側の顔に麻痺がある
なぜ糖尿病が脳梗塞リスクを高めるのか
糖尿病は血糖値が高くなりすぎる病気です。血糖値が上がりすぎると、血液がドロドロになるため血管が詰まりやすくなり、「脳梗塞のリスク」が高まることがわかっています。また血糖値が高い状態が続くと、細い動脈だけでなく太い動脈にもダメージを与えます。動脈は心臓から全身に酸素と栄養素を送り込む血管で、動脈硬化が進行すると内壁の弾力性がなくなったり詰まったりして脳梗塞や心筋梗塞などを引き起こすことがあります。国内外の研究で、糖尿病は動脈硬化性疾患の発症・死亡リスクを2~3倍上げることが知られています。
<動脈硬化とは>
動脈硬化とは、文字どおり動脈が硬くなる状態のことです。動脈硬化は、中高年の人に生じる病態と思われがちですが、実は小児期から徐々に進行し、様々な病気の原因となります。そのため、若い頃から動脈硬化の進行を予防することが大切です。動脈硬化は、糖尿病、高血圧、脂質異常などの生活習慣病によって進みますので、十分にご注意ください。
脳梗塞の再発率
一度脳梗塞を起こした患者さんは再発しやすく、発症後1年で10%、5年で35%、10年で50%の人が再発すると言われています。また糖尿病があると、血管を傷めるため、さらに脳梗塞の再発率が高くなると言われています。脳梗塞の再発を予防するには、まず生活改善を行うことが大切です。医師や栄養士などの指導の下、規則正しい生活を送ってください。なお、合併症予防のためにはヘモグロビンA1c値7.0%未満、空腹時血糖値130m/dL未満、随時血糖値180mg/dL未満にするのが良いとされています。
糖尿病患者が脳梗塞を予防するために必要なこと
脳梗塞を引き起こす主な原因は動脈硬化です。その動脈硬化を招く要因としては、高血圧症、高脂血症、糖尿病、喫煙などが挙げられます。つまり、脳梗塞は生活習慣病が要因となっているのです。脳梗塞を予防するためにも、まずは生活習慣の改善から行ってください。
【糖尿病患者が脳梗塞を予防するために必要なこと1】塩分を控える
食塩は1日8g未満が目標です。高血圧のある方は6g未満と言われています。漬物や梅干し、ラーメンの汁など塩分の高い食品を避けたり、量を少なくするなど工夫してください。
【糖尿病患者が脳梗塞を予防するために必要なこと2】禁煙
脳梗塞の要因となる生活習慣のなかで、極めてリスクが大きいのが喫煙です。喫煙をすると血管に傷ができたり、炎症が促進されるため動脈硬化が進行します。動脈硬化が進むと脳梗塞は再発しやすくなりますので、ご注意ください。
【糖尿病患者が脳梗塞を予防するために必要なこと3】お酒はほどほどに
過度な飲酒は動脈硬化に繋がると言われています。また飲酒の際には塩分の高い食事をとりがちです。適量のアルコール摂取に努めてください。
【糖尿病患者が脳梗塞を予防するために必要なこと4】適度な運動
適度な運動はエネルギーを消費するだけでなく、生活習慣病の改善につながります。ウォーキングなどの軽い運動でも十分な効果が得られますので、まずは散歩から始めてください。
【糖尿病患者が脳梗塞を予防するために必要なこと5】水分補給
体内の水分が不足して脱水症状になると血液が凝縮されて血栓ができやすくなり、血管が詰まる可能性が高まります。特に高齢の方は、体に蓄えられる水分量が減っているため普段から不足しがちです。1日に必要な水分量は1.5~2リットルになりますので、意識的に水分を摂取してください。
入浴時の注意
入浴は脳梗塞の引き金になることがあるため注意が必要です。主な原因としては、入浴にともなう「急激な血圧の変化」や「脱水」などが挙げられます。血圧の変動により血管に負担がかかり、脳梗塞を引き起こす可能性がありますので、注意してください。なお、入浴の時間は10分を目安とし、湯と温室の温度差を少なくしてください。また冬場は脱衣場にヒーターを置くようにする等の工夫も積極的に行ってください。
糖尿病や脳梗塞についてご相談したい方はいつでもご相談下さい
脳梗塞は治療が早いほど、脳を救える可能性が高くなります。血栓を効果的に溶かす薬が登場してから、特に早期治療の重要性が高まっています。ですので、深刻な後遺症を残さないためにも、「おかしい」と思ったらすぐに受診してください。「脳梗塞の症状」や「糖尿病の症状」にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.12.14
1型糖尿病の原因や治療法について解説します
糖尿病・代謝内科に関する記事です。
1型糖尿病はインスリンを作る膵臓に異常が起こることで発症する糖尿病で、「インスリン依存型」と呼ばれています。
この記事では、「1型糖尿病」について解説していきます。後半部分では「1型糖尿病の原因」や「治療法」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
1型糖尿病とは
1型糖尿病の症状
1型糖尿病の種類
1型糖尿病の原因
1型糖尿病の主な治療法
1型糖尿病のその他の治療法
1型糖尿病についてご相談したい方はいつでもご相談下さい
1型糖尿病とは
1型糖尿病とは、インスリンを分泌する膵臓の「β細胞:べーたさいぼう」が壊れ、高血糖状態になる病気です。世界的には糖尿病全体の約5%が1型糖尿病と言われています。糖尿病には大きく分けて1型と2型がありますが、1型はβ細胞の破壊によって生じるもので、運動不足や過食などの生活習慣によって起こる「2型糖尿病」とは性質が異なります。2型糖尿病について「糖尿病の方へ」でご説明していますので、ご興味のある方はご覧ください。
1型糖尿病の症状
1型糖尿病の典型的な症状は、口渇、多飲、多尿、体重減少です。インスリンが分泌されないと、血糖の上昇に伴い尿糖が排出され、浸透圧利尿が増えるため、脱水になります。またインスリンの不足はエネルギーの同化(蓄積)が出来なくなり痩せていきます。さらに、インスリンが全くなくなった状態ではケトン体が産生され、ケトーシスやケトアシドーシスという危機的状態となり、昏睡や死に至るケースもあります。ケトーシスやケトアシドーシスについては「日本糖尿病学会のホームページ」をご覧ください。
1型糖尿病の種類
1型糖尿病は、その破壊の進行のスピードによって以下の3タイプに分類されます。
【1型糖尿病の種類】劇症1型糖尿病
劇症1型糖尿病は、1型糖尿病の中で最も急激に発症し、数日間でβ細胞が破壊されてインスリン依存状態になるタイプです。1週間前後以内に糖尿病の急性合併症である「糖尿病ケトアシドーシス」になり危機的な状態に陥ることもあるため、速やかなインスリン投与が必要になります。
【1型糖尿病の種類】急性発症1型糖尿病
急性発症1型糖尿病は、1型糖尿病の中で最も頻度が高いタイプです。β細胞の破壊から数週間、数か月で症状が現れ、インスリン依存状態となります。
【1型糖尿病の種類】緩徐進行1型糖尿病
緩徐進行1型糖尿病は、発症から半年か数年をかけてインスリンの分泌が低下していき、最終的にインスリン依存状態に陥るタイプです。このタイプでは、すぐにインスリン依存状態になりませんが、早期に膵臓を保護する治療を行うことで進行を遅らせることができる場合があるため、早期治療が望まれます。
1型糖尿病の原因
1型糖尿病の原因はまだ不明な点もありますが、主に「自己免疫異常」と「ウイルス感染」が関わっていると考えられています。自己免疫とは、細菌やウイルスなどの外敵から体を守るための防御システムで、何らかの原因によって免疫に異常が生じると、正常な細胞を攻撃してしまいます。β細胞も例外ではなく、免疫異常がβ細胞を破壊することでインスリンの分泌が低下します。ウイルス感染においては、「レトロウイルス」「サイトメガロウイルス」「麻疹ウイルス」などが関連していると言われています。「日本内分泌学会」でも同様のことを伝えています。
1型糖尿病の主な治療法
1型糖尿病の治療はインスリン療法が基本です。
【1型糖尿病の主な治療法】インスリン療法
インスリン療法とは、患者さん自身がインスリン製剤を継続的に投与して血糖をコントロールする治療法のことです。インスリン製剤を投与する方法として、「頻回ひんかいインスリン注射療法」と「持続皮下インスリン注入療法」があります。頻回インスリン注射療法は、一般的にペン型の注射器を用いて1日に数回インスリン注射を行う方法です。お腹、太もも、上腕、お尻に注射することが推奨されています(これらの部位を少しずつ、ずらしながら注射します)。一方、持続皮下インスリン注入療法は、携帯型のインスリンポンプを使用して皮下に留置した挿入した「カニューレ」からインスリンを持続的に注入する方法です。インスリンの注入量や注入速度を細かく調整できるため、頻回インスリン注射療法で血糖コントロールが困難な人や低血糖を頻発する人、食事や勤務時間が不規則な人、妊娠中あるいは妊娠の予定がある人などに向いています。
1型糖尿病のその他の治療法
1型糖尿病の治療には、インスリン療法以外に「経口血糖降下薬による治療」や「移植手術」があります。また1型糖尿病は、生活習慣の乱れを原因としたものではありませんが、2型糖尿病と同様、食事・運動習慣に良くない点があれば、その改善が必要です。
※経口血糖降下薬とは、血糖値を下げる飲み薬のことです。
【1型糖尿病の治療法】経口血糖降下薬による治療
1型糖尿病に対する主な経口血糖降下薬に「α(アルファ)グルコシダーゼ阻害薬」があります。この薬には食べ物に含まれる糖質の消化・吸収を遅らせ、食後の血糖値の上昇を緩やかにする作用があるため、食後過血糖がある場合に使用されます。
【1型糖尿病の治療法】移植手術
1型糖尿病が重症の場合には、「膵臓移植」や「膵島移植」が適応となる場合があります。ただし、根治を目指せる治療法であるものの、ドナー不足などの問題から日本ではまだあまり行われていません。しかし近年では、IPS細胞などからβ細胞をつくる研究が行われているため、今後はドナーの有無にかかわらず移植できることが期待されています。
【1型糖尿病の治療法】食事療法
食事療法とは、医師や管理栄養士の指示に基づいて献立を組み立て、食事の量や成分を増減させることで病気の改善を目指すものです。「食事療法=カロリー制限」の印象があるかもしれませんが、単に摂取カロリーを制限すればよいというものではなく、必要な栄養素を過不足なく摂取することが原則です。そのため、食品に含まれる栄養素やエネルギー量を知っておくことも大切です。なお、1型糖尿病の方が、血糖値の高くなりやすい食事を摂っていると、インスリンをたくさん打っても「血糖値の下がりが悪くなること」があります。ですので、インスリン療法と食事療法は同時に行ってください。
【1型糖尿病の治療法】運動療法
運動療法とは、運動を行うことで障害や疾患の治療を行う療法です。糖尿病の方に対しては、薬物療法・食事療法と並び、重要性の高い治療方法であると言われています。なお、運動の方法としては有酸素運動が効果的で、ウォーキングや水泳、自転車やラジオ体操などを無理なく続けることが大切です。近年は、短時間高負荷の無酸素運動による筋肉トレーニングの効果も注目されています。
1型糖尿病についてご相談したい方はいつでもご相談下さい
糖尿病になっても、初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。1型糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.12.13
糖尿病と歯周病の関係
糖尿病・代謝内科に関する記事です。
歯周病は細菌感染による慢性の炎症です。歯周病が進行すれば膿が出たり、歯がグラグラして抜けてしまうことはよく知られていますが、近年では口の中だけに留まらず、様々な生活習慣病と関係があることがわかってきております。その一つが糖尿病です。
この記事では、「糖尿病と歯周病の関係」について解説していきます。後半部分では「糖尿病患者の歯周病治療」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
歯周病とは
糖尿病患者は歯周病になりやすい
糖尿病と歯周病がそれぞれに及ぼすリスク
糖尿病患者の歯周病治療
歯周病治療で血糖値が下がります
歯周病予防のために必要なこと
糖尿病患者で歯周病が不安な方はご相談ください
歯周病とは
歯周病とは、細菌の感染によって引き起こされる炎症性疾患で、歯の周りの歯茎(歯肉)や、歯を支える骨などが溶けてしまう病気です。炎症が歯茎に限定されているときは歯肉炎、それ以上に進行すると歯周炎(歯槽膿漏)と呼ばれます。歯周病は自覚症状に乏しいため、気がつかないうちに進行します。そして、さらに進行すると膿が出たり歯が動揺してきて、最後には歯を抜かなければならなくなってしまいます。このようなことから歯周病は、初期の段階でしっかりケアすることが何より大切だと言えます。
糖尿病患者は歯周病になりやすい
糖尿病を持つ人は、歯周病になりやすいことが知られています。また糖尿病のコントロールがよくない場合や罹病期間が長い場合には、歯周病の進行が速く、早期に重症化しやすいと言われています。これには「歯周病細菌が糖分を好むため、唾液中の糖によって増殖しやすいこと」「免疫力の低下」「唾液量の低下」「血液の循環が悪いこと」、さらに「歯肉の血管がもろくなり傷が治りにくいこと」など、様々な理由が関係しています。
糖尿病と歯周病がそれぞれに及ぼすリスク
近年、歯周病は「糖尿病網膜症」「糖尿病腎症」「糖尿病神経障害」などと並び、糖尿病の合併症の一つに数えられています。糖尿病は、血糖をコントロールするインスリンが不足したり、うまく作用しないために、血液中に糖分があふれてしまう病気です。歯周病により、炎症を引き起こすサイトカイン(細胞から分泌される生理活性物質の総称)の一種であるTNF-αという物質が作られ、血液中を巡りだすと、さらにインスリンの働きが低下します。その結果、高血糖が続いて糖尿病が悪化してしまいます。また、歯周病で歯を失ってしまうと、食べ物をよくかむことができなくなり、軟らかい物ばかりを食べてしまうなど、食生活の偏りを招き、糖尿病の要因となります。このように糖尿病が歯周病を悪化させ、歯周病が悪化すると糖尿病をさらに悪化させるという悪循環が起こります。そして糖尿病が悪化すると、歯周病以外の深刻な合併症を引き起こすリスクが高まることにつながってしまうのです。
糖尿病患者の歯周病治療
歯周病の治療は、早期発見、早期治療が重要です。炎症がまだ歯肉にとどまっている歯肉炎であれば、ほとんどの場合に正しい歯磨きや歯石除去で治ります。正しい歯の磨き方をぜひ歯科医にご相談ください。なお、炎症が歯肉を通り越して歯槽骨や歯根膜まで及んでいる歯周炎であれば、歯周ポケットの深部まで徹底的に感染源を除去するなど、専門的な治療が必要となります。歯周病の進行の程度によっては外科的な処置をすることもありますので、歯周病専門医や、日本糖尿病協会の歯科医師登録医に受診することをお勧めします。
歯周病治療で血糖値が下がります
歯周病の治療をすると「血糖コントロールが改善する」という研究成果が数多く報告されています。ここで言う「歯周病治療」とは、患者さん自身のブラッシングによるプラークコントロールをしっかり行い、歯科医院で炎症の原因となっている歯石を確実に取り除くことです。歯肉の炎症をコントロールできればインスリン抵抗性が改善し、血糖コントロールも改善するということが、日本での研究を含めた多くの臨床研究で報告されています。「糖尿病ネットワーク」でも同様のことを伝えています。
歯周病予防のために必要なこと
歯周病は感染症であるとともに、生活習慣が発症のきっかけになることから「生活習慣病」とも言われています。そのため、「正しい歯磨き」や「歯石除去」だけでなく、規則正しい生活リズムを心掛け、適切な食生活を送る必要があります。また、歯周病を防ぐには、毎日のブラッシングによるお家でのケアとともに、定期的な検診や歯石除去などの、専門家によるケアが必要です。ぜひ定期的な検診や予防処置を受けるよう心掛けてください。なお、歯磨きだけでは取り除くことができない歯石については、歯科医院でスケーリングやルートプレーニングという歯周病の治療があります。スケーリングとは、スケーラーという器具を用いて歯にこびりついた歯石を除去する歯周病の治療法です。ルートプレーニングとは、キュレットという器具を用いて歯茎の内部に入り込んだ歯石を除去する歯周病の治療法です。詳しくは「日本歯周病学会のホームページ」に記載していますので、ぜひご覧ください。
糖尿病患者で歯周病が不安な方はご相談ください
歯周病と糖尿病は、どちらも好ましくない生活習慣によって発症する生活習慣病であり、どちらも自覚症状がないまま進行します。そのため定期的な「歯科検診」や「健康診断」が大切です。どちらかの病気が見つかったら進行を止める治療をするとともに、歯周病なら糖尿病、糖尿病なら歯周病の「発症」や「兆候」がないか、こまめに確認するようにしてください。歯周病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.12.12
糖尿病が高める感染症リスクと予防について
糖尿病・代謝内科に関する記事です。
糖尿病の方は様々な感染症にかかりやすく、また重症化しやすいと言われています。この記事では、「糖尿病と感染症の関係」について解説していきます。後半部分では「糖尿病と新型コロナウイルスの関係」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病はなぜ感染症リスクを高めるのか
糖尿病の方がかかりやすい感染症
糖尿病と新型コロナウイルスの関係
糖尿病の方が感染症にかかったら
糖尿病の方は自己判断で薬物療法を中止しないこと
感染症予防について不安な方はお気軽にご相談ください
糖尿病はなぜ感染症リスクを高めるのか
糖尿病をお持ちの方は様々な感染症にかかりやすく、また重症化しやすいと言われています。では、なぜ糖尿病をお持ちの方は感染症にかかりやすいのでしょうか。主な理由は以下の5つです。
【糖尿病の人が感染症にかかりやすい理由1】免疫反応の低下
免疫反応とは、一度感染した病原体に対し、体内でそれに対する抗体が作られ、次に同じ病原体が体内に侵入しようとしたときに、それを防ぐように働く仕組みのことです。高血糖では、この免疫反応が弱くなっています。ですので、糖尿病をお持ちの方は感染症にかかりやすいと言われています。
【糖尿病の人が感染症にかかりやすい理由2】免疫機能の低下
白血球の一種である好中球は、体内に入り込んだウイルスや細菌を食べる働きがあります。しかし、高血糖時はこの機能が低下してしまいます。
【糖尿病の人が感染症にかかりやすい理由3】血流が悪くなる
高血糖では、細い血管の血液の流れが悪くなります。このような状態では、酸素や栄養が十分に行き渡らず、細胞の働きが低下したり、白血球が感染部位に到達しにくくなって、感染しやすくなります。また、感染で受けたダメージの回復にも時間がかかります。
【糖尿病の人が感染症にかかりやすい理由4】神経障害
糖尿病に特有な合併症の一つに神経障害があります。神経障害があると、内臓の活動が乱れやすく、膀胱炎や胆嚢炎の原因になります。また、痛みを感じる神経も障害されるので、症状が現れにくく感染症に気づくのが遅れ、その間に病気が進行してしまいます。
【糖尿病の人が感染症にかかりやすい理由5】血糖値がいつもより上昇する
細菌類に感染すると、インスリンを効きにくくする物質が多くなり、血糖値はいつもより上昇します。このことが、糖尿病の状態をより悪くし、感染症をさらに進行させてしまうという悪循環が生まれます。
糖尿病の方がかかりやすい感染症
糖尿病の方は、どのような感染症にかかりやすいのでしょうか。ここでは、「糖尿病の方がかかりやすい感染症」をいくつかご紹介します。
【糖尿病の方がかかりやすい感染症1】歯周病
歯周病は、口の中の細菌による歯茎の慢性感染症です。炎症が歯茎に限定されているときは歯肉炎、それ以上に進行すると歯周炎(歯槽膿漏)と呼ばれます。歯周病はある日突然、重度の症状が出るのではなく、徐々に進行する病気です。したがって初期の段階では、痛みがほとんどないため症状に気がつかなかったり、放置したりする人も多いようです。しかし、放っておけば症状はどんどん進んでしまうので、そうなる前にしっかりケアすることが大切です。糖尿病の方は歯周病になりやすいばかりでなく、歯周病のために血糖コントロールが改善しにくくなってしまいますので、ご注意ください。
【糖尿病の方がかかりやすい感染症2】尿路感染症
尿路感染症とは、尿の通る経路で起こる感染症です。尿路感染症は頻度が一番多く、膀胱炎、急性腎盂腎炎がその代表です。糖尿病の神経障害をお持ちの方では、「神経因性膀胱」といって排尿がうまくいかず尿が滞る場合があり、尿路感染にかかりやすいと言われています。
【糖尿病の方がかかりやすい感染症3】皮膚感染症
糖尿病患者さんの中には、皮膚に病原体が入り込み「皮膚感染症になる人」がいます。単に皮膚感染症といっても、「足白癬(水虫)」や「カンジダ症」など様々なものがあります。皮膚感染症については「糖尿病情報センターのホームページ」で詳しくご説明しておりますので、ご興味のある方はご覧ください。
【糖尿病の方がかかりやすい感染症4】呼吸器感染症
呼吸器感染症とは、鼻やのど、気管支や肺など、空気の通り道に関連した臓器に生じる感染症を指します。風邪やインフルエンザといった身近な病気だけではなく、結核なども呼吸器感染症に含まれます。呼吸器感染症は、どの年齢層の誰にでも発症し得る病気であり、重症度も軽症から重症まで様々であることから、病気の原因や重症度に合わせて治療を行なうことが重要となります。なお、糖尿病の方は結核にかかる割合が高いと言われており、結核と診断がついた人の約15%が糖尿病だったと言われています。
糖尿病と新型コロナウイルスの関係
「新型コロナウイルス感染症(COVID-19)診療の手引き・第8.1版」によると、コロナウイルスに感染して重症化するリスクが高い基礎疾患のひとつとして、糖尿病が挙げられています。糖尿病が新型コロナウイルスに感染すると、糖尿病がない患者さんと比較して、重症化や死亡のリスクが2 倍程度まで上昇することが明らかになっています。また血糖コントロールが不良の場合、死亡率が高いことも報告されています。
糖尿病の方が感染症にかかったら
糖尿病の方が感染症にかかった際は、重症化する前に適切な治療を行うことが重要です。症状が軽いからといって決して侮ることなく、早めに医療機関を受診してください。なお、糖尿病の方が感染症にかかり、熱が出る・下痢をする・吐く、また食欲不振によって、食事ができないときのことを「シックデイ(体調の悪い日)」と言います。このような状態では、血糖コントロールが日頃は良好な方でも、著しい高血糖になり、たいへん重い状態になることがあります。また、体調が悪いことで食事ができずに低血糖になる可能性もあるため、血糖値の確認が大切です。糖尿病の方はシックデイの対処を予め主治医に聞いておくこと、実際シックデイでどうしたらよいか迷った場合は、「主治医に連絡をして相談すること」が重要です。
糖尿病の方は自己判断で薬物療法を中止しないこと
感染症にかかり、食事の量がいつもより少なくなったからといって、糖尿病の経口薬の服用やインスリン注射を、患者さん自身の判断で中止するのはとても危険です。病気により血糖値が高くなっているのに加え、薬を中止することで血糖値が極端に高くなり、ケトーシス(血液の酸性化)が起き、昏睡に陥ることもあります。薬の量をどう調節するかは、あらかじめ主治医の指示「シックデイルール」を受けて、それに沿って判断してください。
※シックデイの時の家庭での対応の基本を「シックデイルール」と言います。
感染症予防について不安な方はお気軽にご相談ください
糖尿病の方が、「新型コロナウイルスに感染しやすい」ということはないようですが、他の感染症と同じく“重症化の危険”は指摘されています。ですので、まずは感染予防のための「マスク着用」や「手洗い」、「三密を避ける」などの対策をしっかりと行い、普段から血糖値を良好に保って“重症化を防ぐこと”が何より重要です。感染症予防について不安な方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.12.11
糖尿病が引き起こす敗血症のリスク
糖尿病・代謝内科に関する記事です。
敗血症は、あらゆる感染症に続いて起こりうる病態です。敗血症をより早期に察知するためにも、敗血症に関する基本的な知識をもっておく必要があります。
この記事では「敗血症」について解説していきます。後半部分では「敗血症予防のために気をつけること」について解説しておりますので、ぜひ最後までご覧ください。
.cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
敗血症とは
敗血症の症状
敗血症性ショックとは
敗血症と敗血症性ショックの違い
糖尿病の人はなぜ敗血症にかかりやすいのか
敗血症予防のために気をつけること
敗血症や糖尿病について不安な方はお気軽にご相談ください
敗血症とは
敗血症とは、何らかの細菌やウイルスに感染することによって全身に様々な影響が及び、心臓、肺など体の重要な臓器の機能が障害(臓器不全)される病気のことです。全身性炎症反応症候群(ぜんしんせいえんしょうはんのうしょうこうぐん)とも言います。
敗血症は組織障害や臓器障害をきたすため、敗血症と診断されたら、ただちに治療を開始することが重要です。治療が遅れると、全身のバランスが崩れ、低血圧による意識障害などを引き起こしてショック状態となります。
その結果、多数の臓器に障害が及ぶ「多臓器不全」となります(多臓器不全になると、数時間で死亡してしまう可能性が高くなります)。
敗血症は軽度な感染症から進行することもあるため、特に乳幼児や高齢の方、持病のある方などで発熱などの症状が長引く場合は、できるだけ早く医療機関を受診してください。
「敗血症について解説しているサイト」でも同様のことを伝えています。
敗血症の症状
敗血症では、何か1つの症状が出るというようなことは基本的にありません。
障害が起きている臓器によって、様々な症状が現れるのが特徴です。
初期の主な症状としては、悪寒を感じたり、全身のふるえや発熱、発汗などが見られたりすることが多く、症状が進行してくると、心拍数や呼吸数の増加、血圧低下、排尿困難、意識障害などが生じてきます。
なお、重症化してしまうと、腎不全や肝不全といった臓器不全、敗血性ショックを招き、命を落とす危険が高まります。
敗血症性ショックとは
敗血症性ショックとは、日本救急医学会の定義では「臓器障害または臓器灌流異常をともなう敗血症のうち、適切な輸液負荷を行っても低血圧が持続する状態」とされています。
臓器障害を伴う敗血症は一般に重症敗血症と言われますので、平たく言えば「血圧が下がった重症敗血症」となります。
敗血症性ショックでは、炎症性サイトカインと呼ばれる物質が放出され、人の血管の中の血管内皮細胞と呼ばれる細胞を傷つけます。
その結果、血管内に微小血栓を作り、DIC(播種性血管内凝固症候群)と呼ばれる状態などに落ち入り多臓器障害や多臓器不全を起こすことになります。
敗血症性ショックについて詳しく知りたい方は「敗血症および敗血症性ショックについて解説しているサイト」をご覧ください。
敗血症と敗血症性ショックの違い
敗血症は、 菌血症やほかの感染症に対する重篤な全身性の反応に加え、体の重要な器官の機能不全が起こる病態です。
一方、敗血症性ショックは、敗血症によって生命を脅かす低血圧(ショック)および臓器不全が引き起こされている病態です。
つまり、重症敗血症の病態のなかでショックを呈したものが「敗血症性ショック」になります。
敗血症性ショックは、放置することで命にかかわります。
そのため積極的な治療が必要になります。
糖尿病の人はなぜ敗血症にかかりやすいのか
糖尿病の方は感染症にかかりやすい状態です。
そのため、糖尿病をお持ちの方は敗血症を引き起こしやすいと言われています。
では、なぜ糖尿病をお持ちの方は感染症にかかりやすいのでしょうか。
主な理由は以下の5つです。
【糖尿病の人が感染症にかかりやすい理由1】血流が悪くなる
高血糖では、細い血管の血液の流れが悪くなります。
血液の流れが悪くなると、細胞の働きが低下し、白血球が感染部位に到達しにくくなり、感染しやすくなります。
また感染で受けたダメージの回復にも時間がかかります。
【糖尿病の人が感染症にかかりやすい理由2】免疫機能の低下
白血球の一種である好中球は、体内に入り込んだウイルスや細菌を食べる働きがあります。しかし、高血糖時はこの機能が低下してしまいます。
【糖尿病の人が感染症にかかりやすい理由3】免疫反応の低下
一度感染したことのある病原体には「抗体」が作られるため、次に体内に侵入しても感染しづらくなります。これを「免疫反応」といいます。
高血糖時の時は、この免疫反応が弱くなることがわかっています。
【糖尿病の人が感染症にかかりやすい理由4】神経障害
糖尿病に特有な合併症の一つに神経障害があります。
神経障害があると、内臓の活動が乱れやすく、膀胱炎や胆嚢炎の原因になります。
また、痛みを感じる神経も障害されるので、症状が現れにくく感染症に気づくのが遅れ、その間に病気が進行してしまいます。
糖尿病の神経障害については「糖尿病情報センターのホームページ」をご覧ください。
【糖尿病の人が感染症にかかりやすい理由5】血糖値がいつもより上昇する
細菌類に感染すると、インスリンを効きにくくする物質が多くなり、血糖値はいつもより上昇します。
このことが、糖尿病の状態をより悪くし、感染症をさらに進行させてしまうという悪循環が生まれます。
敗血症予防のために気をつけること
敗血症を予防するには感染症を予防することが大切であり、万が一感染症にかかったとしても悪化させないよう注意することで発症のリスクを下げることができます。そのためにも、日頃から手洗いや手指消毒、マスク着用などの基本的な感染対策をしっかり行い、規則正しい生活を心がけることが最も重要です。また、感染症が悪化して敗血症に進行するのを防ぐには、感染症が疑われる症状がある場合、できるだけ早く医療機関を受診して、適切な治療を受けることが大切です。
敗血症や糖尿病について不安な方はお気軽にご相談ください
上述した通り、敗血症は軽度な感染症から進行することもあるため、できるだけ早く治療することが大切です。持病がある人(糖尿病、呼吸器疾患、心疾患、透析を受けている人など)や免疫抑制剤などを内服している人は、体調が悪い際は我慢せず、早めに受診することをお勧めします。敗血症の症状にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.12.11
糖尿病と脱水症状の関係
糖尿病・代謝内科に関する記事です。
脱水症状が起こるのは、夏の暑い時や熱中症の時だけではありません。糖尿病によって「高血糖」の状態が続くと、のどが渇いたり、尿の量や回数が増えたりすることがあります。
この記事では、「糖尿病と脱水症状の関係」について解説していきます。後半部分では「水分の摂取目安」や「水分補給のポイント」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
脱水症状は糖尿病症状の1つ
なぜ糖尿病になると脱水症状になるのか
糖尿病が引き起こす危険な脱水症状
水分は食事からも摂取できます
水分の摂取目安
水分補給のタイミング
水分補給のポイント
糖尿病についてはお気軽にご相談ください
脱水症状は糖尿病症状の1つ
糖尿病は症状の自覚が難しい病気です。血糖値が少し高い段階では、自覚する症状はほぼありません。しかし高血糖のままある程度の時間が経過すると、のどが渇いたり、尿の量や回数が増えたりすることがあります。以下、糖尿病の主な初期症状です。
<糖尿病の初期症状>
・のどが渇いて沢山の水がほしくなる
・立ちくらみ
・全身の倦怠感、疲労感
・手足のしびれ、冷え、むくみ
・皮膚のかゆみ、乾燥
・目がかすむ
・視力の低下
・やけどの痛みを感じにくい
・食べているのに痩せる
・残尿感がある
・尿の回数が多くなり、量も増える
・尿の臭いが気になる
なぜ糖尿病になると脱水症状になるのか
糖尿病になると次のような理由から脱水症状を起こしやすくなります。
【糖尿病になると脱水症状になる理由1】尿量が増えるから
血糖値が高い状態が続くと、それを薄めるために血液の水分量が増えます。すると、増えた水分を排出するために尿の量が増え、脱水を起こしやすくなります。
【糖尿病になると脱水症状になる理由2】治療薬の影響
糖尿病の治療薬に「SGLT2阻害薬」という種類の薬があります。この薬はグルコースの再吸収を阻害し、尿へ糖の排泄を促す仕組みで血糖を下げるのですが、糖とともに水分も排泄されるため、尿の量が増えます。
【糖尿病になると脱水症状になる理由3】汗の量が調整しにくいから
糖尿病の合併症として神経障害が起こると、汗を調整する神経が鈍り、汗を異常にかいて脱水を起こしやすくなります。
糖尿病が引き起こす危険な脱水症状
高血糖による脱水症状が続くと「糖尿病ケトアシドーシス」や「高血糖高浸透圧症候群」などの合併症が起こり、意識が朦朧とすることがあります。重症になると昏睡状態で倒れることもありますので注意してください。
【糖尿病が引き起こす危険な脱水症状1】糖尿病ケトアシドーシス
糖尿病ケトアシドーシスとは、糖尿病急性合併症である「糖尿病昏睡」のひとつです。喉の乾き、多尿、全身の倦怠感などの症状に引き続いて急激に発症し、悪化すると呼吸困難や吐き気、嘔吐、腹痛、意識障害などが起こります。
【糖尿病が引き起こす危険な脱水症状2】高浸透圧高血糖症候群
高浸透圧高血糖症候群は糖尿病の急性合併症の一つで、高血糖に関連する病態です。糖尿病の急性合併症である「糖尿病ケトアシドーシス」に比べて、インスリンの不足やケトン体の増加は大きくありませんが、著しい高血糖とそれに伴う高度の脱水状態がみられます。また、死亡率が10〜20%と高いという特徴があります。
1日に必要な水分量
厚生労働省によると、成人が1日に必要とする水分量は2.5リットルです。もう少し細かくいうと、必要水分量は年齢や体重で異なります。たとえば、年齢が60歳で体重60kgの場合の必要水分量は1.8リットルです。年齢が25歳で体重50kgの場合は、必要水分量が2.0リットルとなります。
水分は食事からも摂取できます
「水分補給=水を飲む」と考えてしまいますが、食品にも水分が含まれているため、食事からも水分を摂ることができます。そのため、食事の内容も重要です。水分をたっぷり含んだご飯やサラダ、スープを良く食べる人は食事から摂取する水分量も多くなります。水分や栄養素を取るための食事については「千葉県栄養士会のホームページ」をご覧ください。
水分の摂取目安
上述した通り、一般的に成人が1日に消費する水分量は約2.5リットルです。したがって、最低でも1日でこの量を補給することが必要です。なお、このうち体内で作られる水分量が約0.3リットル、食事から摂る水分量が約1リットルあるため、水分補給としては約1.2リットルが必要だと言えます(汗や尿の量に合わせて適宜補給をしてください)。
水分補給のタイミング
水分補給のタイミングは、主に汗をかくタイミングです。汗をかく前後で身体に水分を補給してあげるのが理想的です。
【水分補給のタイミング1】起床時
成人で1晩にコップ1杯ほどの寝汗をかいていると言われています。そのため、寝起きに水を飲むことで寝ている間に失った水分を補うことができます。
【水分補給のタイミング2】運動時
運動中の水分補給のタイミングとしては、運動「前・中・後」がおすすめです。夏は深部体温を上げないように冷たい水で、冬は常温または白湯などで体温を下げないように工夫してください。なお、運動すると発汗し体温が上昇しますが、水分補給をすることで脱水症状の予防や体温の上がりすぎを防ぎます。
【水分補給のタイミング3】入浴前後
入浴中はたくさんの汗をかきます。汗をかくことで血液中の水分が減り、血行が悪くなるため、血管が詰まりやすくなるのです。そのため、入浴前後には水分補給を行ってください。
【水分補給のタイミング4】就寝前
寝ている間は汗をかくため、脱水症状にならないためにも水分補給が必要です。特に飲酒した場合は注意しなければなりません。「お酒を飲んでそのまま寝る」という人も多いかもしれませんが、アルコールは利尿作用があるため、水分を体外に排出します。また、アルコールの分解で水を必要とすることから飲酒後は脱水症状となりやすいのです。注意してください。
水分補給のポイント
水分補給は、一度に多量に摂ると体内で利用されずに排出されてしまうため、こまめに摂ることが大切です。また糖尿病の患者さんは「のどの渇き」に気がつきにくいため、1日の中で水分補給をするタイミングを決めると確実な脱水予防につながります。たとえば、コップ1杯(150ml)を1日8回、起床時、3回の食事、入浴前、就寝前に必ず摂るようにして、残り300mlを日中の合間に飲むようにすると、適切な水分摂取ができます。
糖尿病についてはお気軽にご相談ください
糖尿病になっても、初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.12.02
【糖尿病改善と予防】運動療法の効果や注意点について
糖尿病・代謝内科に関する記事です。
この記事では、糖尿病治療の基本である「運動療法」について解説していきます。後半部分では、「運動療法の注意点」について解説していますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
運動がなぜ糖尿病に効果的なのか
運動療法とは
運動療法の目安:どの程度の運動が良いのか
運動療法の注意点
運動療法についてお気軽にご相談ください
運動がなぜ糖尿病に効果的なのか
日本人の糖尿病患者さんの約95%が「2型糖尿病」と言われています。2型糖尿病の原因には色々とありますが、主に「太り過ぎ」「運動不足」「ストレス」などの生活習慣によって引き起こされやすくなることが知られています。そのため運動を習慣づけ、規則正しい食生活を送ることが糖尿病予防の大きな一歩となります。なお、運動には血液中のブドウ糖を消費して血糖値を下げたり、肥満を解消して筋肉などでのインスリンの働きを高めたりなど様々な効果があります。また、「ストレス性疾患の改善」にも効果が期待されています。
運動療法とは
運動療法は糖尿病治療の基本の1つです。食後の運動により食後高血糖を抑えて血糖コントロールをよくすることや、運動を継続することでインスリンの働きをよくすることが重要な目的です。また、2型糖尿病患者さんでは、脳卒中の発症率や死亡リスクが運動療法により半減することが明らかになっています。運動療法は、これまで運動医学由来の整形外科的なアプローチが主体でしたが、近年では“生活習慣病改善”や“心臓リハビリテーション”のような内科的アプローチも臨床で活用されるようになってきています。運動療法について「厚生労働省のホームページ」に詳しく記載していますので、ご興味のある方はご覧ください。
運動療法の目安:どの程度の運動が良いのか
運動の頻度は「できれば毎日」、少なくとも“週に3~5回行うのが良い”とされています。運動強度については、中等度の全身を使った有酸素運動、運動時間については各20~60分間行い、計150分以上が一般的に勧められています。また、週に2~3回のレジスタンス運動を同時に行うことが勧められています。「有酸素運動」と「レジスタンス運動」については、以下をご覧ください。
【糖尿病を改善するための運動1】有酸素運動
有酸素運動とは、筋肉を収縮させる際のエネルギーに酸素を使う運動のことです。ジョギングや水泳、エアロビクス、サイクリングといった少量から中程度の負荷をかけて行う運動が代表的です。有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。有酸素運動について詳しく知りたい方は「糖尿病を改善するための運動を紹介しているサイト」をご覧ください。
【糖尿病を改善するための運動2】レジスタンス運動
レジスタンス運動とは、筋肉に負荷をかける動きを繰り返し行う運動のことです。スクワットや腕立て伏せ・ダンベル体操など、標的とする筋肉に抵抗をかける動作を繰り返し行う運動をレジスタンス運動と言います(レジスタンス(Resistance)は和訳で「抵抗」を意味します)。レジスタンス運動は、筋肉量増加・筋力向上・筋持久力向上を促す筋力トレーニングとして高齢者からアスリートまで広く行われています。
運動療法の注意点
その日の体調や血糖コントロールの状態のほか、合併症の有無などによって、運動を行ってはいけない場合があります。運動療法を始める前に必ずメディカルチェックを受け、主治医のアドバイスを受けるようにしてください。以下、運動療法の主な注意点です。
【運動療法の注意点1】準備体操
急に運動を始めるとケガをする可能性があります。特に運動習慣がない方は注意が必要です。ケガをしないためにも、運動する前はしっかりと準備体操を行なってください。
【運動療法の注意点2】水分補給
運動中は、こまめに水分補給をし、脱水にならないようにすることも大切です。運動中は想像以上に汗をかいておりますので、こまめに水分補給を行ってください。
【運動療法の注意点3】血圧
運動をすると、一時的に血圧は上がります。ですので、重症の高血圧の方、労作性狭心症や心不全、腎不全、重症の眼底網膜病変などを合併している方は運動に注意が必要です。運動をはじめるにあたっては、主治医とよく相談してから行ってください。
【運動療法の注意点4】軽い運動
気合を入れて運動することはいいことですが、ケガをする可能性があります。特に運動習慣がない方は危険です。運動する際は無理せず、軽い運動から始めてください。
【運動療法の注意点5】高血糖
血糖がコントロールされていないⅠ型糖尿病患者さん、空腹時血糖250mg/dL以上または尿ケトン体陽性者では、運動中に高血糖になることがあります。ですので、運動療法を始める前に必ずメディカルチェックを受け、主治医のアドバイスを受けるようにしてください。
【運動療法の注意点6】低血糖
運動を行う時間に決まりはありませんが、空腹時は低血糖になる可能性があるので避けてください。また、インスリンや内服薬で治療している患者さんでは、運動中だけでなく、運動したのち、しばらく時間が過ぎた後でも低血糖が起こることがあるので注意してください。
運動療法についてお気軽にご相談ください
糖尿病になっても初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。運動療法に取り組みたいと考えている方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.12.01
糖尿病の原因となる食べ物について
糖尿病・代謝内科に関する記事です。
糖尿病はインスリンが十分に働かないために、血液中を流れるブドウ糖という糖が増えてしまう病気です。血糖の濃度が何年間も高いままで放置されると血管が傷つきます。そして将来的に心臓病や、失明、腎不全といった、より重い病気につながります。そのため糖尿病の症状が見られた際には放置せず、速やかに糖尿病専門医による診察を受けることが大切です。
この記事では、「糖尿病の原因となる食べ物」について解説していきます。後半部分では「糖尿病予防につながる食事のポイント」について解説しておりますので、ぜひ最後までご覧ください。 .cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病の原因となる食生活の特徴
日本人の糖尿病患者さんの約95%が2型糖尿病
糖尿病の原因となる食べ物について
積極的に取り入れたい食べ物
食物繊維を多く含む食べ物
極端な糖質制限はかえって悪影響です
糖尿病予防につながる食事のポイント
食生活の見直し、糖尿病予防についてご相談ください
糖尿病の原因となる食生活の特徴
糖尿病になってしまった一番大きな原因は、「糖質・炭水化物」の摂り過ぎです。糖質の多い食品を多く摂取すると、血糖は上がりやすくなります。また、糖質が多い食品を摂取すると、血液中のブドウ糖の量が急激に上昇します。通常であれば、すい臓からインスリンが分泌され、2~3時間もすれば食事前の血糖値に戻りますが、糖質を摂りすぎたり、血糖値を急上昇させるような食べ方をしたりすると、血糖値がうまく下がらず、糖尿病をはじめとした様々な健康トラブルの原因になるのです。
日本人の糖尿病患者さんの約95%が2型糖尿病
日本人の糖尿病患者さんの約95%が「2型糖尿病」と言われています。2型糖尿病の原因には色々とありますが、主に「太り過ぎ」「運動不足」「ストレス」などの生活習慣によって引き起こされやすくなることが知られています。そのため、生活習慣を改善していくことが糖尿病予防の大きな一歩となります。糖尿病にお心当たりのある方は、食事の取り方に気を付け、運動を習慣化することから始めてください。
糖尿病の原因となる食べ物について
上述した通り、糖質の多い食品を多く摂取すると、血糖は上がりやすくなります。特に甘いものなど単純糖質を含む食品は、急激な血糖上昇の原因になりますので、注意が必要です。以下、糖尿病の原因となりやすい食べ物です。
・白米
・食パン、菓子パン
・うどん、焼きそば、スパゲティなどの麺類
・かぼちゃ、じゃが芋、さつまいも、とうもろこし
・ホットケーキ、ケーキ
・饅頭
・スナック菓子、クッキー、せんべい
・ようかん、饅頭
・ジュース
積極的に取り入れたい食べ物
糖尿病改善のためには、食物繊維が含まれる食品を多く摂るように心掛けてください。食物繊維には、食後の血糖値上昇を抑え、便通を改善させる効果があります。さらに、水に溶ける食物繊維(水溶性食物繊維)には、血中コレステロールの上昇を抑える効果があります。なお、食物繊維の目標は、18~64歳においては、男性は1日21g以上、女性は1日18g以上と言われています(参照:日本人の食事摂取基準2020年版)。
食物繊維を多く含む食べ物
食物繊維を多く含む食べ物には、野菜、海藻、きのこなどが挙げられます。
【食物繊維を多く含む食べ物1】野菜
野菜は低カロリーで食物繊維が多く、糖質や脂質の代謝に必要な「ビタミン・ミネラル」が含まれています。特にブロッコリーや小松菜などの緑黄色野菜には食物繊維以外にも、糖の代謝を促進する葉酸も多く含まれています。ですので、野菜を選ぶ際は緑黄色野菜を中心に食べてください。なお、南瓜やれんこん、芋類は糖質が多い野菜なので、食べ過ぎに注意してくださいね。
【食物繊維を多く含む食べ物2】海藻
海藻は低カロリーで食物繊維、ビタミン、ミネラルを多く含みます。中でも「めかぶ」はおすすめです。
【食物繊維を多く含む食べ物3】きのこ
きのこは低カロリーで食物繊維が多く含まれています。食物繊維は、糖の吸収を邪魔するため、血糖値の上昇を緩やかにしてくれます。さらに、きのこに含まれるβ-グルカンは胃や腸で膨らむので満腹感も得られ、お通じの調子も整います。
極端な糖質制限はかえって悪影響です
食事療法の基本的な考え方は、必要以上のカロリーを摂らないようにして、すい臓の負担を軽くして働きを回復させたり、インスリンの補給による血糖コントロールを行いやすくすることです。そのため、適切なカロリーの範囲内で、タンパク質、脂質、ビタミン、ミネラルなどの栄養素をバランスよくとることが大切です。極端な糖質制限は“腎症”や“動脈硬化”に繋がる恐れがあり、逆効果となってしまう可能性がありますので、注意してください。
糖尿病予防につながる食事のポイント
糖尿病の予防には、食べすぎないことはもちろん、血糖値を上げない「食事の方法」も大切です。以下、糖尿病予防につながる食事のポイントです。
【糖尿病予防につながる食事のポイント1】野菜類から食べる
野菜類から先に食べることで食後の血糖値の上昇が緩やかになります。また、野菜や豆類などで少しお腹をふくらませておくと、肉類やご飯の量を減らすこともできます。ですので、食事をする際は野菜類から食べてください。
【糖尿病予防につながる食事のポイント2】ゆっくり食べる
早食いは食べすぎの原因となるほか、急激な血糖値の上昇を招きます。食事をする際はひと口入れたら箸を置くクセをつけ、ゆっくり食べることを心掛けてください。
【糖尿病予防につながる食事のポイント3】規則正しく3食を食べる
1日に2食や、間隔の空き過ぎた食事の取り方はよくありません。食事を抜いたり、まとめ食いしたりはせず、規則正しく3食を食べることを心掛けてください。
【糖尿病予防につながる食事のポイント4】間食をしない
間食をすると血糖値の高い状態が続き、インスリンを分泌するすい臓に大きな負担がかかります。また、その状態のままで次の食事をすると、食後高血糖の原因にもなります。糖尿病を予防するためにも間食はできる限り控えてください。
【糖尿病予防につながる食事のポイント5】腹八分目でストップ
慢性的な食べすぎは、余分なブドウ糖をつくり、糖尿病を発症させる最大の原因となります。いつもお腹いっぱいに食べないと満足できない人は、注意が必要です。とくに脂肪分の多い肉類の食べすぎは、カロリーの取りすぎにつながりやすいので、量を控えてください。
食生活の見直し、糖尿病予防についてご相談ください
糖尿病になっても初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。食生活が不規則な方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.11.30
お酒が糖尿病に与える影響について
糖尿病・代謝内科に関する記事です。
糖尿病と診断された方は、一般的に“飲酒を控えなければいけない”と言われています。適量以上の飲酒を続けて糖尿病が進行した場合、様々な合併症の危険性が出てくるからです。
この記事では、「お酒が糖尿病に与える影響」について解説していきます。後半部分では「糖尿病の方の適切な飲酒量」について解説しておりますので、ぜひ最後までご覧ください。 【目次】
お酒(アルコール)が糖尿病に与える影響
お酒によって糖尿病が悪化する危険性
糖尿病の方の適切な飲酒量
糖尿病の方がお酒を飲む際に気をつけるポイント3つ
糖尿病が不安な方はいつでもご相談ください
お酒(アルコール)が糖尿病に与える影響
お酒(アルコール)はアルコールそのものの作用やアルコールの代謝に伴って、血糖値に影響を与えます。長年の多量飲酒により肝臓や膵臓に障害が加わると、コントロールが難しい糖尿病となるため、糖尿病患者さんは習慣的な多量飲酒は控えるべきです。また、「インスリン注射」や「経口血糖降下薬」で糖尿病治療をうけている方は、低血糖が起こりやすくなるので、食事を摂らずに飲酒をすることは避けてください。「厚生労働省」でも同様の見解を述べています。
お酒によって糖尿病が悪化する危険性
お酒には「百薬の長」ということわざがある通り、適量のアルコール摂取は“身体”や“健康”に良いと言われています。しかしながら、適量を超えて多量のお酒を飲むと話は違います。なぜなら、度を越した過剰なアルコール摂取は高血糖を来たし、糖尿病を発症する危険性が一気に高まってしまうからです。また、糖尿病を発症しているにも関わらず、適量以上の飲酒を続けると、恐ろしい合併症を併発するリスクが高くなります。代表的な合併症は以下の3つです。
<糖尿病腎症>
腎臓に傷みが生じて腎臓の機能が低下することを腎機能低下、腎症などと呼びますが、特に糖尿病が原因で腎臓の機能が低下した場合を、「糖尿病腎症」と呼びます。糖尿病性腎症の初期には、検尿で微量アルブミンが検出され、進行すると持続性の蛋白尿となります。腎機能が低下すると、全身の浮腫や尿毒症などを来たし、透析療法が必要になります。
<糖尿病網膜症>
糖尿病網膜症とは、糖尿病が原因で目の中の網膜という組織が障害を受け、視力が低下する病気です。網膜とは、目の中に入ってきた光を刺激として受け取り、脳への視神経に伝達する組織で、カメラでいうとフィルムの働きをしています。網膜症は、網膜内の血管に障害が起こり、視力の低下や失明を招く危険な病気です。
<糖尿病神経障害>
神経障害は、糖尿病の三大合併症のひとつです。 症状は、手足のしびれや 痛み、感覚の鈍麻、下痢や便秘を繰り返す、立ちくらみ、味覚が鈍くなる、発汗異常、排尿障害、勃起障害など、様々な形で全身にあらわれます。進行すると無自覚性低血糖や無痛性心筋虚血、壊疽、突然死のような深刻な状態に陥る危険性があります。
糖尿病の方の適切な飲酒量
厚生労働省の指針では、節度ある適切な飲酒を「1日平均・純アルコールで約20g程度」としています。これをアルコール飲料に換算すると、ビールは中瓶1本(500ml)、日本酒は1合(180ml)、焼酎は0.6合(100ml)、ワインはグラス2杯(180ml)、缶チューハイは1.5缶(520ml)となります。健康にお酒を楽しむには、摂取量を適量に抑えることが大切になりますので、くれぐれも飲みすぎには注意してください。なお、厚生労働省の「飲酒のガイドライン」では、週2日お酒を飲まず、肝臓を休める「休肝日」を推奨しています。休肝日を設けると、アルコール依存症の予防に繋がる他、アルコールによる死亡リスクの低下に繋がります。ですので、なるべく休肝日を設けるようにしてください。
糖尿病の方がお酒を飲む際に気をつけるポイント3つ
ここでは、糖尿病患者さんが「お酒を飲む際に気をつけるポイント」を3つご紹介します。
【糖尿病の方がお酒を飲む際に気をつけるポイント1】お酒と同量以上のお水を飲む
アルコールの分解にはお水が必要なため、最低でもお酒と同量以上のお水を飲んでください。ひと口飲んだら「お水を飲む」と決めておけば、必然的に飲むスピードも緩やかになり、ゆっくりとお酒を楽しむことにも繋がります。また、お水を飲むことによって、「食べ過ぎ」や「飲み過ぎ」を防ぐ効果が期待できます。
【糖尿病の方がお酒を飲む際に気をつけるポイント2】なるべく食事と一緒にお酒を飲む
アルコールは胃を通じて95%が小腸で吸収されます。小腸には絨毛という突起のようなものがあるため、表面積が非常に大きく、「食べたもの」や「飲んだもの」を吸収しやすいのです。そのため、アルコールが胃にとどまる時間を少しでも長くし、小腸に送る時間を遅らせることで、小腸でのアルコールの吸収を和らげることができます。アルコールの血中濃度の急激な上昇を抑えるためにも、食事と一緒にお酒を飲むのが効果的です。
【糖尿病の方がお酒を飲む際に気をつけるポイント3】糖質ゼロに注意
近年、「糖質ゼロ」や「カロリーオフ」を謳った商品が数多く出ています。このような表示のあるお酒は非常に魅力的ですが、残念ながら、「糖質ゼロ」と表示してあっても、「カロリーゼロ」ではありません。なぜなら、健康増進法に基づく栄養表示基準では、「飲料では100mL当りで糖質0.5g未満であれば“糖質ゼロ”と表示でき、熱量(カロリー)が20kcal以下であれば“カロリーオフ”と表示できる」としているからです。詳しくは「消費者庁のホームページ」に記載していますので、ご興味のある方はご覧ください。
糖尿病が不安な方はいつでもご相談ください
糖尿病になっても、初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
2022.11.29
糖尿病の初期症状が出た方はいつでも当院にご相談ください
糖尿病・代謝内科に関する記事です。
糖尿病はインスリンが十分に働かないために、血液中を流れるブドウ糖という糖が増えてしまう病気です。血糖の濃度が何年間も高いままで放置されると血管が傷つきます。そして将来的に心臓病や、失明、腎不全といった、より重い病気につながります。そのため糖尿病の症状が見られた際には放置せず、速やかに糖尿病専門医による診察を受けることが大切です。
この記事では、「糖尿病の初期症状」について解説していきます。後半部分では「尿に見られる糖尿病の初期症状」について解説しておりますので、ぜひ最後までご覧ください。
.cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病の初期症状の特徴
女性に起こりがちな糖尿病の初期症状
尿に見られる糖尿病の初期症状
糖尿病患者さんの尿の特徴
糖尿病は自覚症状が現れにくい病気です
糖尿病の初期症状の特徴
糖尿病は症状の自覚が難しい病気です。血糖値が少し高い段階では、自覚する症状はほぼありません。しかし高血糖のままある程度の時間が経過すると、次のような症状が現れてきます。
<糖尿病の初期症状>
・立ちくらみ
・全身の倦怠感、疲労感
・喉が渇いて沢山の水がほしくなる
・手足のしびれ、冷え、むくみ
・皮膚のかゆみ、乾燥
・目がかすむ
・視力の低下
・やけどの痛みを感じにくい
・食べているのに痩せる
・残尿感がある
・尿の臭いが気になる
女性に起こりがちな糖尿病の初期症状
糖尿病で出現する症状に男女差はありません。
ただし女性の場合、妊娠中に血糖が上がり、「妊娠糖尿病」と診断される場合があります。妊娠中は胎児へ多くのエネルギーを送るため、胎盤から出されるホルモンでインスリンの働きが抑えられます。
そのため妊娠中の女性は、通常時に比べると血糖値が上がりやすくなり、その中でも血糖のコントロールがうまくいかなくなってしまった方が「妊娠糖尿病」と診断されます。
妊娠糖尿病は、適切な治療を行わないと胎児への影響もありますので、妊婦検診などで指摘された場合は医療機関を受診して治療を行ってください。
当日の順番予約はこちらから
尿に見られる糖尿病の初期症状
糖尿病になると多尿や頻尿になることがあります。
なぜなら、糖尿病になると血液中のブドウ糖の濃度が上昇するため、その濃度を下げようとして身体が水を欲し、たくさん水を飲むようになるからです(多尿とは1日の尿量が3リットル以上のことを言います)。
一般的に糖尿病が進めば進むほど多尿になり、夜中も頻繁にトイレで起きるようになります。
糖尿病患者さんの尿の特徴
糖尿病患者さんの尿には、健康な方の尿と比べて様々な特徴があります。ここでは排尿時の尿の「泡立ち」や「色」について解説していきます。
【糖尿病患者さんの尿の特徴1】尿が泡立つ
糖尿病になると尿が泡立ちやすくなります。尿が泡立つのは尿中に「たんぱく質」や「ブドウ糖」が含まれるためです。腎臓には血液中の老廃物や塩分をろ過する役割がありますので、正常に機能していれば、尿中に「たんぱく質」や「ブドウ糖」が含まれることはありません。しかし糖尿病になると、腎臓のろ過機能がうまく働かなくなるため、「たんぱく質」や「ブドウ糖」が尿中に漏れ出るのです(たんぱく質やブドウ糖が尿中に増えると、尿が粘っこい状態になり、泡立ちやすくなります)。
【糖尿病患者さんの尿の特徴2】尿の色が濁る
糖尿病で腎臓に異常があると、尿が濁ったり、褐色のような濃い色味を帯びたりすることがあります。尿が濁っているのは、たんぱく質が尿中に含まれているからです。一方、尿が褐色を呈するのは、尿に赤血球が含まれるからです。
当日の順番予約はこちらから
糖尿病の初期症状は爪や足にも現れます
糖尿病の患者さんに生じる足のトラブルの総称を「糖尿病足病変(とうにょうびょうあしびょうへん)」と言います。病変には、足に生じる水虫や細菌感染による病変、たこやうおのめ、足の潰瘍や変形などがあります。さらに重症になると壊疽(えそ)という組織が死んでしまった状態になり、最悪の場合は足を切断することもあります。こうした状態になるのを避けるためには、糖尿病自体の治療をしっかり行って血糖を適切な状態に保つことはもちろん、毎日足の状態をよく観察して早く異常を見つけることが大切です。糖尿病の患者さんの足に出る症状については、以下をご覧ください。
<足に出る症状>
・足の先がしびれる
・足の先に痛みがある
・足の先がジンジン(ピリピリ)する
・足の感覚に異常がある(痛みを感じにくい、感覚が鈍いなど)
・足がつる
<足の外観に出る変化>
・うおのめ、たこ、まめ、靴ずれがよくできる
・小さな傷でも治らない
・足に感染症がある(水虫など)
・皮膚が赤くなったり、腫れたりしている部分がある
・皮膚が乾燥したり、ひび割れしている部分がある
・爪が変形したり、変色したりしている
・爪が異常に厚くなっている
・爪が白く濁ったり、白い線が入ったりしている
※糖尿病の患者さんの足に出る症状について詳しく知りたい方は「糖尿病患者の足にみられる症状について」をご覧ください。
糖尿病は自覚症状が現れにくい病気です
糖尿病になっても、初期段階では自覚症状がありません。そのため健康診断や、ほかの病気の検査をしている時に偶然見つかるということも多々あります。健康診断で糖尿病の可能性を指摘された方はもちろん、日常生活の乱れを自覚していて、「糖尿病の症状かもしれない…」と気づかれた方は、早めに受診することをお勧めします。糖尿病にお心当たりのある方、あるいは検診などで血糖値に異常を指摘された方などいらっしゃいましたら、まずお気軽にご相談ください。
当日の順番予約はこちらから
2022.11.23
糖尿病と高血圧の関係
糖尿病・代謝内科に関する記事です。
糖尿病患者さんにおける「高血圧」の頻度は非糖尿病者に比べて約2倍高く、高血圧患者さんにおいても糖尿病の合併頻度は2~3倍高いと報告されています。
この記事では、糖尿病患者さんに向けて「糖尿病と高血圧の関係」を解説していきます。後半部分では「糖尿病と高血圧の予防」について解説しておりますので、ぜひ最後までご覧ください。
.cv_box {
text-align: center;
}
.cv_box a{
text-decoration: none !important;
color: #fff !important;
width: 100%;
max-width: 400px;
padding: 10px 30px;
border-radius: 35px;
border: 2px solid #fff;
background-color: #ffb800;
box-shadow: 0 0 10pxrgb(0 0 0 / 10%);
position: relative;
text-align: center;
font-size: 18px;
letter-spacing: 0.05em;
line-height: 1.3;
margin: 0 auto 40px;
text-decoration: none;
}
.cv_box a:after {
content: "";
position: absolute;
top: 52%;
-webkit-transform: translateY(-50%);
transform: translateY(-50%);
right: 10px;
background-image: url("https://itaya-naika.co.jp/static/user/images/common/icon_link_w.svg");
width: 15px;
height: 15px;
background-size: contain;
display: inline-block;
}
【目次】
糖尿病の方がなぜ高血圧になりやすいのか
【糖尿病と高血圧の関係1】高血糖で循環血液量が増えるからです
【糖尿病と高血圧の関係2】肥満
【糖尿病と高血圧の関係3】インスリン抵抗性があるからです
糖尿病の血圧値について
糖尿病と高血圧予防
【糖尿病と高血圧予防】食生活の改善
糖尿病と高血圧予防|食事のポイント
【糖尿病と高血圧予防】運動
糖尿病と高血圧予防|運動の頻度について
糖尿病の方がなぜ高血圧になりやすいのか
糖尿病患者さんは「高血圧になりやすい」といわれています。なぜ糖尿病の方は高血圧になりやすいのでしょうか。糖尿病患者さんが高血圧になりやすいのには、以下の理由があげられます。
【糖尿病と高血圧の関係1】高血糖で循環血液量が増えるからです
血糖値が高い状態では、血液の浸透圧が高くなっています。そのため、水分が細胞内から細胞外に出てきたり、腎臓からの水分の吸収が増えたりして、体液・血液量が増加し、血圧が上昇します。
【糖尿病と高血圧の関係2】肥満
2型糖尿病患者さんには肥満が多いのが特徴です。肥満になると交感神経が緊張し、血圧を上げるホルモンが多く分泌されるため、高血圧になります。このようなことから、糖尿病患者さんは高血圧になりやすいと考えられています。
【糖尿病と高血圧の関係3】インスリン抵抗性があるからです
インスリン抵抗性とは、インスリンの作用を受ける細胞の感受性が低下している状態です。インスリン抵抗性は、インスリンが効きにくくなったのを補うためにインスリンが多量に分泌され「高インスリン血症」を招きます(インスリン抵抗性自体が糖尿病の原因にもなります)。高インスリン血症では、交感神経の緊張、腎臓でナトリウムが排泄されにくい、血管壁を構成している細胞の成長が促進されるといった現象が起きて、血管が広がりにくくなり、血液量も増え、血圧が高くなるのです。
<高血圧とは?>
高血圧とは、運動したときなどの一時的な血圧上昇とは違い、安静時でも慢性的に血圧が高い状態が続いていることを指します。具体的には「収縮期血圧が140mmHg以上」「拡張期血圧が90mmHg以上」の場合をいい、どちらか一方でもこの値を超えていると高血圧と診断されます。高血圧は自覚症状がほとんどありません。しかし放置してしまうと心疾患や脳卒中など生命を脅かす病気につながるため「サイレント・キラー」といわれています。高血圧が引き起こす合併症について知りたい方は「高血圧の症状にお困りの患者の方へ」をご覧ください。
糖尿病の血圧値について
日本高血圧学会の「高血圧治療ガイドライン2014」では、糖尿病患者さんの降圧目標を、130/80mmHg未満としています。ただし、高齢者では厳しい血圧コントロールは、ふらつきや起立性低血圧などの原因となる可能性があるため、やや高めに設定されています。高齢者では、それぞれの患者さんの病気の状態に合わせて慎重に血圧コントロールをしていきます。詳しくは「高血圧治療ガイドライン2014」に記載していますので、ご興味のある方はご覧ください。
糖尿病と高血圧予防
糖尿病と高血圧予防に有効な対策は「食生活の改善」と「運動」です。順番にご説明していきますね。
【糖尿病と高血圧予防】食生活の改善
食事は、自分の適正エネルギー量を知り、その範囲で栄養バランスを考えてさまざまな食品をまんべんなくとることが大切です。食事を抜いたり、まとめ食いしたりはせず、朝食、昼食、夕食の3回ゆっくりよく噛んで、腹八分目で食べるよう心掛けてください。バランスのとれた栄養を1日の必要量のカロリーでとることで、すい臓の負担は軽くなり、すい臓の能力は回復されます。
糖尿病と高血圧予防|食事のポイント
糖尿病と高血圧を予防するためには「食べ方」も大切です。食事する際は以下のポイントに注意してください。
<糖尿病と高血圧予防|食事のポイント1>野菜類から食べる
野菜類から先に食べることで食後の血糖値の上昇が緩やかになります。また、野菜や豆類などで少しお腹をふくらませておくと、肉類やご飯の量を減らすこともできます。ですので、食事をする際は、野菜類から食べるようにしてください。
<糖尿病と高血圧予防|食事のポイント2>ゆっくり食べる
早食いは食べすぎの原因となるほか、急激な血糖値の上昇を招きます。食事をする際はひと口入れたら箸を置くクセをつけ、ゆっくり食べることを心掛けてください。
<糖尿病と高血圧予防|食事のポイント3>規則正しく3食を食べる
1日に2食や、間隔の空き過ぎた食事の取り方はよくありません。食事を抜いたり、まとめ食いしたりはせず、規則正しく「3食」を食べることを心掛けてください。
<糖尿病と高血圧予防|食事のポイント4>腹八分目
慢性的な食べすぎは、余分なブドウ糖をつくり、糖尿病を発症させる最大の原因となります。いつもお腹いっぱいに食べないと満足できない人は、注意が必要です。とくに脂肪分の多い肉類の食べすぎは、カロリーの取りすぎにつながりやすいので、量を控えてください。
【糖尿病と高血圧予防】運動
運動をすることで、ブドウ糖や脂肪酸の利用が促進され、インスリンに頼らずに糖分が細胞や筋肉の中に吸収されるようになり、血糖値の低下が期待できます。また、長期的には、インスリン抵抗性を改善させ、血中のブドウ糖の量を良好にコントロールできるようにすることが期待されます。なお、おすすめの運動は「有酸素運動」と「レジスタンス運動」です。それぞれの運動については下記をご覧ください。
<糖尿病と高血圧予防|おすすめの運動1>有酸素運動
有酸素運動とは、筋肉を収縮させる際のエネルギーに、酸素を使う運動のことです。ジョギングや水泳、エアロビクス、サイクリングといった少量から中程度の負荷をかけて行う運動が代表的です。有酸素運動は時間をかけて体を動かすため「心肺機能の向上」や「体脂肪の減少」などの効果が期待できます。
<糖尿病と高血圧予防|おすすめの運動2>レジスタンス運動
レジスタンス運動とは、筋肉に負荷をかける動きを繰り返し行う運動です。スクワットや腕立て伏せ・ダンベル体操など、標的とする筋肉に抵抗をかける動作を繰り返し行う運動をレジスタンス運動と言います(レジスタンス(Resistance)は和訳で「抵抗」を意味します)。レジスタンス運動は、筋肉量増加・筋力向上・筋持久力向上を促す筋力トレーニングとして高齢者からアスリートまで広く行われています。
糖尿病と高血圧予防|運動の頻度について
運動の頻度は「できれば毎日」少なくとも週に3~5回行うのが良いといわれています。しかし、普段から運動に親しんでいない方(または高齢の方)などでは、急激な運動はかえって体の負担となり、思いがけない事故を引き起こしてしまうこともあります。ですので、無理のない範囲で行なってください。運動は定期的に長く続けられることが秘訣です。自然の中で風景を堪能しながらの「ウォーキング」や楽しく続けられる「スポーツ」など、自分にあった運動の方法を探してみてくださいね。
当日の順番予約はこちらから
2022.10.05
糖尿病患者の足にみられる症状について
糖尿病・代謝内科に関する記事です。
糖尿病はインスリンの分泌不全もしくは、インスリンが作用する臓器が十分にインスリンの効果を受けられない状態(インスリン抵抗性)、あるいはその両方がきっかけで血糖値が慢性的に高くなってしまった代謝異常の状態を指します。
血糖値が何年間も高いままでいると、将来的に心臓病や、失明、腎不全といったより重い病気につながります。
そのため、糖尿病の症状が見られた際には放置せず、速やかに糖尿病専門医による診察を受けることが大切です。
この記事では、糖尿病患者の足にみられる症状について解説していきます。
後半では「足の症状のチェックポイント」を説明しますので、ぜひ最後までご覧ください。
【目次】
糖尿病の主な合併症について
糖尿病足病変とは?
足の症状が悪化した時のリスクについて
糖尿病患者の足に出る症状一覧
糖尿病に対するフットケアについて
糖尿病についてすぐ相談したい方はこちら
糖尿病の主な合併症について
糖尿病の合併症の中でも「糖尿病性神経障害」「糖尿病網膜症」「糖尿病腎症」は3大合併症と言われております。
中でも「糖尿病性神経障害」は多くの糖尿病患者に起こりやすく、立ちくらみや下痢、便秘といった自律神経障害や手足の痺れ、冷えやこりといった感覚・運動神経障害といった症状が現れます。
神経障害が進行してしまうと、通常より感覚が鈍くなるため小さな傷をつくりやすいです。
糖尿病足病変とは?
糖尿病の患者に生じる足のトラブルの総称を「糖尿病足病変(とうにょうびょうあしびょうへん)」といいます。
病変には、足に生じる水虫や細菌感染による病変、たこやうおのめ、足の潰瘍や変形などがあります。
さらに重症になると壊疽(えそ)という組織が死んでしまった状態になり、最悪の場合は足を切断することもあります。
これらを避けるためには、血糖を適切な状態に保つことはもちろん、毎日足の状態をよく観察し異常をすぐに見つけることが大切です。
このような状態で外傷、靴ずれ、低温やけどなどによりキズができると潰瘍や壊疽へと悪化する恐れがあるため、注意が必要です。
自分の症状が糖尿病足病変の症状かどうか気になるという方は、いつでも気兼ねなくご相談ください。
症状が気になる方はこちらをクリック
足の症状が悪化した時のリスクについて
糖尿病患者にとって、もっとも怖い足の問題は「足を失うこと」です。
糖尿病で足を失うことは珍しい話ではなく、糖尿病の合併症である神経障害や血管障害などは、足の壊疽(組織が腐ってしまうこと)を引き起こします。
壊疽は大変治りにくい病気で、足を切断することも少なくありません。
糖尿病の症状が見られた方はすぐにでもご相談ください。
すぐに相談したい方はこちらをクリック
糖尿病患者の足に出る症状一覧
糖尿病性足病変の予防には、日頃からのセルフチェックが大切です。
以下の症状がある方は糖尿病の疑いがありますので、速やかに糖尿病専門医による診察をご検討ください。
<糖尿病患者の足に出る症状>
1. 足の先がしびれる
2. 足の先に痛みがある
3. 足の先がジンジン(ピリピリ)する
4. 足の感覚に異常がある(痛みを感じにくい、感覚が鈍いなど)
5. 足がつる
6. うおのめ、たこ、まめ、靴ずれがよくできる
7. 小さな傷でも治らない
8. 足に感染症がある(水虫など)
9. 皮膚が赤くなったり、腫れたりしている部分がある
10. 皮膚が乾燥したり、ひび割れしている部分がある
11. 爪が変形したり、変色したりしている
糖尿病に対するフットケアについて
糖尿病性足病変を予防するためには、日頃から自分の足を気にかけて、フットケアすることが大切です。
毎日足の隅々まで見て触ってよく観察しましょう。具体的な足の糖尿病対策については以下をご覧ください。
【糖尿病対策1】見えないところは鏡を使って観察しましょう
毎日明るい場所で足の裏側を鏡にうつしてみたり、目の悪い方は、周りの人にみてもらいましょう。
長時間歩いた後や運動後は特に念入りに観察してください。
【糖尿病対策2】爪は切り過ぎないようにしましょう
神経障害が進んでいると「違和感」や「痛み」を感じません。
伸びた爪はケガのもとになりますので、こまめに手入れをしてください。なお、硬くて切りにくい爪は無理に自分で切らずに医師や看護師に処置してもらいましょう。
【糖尿病対策3】足を清潔に保ちましょう
感染を防ぐためには、足を清潔に保つことが重要です。足は石けんをよく泡立てて、柔らかいタオルやスポンジで優しく洗ってください。指の間も忘れずに洗いましょう。
【糖尿病対策4】自分の足に合った靴をはきましょう
靴が足に合っていないと、靴ずれを起こしたり、血管を圧迫したりします。
そのため、足の糖尿病対策として靴選びは重要なポイントです。靴を選ぶ際は以下のポイントに注意して選びましょう。
<靴選びのポイント>
1. つま先に1センチ程度の余裕があり、足の形に合っている
2. 革や内張りが柔らかく、靴の内部に硬い縫い目がない
3. クッション性がよく、靴底が安定している
4. ハイヒールなど、一カ所に体重がかかるものは避ける
5. 一日の中で最も足が大きくなる夕方を基準にサイズを選ぶ
6. 通気性のよい綿かウールのものを選ぶ
<靴を履く時のポイント>
1. 新しい靴は最初から長時間履かずに少しずつ慣らしていく
2. 毎日履きかえて清潔に保つ
3. 靴の中に異物がないか、よく確認してから履く
4. 運動や散歩をする時は足首が固定されるよう、紐やマジックテープが付いた運動靴を履く
【糖尿病対策5】必ず靴下を履きましょう
足のケガの防止のため、靴下を必ず履くようにしましょう。
靴下を履くことでケガだけでなく、水虫の予防にもなります。
靴下の選び方については「糖尿病ネットワーク」をご覧ください。
【糖尿病対策6】やけどに注意しましょう
神経障害により足が冷えることはよくありますが、そんなときは熱さに対しても鈍くなっています。
湯たんぽやこたつ、電気カーペットなどでは低温ヤケドに十分注意しましょう。
これまで紹介してきたように糖尿病は放っておくと深刻な症状が出てまいります。
早期発見、治療が何よりも大切ですが、糖尿病は患者本人が気付きにくいという厄介な病気でもあります。
例え身体がどこもおかしくなかったとしても、ほんの少しでも気になることがありましたらまずは相談だけでもご検討ください。
当院ではどんな些細なことでも気軽にご相談いただけるようなクリニックを目指しております。
ちょっとした変化でも気がかりな方は、いつでも当院にお越しください。
相談されたい方はこちらをクリック
2022.05.25
小児糖尿病の子供にみられる症状と治療法について
糖尿病・代謝内科に関する記事です。
この記事では、お子様が小児糖尿病かをどうかチェックする際のポイントを紹介していきます。
記事の後半では「合併症のリスク」や「糖尿病の治療方法」についても解説します。
小児糖尿病についてすぐ相談したい方はこちら
【目次】
子供が発症しやすい小児1型糖尿病について
1型糖尿病の2型糖尿病との違いについて
小児糖尿病にみられる症状とは?
糖尿病性ケトアシドーシスとは?
合併症のリスク・症状について
子供の糖尿病治療方法について
糖尿病の治療方法①インスリン療法
糖尿病の治療方法②食事療法
糖尿病の治療方法③運動療法
子供が発症しやすい小児1型糖尿病について
そもそも糖尿病とは、すい臓で作られるインスリンの分泌不全またはインスリンが作用する臓器が十分にインスリンの効果を受けられない状態(インスリン抵抗性)、もしくは両方がきっかけで血糖値が慢性的に高くなってしまった代謝異常の状態を指します。
そのうち1型糖尿病とは前者のインスリン分泌不全に該当します。
すい臓にはランゲルハンス島という細胞の集合体があり、その中にあるβ(ベータ)細胞がインスリンを分泌しています。
小児1型糖尿病とはそのβ細胞が壊れてしまうことで生じるインスリンが原因で引き起こされる症状なのです。
なぜβ細胞が破壊されてしまうのか、その原因についてはウイルス感染の関与も疑われておりますが、詳しい原因は完全に解明されていません。
1型糖尿病は小児期に発症することが多く、小児1型糖尿病と呼ばれるのはそのためです。
日本内分泌学会の公式HPでも小児1型糖尿病について紹介されています。
1型糖尿病の2型糖尿病との違いについて
インスリンは骨格筋や肝臓などの(標的)臓器に作用し、糖の吸収を促します。
肥満などでインスリンの効果を調整する物質(アディポサイトカインと呼ばれます)の分泌異常が起こると、インスリンが標的臓器に対して効果を十分に発揮できなくなります。
つまり2型糖尿病とは、標的臓器のインスリンに対する感受性が下がり、(分泌量は十分でも)インスリンの作用が十分になされないことが原因で起こる症状です。
前段の通り、1型糖尿病との違いとしては血糖値が高まる原因が異なります。
糖尿病の子供の大半は1型の小児糖尿病ですが、近年2型糖尿病の子供も増加傾向にあります。
糖尿病かどうか診察したい方はこちら
小児糖尿病にみられる症状とは?
子供が小児糖尿病を発症した場合、どのような症状があらわれるのでしょうか?
以下の症状が見られた場合は、小児糖尿病の疑いがあります。
お子様に当てはまる症状があれば、速やかに診察を受けてください。
<糖尿病の子供によくみられる症状>
1. 何度もトイレにいく
2. 喉が渇いて沢山の水がほしくなる
3. 食べているのに痩せる
4. お腹が痛くなる
5. だるい、疲れやすい
6. 意識を失う
子どもの年齢が幼いほど自分から身体の異変を訴えることは難しく、その分小児糖尿病は通常の糖尿病よりも気付きにくいという厄介な病気です。
ただ大人の方でも子どもが本当に小児糖尿病なのかどうかを判断することは難しいでしょう。
些細な変化でも気になることがあったら、すぐに医師にご相談ください。
当院では予約を取らずに受診いただけます。
以下のボタンから当日の順番をお取りいただければスムーズに診察ができますので、ご活用ください。
小児糖尿病について相談したい方はこちら
糖尿病ケトアシドーシスについて
インスリン不足がさらに進むと「糖尿病ケトアシドーシス」という合併症を引き起こす恐れがあります。
糖尿病性ケトアシドーシスになるとだるさ、頭痛や痙攣といった症状になり、最後には昏睡状態になってしまう状態で、最悪の場合死に至ることもあります。
糖尿病性ケトアシドーシスは1型糖尿病がきっかけで起こることがほとんどで、インスリンが不足することで脂肪がエネルギーとして使われるような状態です。
糖尿病合併症のリスク・症状について
糖尿病の恐さは、自覚症状のないままに重篤な合併症が進展することです。血糖値が高い状態が持続すると「数年~十数年」の経過で合併症が生じます。
小児1型糖尿病では、失明したり、腎不全となり透析をしなければならなくなったり、痛みを感じにくくなったりします。
また大人になると、脳梗塞、心筋梗塞、狭心症、歯周病、感染症などになりやすくなることもあります。
ですので、お子様に糖尿病の症状が見られた際には絶対に放置してはいけません。
糖尿病の合併症のリスク・症状については「MSDマニュアル」に記載しておりますので、より詳しく知りたい方はご覧ください。
小児糖尿病の治療方法について
小児糖尿病の治療は、健康な子供と同じ発育と生活の質(クオリティ・オブ・ライフ:QOL)の確保が前提となります。
本人や家族はもちろん、学校の先生やまわりの友達にも、糖尿病の病気への理解と、きちんとした治療が必要であるという意識をもってもらうことが大切です。
以下、糖尿病の治療方法になります。
小児糖尿病の治療方法①インスリン療法
インスリンが不足した状態になっているときに、インスリン注射等で外部からインスリンを補うことによって血糖を下げます。
これにより健常な子供と同等の血糖値変動パターンに近づけることが可能となり、日常生活における支障を和らげることができます。
小児糖尿病の治療方法②食事療法
食事療法は糖尿病治療の基本です。
1. 食べすぎず、腹八分目に抑える
2. 朝昼晩、規則正しく食べる
3. バランスよく食べ、食事中はゆっくりよく噛んで食べる
4. 寝る間際に食べすぎない
これらのことをきちんと守り、3大栄養素(脂質、糖質、タンパク質)をバランスよく摂取してください。
千葉県の公式HPでも「子供の糖尿病治療と管理について」にて糖尿病の子供に関する治療法を紹介しています。
小児糖尿病の治療方法③運動療法
運動療法の基本は、運動によるエネルギー消費・肥満の解消や抑制です。
運動療法により血糖コントロール・インスリン抵抗性・脂質代謝の改善が得られ、糖尿病の症状が改善に近づきます。
子供にとってはストレス解消や筋力の増加にも役立つので、積極的に取り入れてほしいです。
運動療法については「糖尿病を改善するための運動」にも記載があります。
小児糖尿病は早期発見・早期治療が何よりも肝心です。
どんな小さなことでも気になる方は気兼ねなく当院にご相談ください、糖尿病専門医の医師が丁寧に診察致します。
小児糖尿病について相談したい方はこちら
2022.05.24


 クリニック紹介
クリニック紹介
 診療のご案内
診療のご案内
 板谷内科クリニックブログ
板谷内科クリニックブログ

